Большинство сознательных матерей начнут беспокоиться в том случае, если температура у ребенка без симптомов вдруг повышается выше 37 градусов. А если столбик термометра без каких-либо симптомов заболевания преодолевает отметку в 38 градусов, то у мамы может наступить паника и тревога за здоровье любимого чада.
Единичное повышение температуры у ребенка может быть вполне нормальным явлением, и вызвано это реакцией растущего организма на внешние раздражители. К примеру, ребенок активно побегал, и его бросило в жар от динамичных игр. Но случается и так, что повышение температуры не столь безобидно, как в приведенном примере, и поэтому родители обязаны иметь представление о том, какие возможные причины могут способствовать повышению температуры без симптомов. Это важно для принятия верного решения для устранения проблемы.
Первые пять лет терморегуляция у детей не достигла своего максимального становления, поэтому если столбик термометра на градуснике немного «зашкалил», то этому могли способствовать такие причины:
- Палящее летнее солнце;
- Долгое пребывание ребенка в душном, жарком помещении;
- Малыш долгое время играл в активные игры: бегал, прыгал;
- Мама одела ребенка в чересчур жаркую, неудобную и тесную одежду не по погоде;
- Многие мнительные матери стараются теплее укутать новорожденных малышей, поэтому не исключен перегрев. Некоторые мамы ставят коляску на солнышко, чтобы малыш не замерз, но так делать не следует.
Упомянутые выше причины могут привести к тому, что температура ребенка подскочит вверх. На градуснике мать может заметить температуру в пределах от 37 до 38,5 градусов – вот так организм может отреагировать на перегрев! Если малыш, по вашему мнению, горячий и у него, как вы подозреваете, температура без видимых симптомов простуды, то постарайтесь успокоить его после активных игр, посадить в тень, дать попить, снять лишнюю одежду. Комнату следует хорошо проветрить, если в ней душно и жарко. Ребенка можно обтереть прохладной водичкой, и если повышение температуры вызвано перегреванием, то столбик градусника в течение часа опустится до нормального значения.
Хотя бы раз в жизни после вакцинации мать наблюдала у своего чада повышение температуры и лихорадочное состояние. Ребенок чувствует себя вполне нормально, его ничего не беспокоит, кроме того, что температура тела поднялась до 38-38,5 градусов. Причем держаться она может несколько дней.
Довольно часто малыши заставляют родителей впадать в панику из-за прорезывания зубов, когда данный малоприятный процесс сопровождается аномальным повышением температуры. Доктора до сих пор ведут споры относительно данного вопроса. Несмотря на это, если родители видят, что ребенок стал капризным, беспокойным, его десны набухли и покраснели, пропал аппетит, то причина может крыться именно в том, что идет прорезывание зубов. На градуснике может быть температура 38, но многие родители сталкивались с более высокой температурой, которая беспокоила ребенка два-три дня.
Чтобы помочь малышу, следует купить в аптеке специальные обезболивающие средства, сбивать температуру, давать больше теплого питья, не позволять чрезмерно активничать. Матери в этот период следует проявить к ребенку повышенное внимание, дарить ласку и тепло.
Первый день заболевания вирусной инфекцией может ознаменоваться только высокой температурой, поэтому мать переживает и начинает выяснять причины такого явления. Спустя пару дней, у ребенка проявляются такие симптомы, как насморк, кашель, затрудненное дыхание, красное горло, боль в груди – все эти факторы подтверждают наличие вирусной инфекции в организме. Если температура находится в пределах 38 градусов, что не следует «пичкать» ребенка жаропонижающими таблетками, а нужно дать организму самому бороться с вирусами. От родителей требуется помочь ребенку в этой борьбе: не укутывать его во избежание перегрева, давать обильное теплое питье, постоянно проветривать комнату и делать влажную уборку, обеспечить покой и комфортное пребывание. В комнате нужно поддерживать температуру 20-22 градуса. Если вы заметили, что одежда малыша промокла от пота, незамедлительно переоденьте его, предварительно сделав обтирание кожи теплой водой. Обеспечьте ребенка всем необходимым для соблюдения постельного режима: пусть рисует, смотрит мультики и собирает конструктор. Главное, чтобы его ничего не утомляло и не раздражало, и в этом ему должны помочь заботливые родители. Помните, что вы не должны давать любые лекарства ребенку без вызова врача на дом.
Есть несознательные мамы, которые при высокой температуре дают малышу антибиотики. Это огромная ошибка, так как антибиотики на вирусы не действуют. Они начинают «работать» лишь с осложнениями после вирусной инфекции, губительно действуя на бактерии, вызывающие бронхит, ангину, пневмонию и т.п.
С такой проблемой может столкнуться каждый, причем не только после перенесенной вирусной инфекции. Бактериальная инфекция может возникнуть и самостоятельно, и характеризует ее ряд признаков, установить которые на начальной стадии может лишь доктор. К заболеваниям бактериальной этиологии относятся:
- Стоматит. Ребенок при начинающемся стоматите отказывается от еды по причине появляющихся болезненных язвочек и пузырьков на слизистой ротовой полости. У ребенка наблюдается усиленное слюноотделение, повышенная температура;
- Ангина – заболевание, сопровождающееся беловатым налетом болезнетворных бактерий и гнойничками на миндалинах и в ротовой полости. Ангина сопровождается высокой температурой, болью в горле при глотании, лихорадкой и недомоганием. Заболеть могут детки, которым уже исполнился годик, но в большинстве случаев болезнь одолевает малышей после двухлетнего возраста;
- Фарингит – заболевание горла. Мама может заметить повышенную температуру тела, язвочки и высыпания в горле. Если открыть ребенку ротик с использованием чайной ложечки, то сразу видно его сильное покраснение. Это сигнал к тому, что нужно вызвать врача и у малыша появилась бактериальная инфекция;
- Заболевание органов слуха – отит. При отите малыш теряет аппетит, капризничает, страдает от сильной боли в ухе. Болезнь проявляется высокой температурой, и при этом ребенок с плачем хватается за больное ушко;
- Инфицирование мочеполовой системы нередко встречается у детей, которым еще не исполнилось и трех лет. Помимо резкого скачка температуры, ребенка беспокоят боли при мочеиспускании и частые походы в туалет «по-маленькому». Чтобы поставить верный диагноз и назначить грамотное медикаментозное лечение, нужно сразу вызвать врача, который даст направление на сдачу анализов в лабораторных условиях.
Есть заболевание, которое цепляется к малышам в возрасте от 9 месяцев до 2 лет, которое также относят к инфекциям вирусной этиологии. Провокатор болезни – вирус герпеса. Малыша лихорадит, температура повышается до 38,5-40 градусов, причем другие симптомы отсутствуют. Но через время на теле появляется пятнисто-папулезная сыпь, что говорит об инфекции. В некоторых случаях мать обнаруживает увеличение лимфатических узлов – затылочных, шейных или подчелюстных. Спустя 5-6 дней все проявления заболевания проходят.
Есть и другие причины, которые могут способствовать повышенной температуре тела, когда другая симптоматика не наблюдается. К примеру, аллергические реакции, воспаленные раны на слизистой или коже, врожденные пороки сердца.
Нужно четко понимать, что температура у ребенка без симптомов свидетельствует о том, что детский организм борется с неблагоприятными воздействиями извне и посторонними инфекциями. Поводов для паники нет. Так же не следует сразу «пичкать» ребенка вредными лекарствами для снятия жара. Сначала доверьтесь градуснику, а не тактильным ощущениям и четко выясните, насколько температура превысила норму.
Если малыш здоров, не имеет в анамнезе хронических заболеваний и патологий, мать должна делать следующее:
- Если столбик термометра поднялся до отметки в 37-37,5 градусов, то сбивать температуру жаропонижающими средствами не нужно, так как организму надо дать возможность самостоятельно справиться с данной ситуацией и выработать иммунитет;
- Если температура тела находится в пределах 37,5-38,5, то мать тоже не должна тянуться за аптечкой и давать лекарства. Нужно обтирать тело ребенка водой, давать много теплого питья, хорошо и часто проветривать помещение.
- В случае повышения температуры до 38,5 градусов и выше, уже необходимо давать препараты, снижающие жар. Врач может прописать нурофен, панадол, парацетамол и прочие лекарства. У матери всегда должен быть запас жаропонижающих таблеток в аптечке, но только лишь после того, как тот или иной препарат прописал лечащий врач.
Бывает так, что мать дала таблетку, температура быстро упала, но через недолгое время опять поднялась вверх. Это может быть сигналом того, что организм поражен вирусной инфекцией – ветрянкой, корью, краснухой. Безусловно, здесь нужно незамедлительно вызвать врача на дом.
Важно! Если у ребенка без всяких симптомов повысилась температура, и такая ситуация сохраняется уже четыре-пять дней, то вызвать врача уже становится необходимостью. Такая ситуация может быть в случае бактериальной инфекции или очага бактериального воспаления. Матери нужно сдать анализ мочи и крови, чтобы врач смог прояснить картину и назначить верное медикаментозное лечение.
Есть ситуации, когда матери нужно бросать все дела и незамедлительно вызывать скорую помощь. Если у ребенка:
- Судороги.
- Резкая боль в животе.
- Малышу давали жаропонижающие препараты, но жар так и не спадает.
- Резкая бледность и вялое состояние.
В таком состоянии ребенка нельзя оставлять одного без наблюдения. Мать обязана оказать ребенку помощь, чтобы он справился с непривычным состоянием, а также установить причину, которая ему способствовала.
Бывают ситуации, когда ребенок не проявляет недовольства и не жалуется на дискомфортное самочувствие, но мать заметила, что он горячий и случайно измерила температуру, которая показала цифры 37-38 градусов. И самое непонятное для родителей, что она может держаться на протяжении месяца. В этом случае доктор определяет это состояние как субфебрильная температура. Внешнее благополучие может быть обманчивым, так как такое явление, причем длительное, говорит лишь об одном – в организме ребенка есть проблемы, и они пока скрыты от глаз врачей и родителей. Список заболеваний, которые сопровождаются субфебрильной температурой, существенный. Это может быть анемия, аллергия, глистная инвазия, сахарный диабет, болезни мозга, всевозможные скрытые инфекции. Чтобы установить истинную картину, нужно сдать необходимые анализы и пройти диагностику и обследование.
Хрупкий и неокрепший организм малыша, столкнувшийся с высокой температурой, находится в постоянном стрессе, поэтому не тяните с вызовом врача на дом. Причем есть большая вероятность того, что врач назначит консультацию с другими специалистами: иммунологом, эндокринологом, отоларингологом, невропатологом и другими. Правильный диагноз можно будет поставить после детального обследования, а затем уже можно приступать к расписанному доктором лечению. Ослабление иммунитета, воспалительные и инфекционные процессы, нарушение терморегуляции также могут вызвать субфебрильную температуру.
Если после диагностических мероприятий в организме обнаружатся скрытые инфекции, матери понадобится приложить все силы для укрепления детского организма и повышению его иммунитета. К важным мероприятиям относятся полноценный здоровый сон, закаливание, хорошее и разнообразное питание, долгие прогулки на свежем воздухе. Эти меры помогут привести температуру в норму и повысят иммунитет ребенка.
Грудные младенцы не имеют еще хорошо отлаженной системы терморегуляции, поэтому если мама заметила, что температура находится в пределах 37-37,5 градусов, то поднимать преждевременную панику не следует. Волноваться не нужно и тогда, когда малыш ведет себя, как и раньше, его ничего не беспокоит, он не капризничает без причины, хорошо кушает и его сон не нарушен. Если температура повысилась без причин, то давать таблетки не нужно до тех пор, пока малыша не осмотрит врач. Во избежание перегрева, не одевайте малыша слишком тепло, покупайте лишь хлопчатобумажную дышащую одежду, в которой малышу не будет тесно. Комнату необходимо постоянно проветривать и поддерживать в ней температуру 22-33 градуса. Когда ребенок выходит на прогулку, одевайте его по погоде, и не укутывайте его.
Многие молодые матери безоговорочно верят доктору Комаровскому в вопросах детского здоровья, и прислушиваются к его советам. Доктор утверждает, что в летние месяцы главной причиной, вызывающей повышение температуры без видимых симптомов, является обычный перегрев. В зимние месяцы на первом место стоят вирусные инфекции. И если некоторые мнительные мамочки при малейшем повышении температуры бегут к врачам, то более сознательные берут паузу, чтобы понаблюдать за новорожденным. Безусловно, когда вместе с матерью за малышом наблюдает доктор, это вселяет надежность и уверенность.
Если мать ждет, когда появятся конкретные признаки повышения температуры, важно не забывать о причинах, по которым ей незамедлительно следует посетить больницу:
- Температура держится уже три дня и улучшений не имеется, причем на термометре столбик не упал даже на пару делений.
- Спустя 4 дня температура все еще держится, хотя уже должна быть в норме.
Матери не следует сразу тянуться к жаропонижающему сиропу, а лучше снять с малыша лишнюю одежду, проветривать регулярно комнату и делать влажную уборку. Иными словами, родителям следует позаботиться о создании максимально комфортных условий, чтобы помочь ребенку справиться с недугом.
Доктор Комаровский делит причины, вызывающие перегрев организма на следующие:
- Вирусные инфекции, проходящие самостоятельно. Им сопутствует такое явление, как покраснение кожи до ярко розового цвета;
- Инфекции бактериальной этиологии, которым сопутствуют определенные симптомы, но они могут не сразу проявить себя. К примеру, это может быть ушная боль, сыпь на теле, диарея, боль в горле. В таких случаях малыш становится вялым, его ничего не интересует. Кожа становится бледной. По этим симптомам можно поставить верный диагноз того, что организм малыша поражен бактериальной инфекцией и наблюдается интоксикация. Доктор может назначить антибиотики, которые активно подавляют бактерии и оперативно решают создавшуюся проблему.
- Повышение температуры неинфекционной этиологии – это банальный перегрев.
Несмотря на то, что доктор Комаровский считает, что обычный скачок температуры не должен вызывать панику, но, каждый случай строго индивидуальный, поэтому консультация врача, который осмотрит вашего малыша, будет весьма кстати. Чтобы в дальнейшем мать себя не корила за потерянное время и нерасторопность.
источник
Как сбить высокую температуру у ребенка без других симптомов в домашних условиях. Жаропонижающие, народные средства
Бессимптомное повышение температуры у детей и взрослых – это отклонение температуры тела выше нормальной отметки, не сопровождающееся другими признаками болезни.
- долгое пребывание на солнце, особенно с непокрытой головой (может привести к тепловому и солнечному удару);
- длительное нахождение в жарком, влажном и душном помещении (в том числе в бане);
- одежда из тканей с плохим влаго- и воздухопроведением;
- укутывание младенцев и использование подгузников в теплом помещении (выше 23°С);
- интенсивная работа мышц при занятиях физкультурой и физическим трудом;
- длительное пребывание в регионах с жарким и влажным климатом, не свойственным местам постоянного проживания (например, во время отдыха в жарких регионах);
- возраст до 3-х лет (из-за несовершенства механизмов теплорегуляции);
- сопутствующие заболевания, которые сопровождаются нарушением терморегуляции (гипертиреоз, заболевания гипоталамуса и гипофиза, другие эндокринные нарушения, ожирение, декомпенсированный сахарный диабет, сердечная недостаточность, вегето-сосудистая дистония, внутрижелудочковые кровоизлияния у младенцев, заболевания почек).
- температура тела 37-39°С;
- покраснение кожи, разогревание ладоней и стоп;
- повышенное потоотделение;
- учащенный пульс и дыхание;
- головная боль (младенцы при головной боли начинают часто вертеть головой);
- уменьшение мочеиспускания (у младенцев реже 1 раза в час);
- слабость и вялость;
- потница, опрелости на коже младенцев при постоянном перекутывании.
Противодействие:
- перенести ребенка в более прохладное место или тень;
- освободить от одежды до белья, младенцу расстегнуть подгузник;
- уложить на спину, приподняв ноги на 30-45°; в случае рвоты – на бок;
- наложить на лоб, голову, шею, верхнюю часть тела, внутренние сгибы локтей и колен влажную прохладную ткань; можно подстелить под ребенка увлажненную простыню; проводить обтирания тканью, увлажненной обычной водой (без спирта и уксуса);
- обеспечить вентиляцию воздуха; проводить обмахивание увлажненной кожи;
- выпаивать раствором Регидрона (по инструкции) или самостоятельно приготовленным раствором соленой воды (1 ч.л. на 1 л воды) по 1 ч.л. каждые 5 мин.;
- предоставить питьевую воду комнатной температуры в неограниченном количестве; можно использовать воду, подкисленную лимонным соком или минеральную воду без газа; предлагать такую воду следует в чередовании с солевым раствором;
- массировать сведенные судорогой мышцы;
- если кожа не бледная и ребенок хорошо себя чувствует, можно поместить его в ванну с температурой воды 35-37°С на 10-15 мин.;
- применять «холодные клизмы» для детей старше 1,5 лет.
Признаки декомпенсации теплового или солнечного удара, требующие обращения за медицинской помощью:
- температура тела 40-41°С;
- бледная «сухая» кожа;
- сухость во рту;
- сильная головная боль;
- боль в мышцах;
- судороги;
- частое тяжелое дыхание;
- нервное возбуждение, галлюцинации; нарушение координации;
- тошнота и рвота; жидкий стул;
- расширенные зрачки;
- обморок.
Следует помнить, что вследствие тепловой интоксикации признаки теплового или солнечного удара могут наступить спустя 4-6 часов после прекращения воздействия тепла. Жаропонижающие препараты применять нельзя.
- температура до 38 °С, которая спадает после появления зуба;
- почесывание или боль в деснах; маленькие дети могут капризничать, грызут предметы;
- опухание, покраснение десен, иногда – гематомы;
- обильное слюнотечение;
- наносить на десну специальные охлаждающие и анельгезирующие средства, следя за реакцией организма, чтобы вовремя заметить признаки аллергии (например, Калгель, Кармолис, Холисал, Пансорал);
- использовать внутрь специальные препараты или жаропонижающие по инструкции (Нурофен для детей, Дентокинд, Дантинорм Бэби и другие);
- обеспечить обильное питье;
- проветривать помещение, не укутывать ребенка, поддерживать комфортную температуру в помещении;
- избегать переохлаждения и контакта с инфекционными больными; усилить гигиену полости рта.
Около 30% случаев повышения температуры объясняются инфекционными заболеваниями. Разнообразие агентов, способных вызвать у ребенка повышение температуры тела без симптомов, велико.
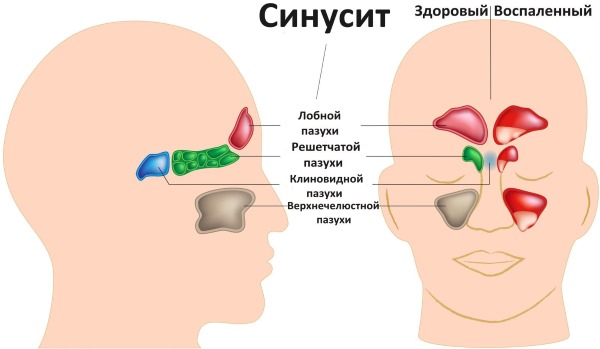
Отклонения от нормальной отметки на градуснике наблюдаются как при сезонных ОРВИ, так и при развитии таких серьезных заболеваний, как малярия, туберкулез, бруцеллез, болезнь Лайма, тиф, сифилис, токсоплазмоз, кандидоз и других. Изменение температуры происходит как при остром заражении, так и хронических инфекционных заболеваниях (тонзиллит, синусит, менингит, пневмония, сепсис).
Высокая температура у ребенка без симптомов при инфицировании вызывается как первичными бактериальными, вирусными и грибковыми пирогенами (инородными веществами, вызывающими изменения терморегуляции организма) и синтезируемыми под их действием цитокинами (вторичными пирогенами – собственными производными организма), так и индуцируемыми цитокинами воспалительными реакциями/
Это сокращениями мускулатуры, уменьшением просвета периферических кровеносных сосудов, ускорением обмена веществ.
- значительное повышение температуры (39-41°С) наблюдается при инфицировании ОРВИ, адено- и риновирусами, тифом, инфекциями мочевыделительной системы;
- субфебрильное повышение (до 38°С) при заболевании синуситами, тонзиллитом и другими инфекционными нарушениями работы респираторных органов, специфическими детскими болезнями (краснуха, ветряная оспа), хронических воспалениях мочеполовой системы (пиелонефрит, цистит, уретрит), токсоплазмозе, туберкулезе, ВИЧ, цитомегаловирусной инфекции, вирусными гепатитами, остеомиелите, гельминтозе.
- Бессимптомное или длительное (более 3 недель) повышение температуры у ребенка обязательно требует выявления возбудителя болезни, чтобы назначить соответствующее лечение. Это можно сделать только с помощью специалиста после клинического осмотра и сдачи анализов.
- Исключение составляют случаи ОРВИ, которые характеризуются резким скачком температуры в начале болезни без простудной симптоматики, а после снижения температуры – присоединением этих признаков (кашель, насморк и другие). Дети до 3 лет нуждаются в обязательной консультации врача.
В дальнейшем, при условии, что острые вирусные инфекции у ребенка происходят однотипно, рекомендации педиатра различаются несущественно и при наличии опыта ухода за таким ребенком можно самостоятельно использовать иммуностимулирующие средства.
- резкий скачок температуры тела до 41°С;
- головная боль;
- плохое самочувствие, капризы;
- «ломота» в мышцах и суставах;
- при присоединении симптомов простуды – отек носоглотки, боль в горле, слезотечение, светобоязнь и конъюнктивит.
- по рекомендации врача давать ребенку иммуномодулирующие противовирусные препараты по схеме (Анаферон детский, Эргоферон, Виферон; гомеопатические Афлубин, Оциллококцинум); лечение этими средствами необходимо начать в первые 24 часа болезни; наиболее целесообразно давать противовирусные детям до 3 лет;
- использовать жаропонижающие только при температуре тела выше 38,5°С;
- применять немедикаментозные способы снижения температуры тела (облегчение одежды, проветривание помещения, обтирания влажной тканью, компрессы, ванны с температурой воды 37°С в течение 10 мин.);
- обеспечить постельный или домашний режим;
- снизить температуру в помещении до 20-23°С, повысить влажность воздуха до 50°С;
- предоставить обильное питье, можно минеральную воду или подкисленные напитки (вода с лимонным соком, морсы, компоты).
К ним относятся:
- ангина;
- герпангина;
- фарингит;
- мононуклеоз;
- ОРЗ;
- тонзиллит;
- скарлатина;
- трахеит;
- кандидоз;
- начальные стадии желудочного гриппа.
- температура при бактериальном заражении до 38,5°С (кроме мононуклеоза), при вирусном – выше 39°С;
- боль, першение в горле;
- «сухой» кашель;
- ларингит;
- иногда отечность гортани (при ангине);
- отсутствие «заложенности» и выделений из носа.
Меры аналогичны действиям при простуде (ОРВИ), за исключением первого пункта (прием противовирусных средств), а также включают симптоматическое лечение (прием муколитиков, местных антибактериальных средств (Имудон, Граммидин), полоскания). При сохранении боли в горле свыше 4 дней следует обратиться к специалисту.
- температура до 40°С;
- язвы на слизистой рта;
- при кандидозе – жжение слизистой;
- при стоматите Венсана – гнилостный запах и сероватый налет на язвах;
- при герпесе – пузырьки с жидкостью;
- покраснение слизистой;
- повышение слюнотечения;
- общая слабость;
- конъюнктивит;
- боли в суставах;
- иногда язвы на коже.
Причинами стоматита могут быть инфекции, аллергия, травмирование слизистой и химические ожоги.
Применять жаропонижающее желательно только после обследования врача, так как температурный показатель имеет важное значение для диагностики причины и назначения лечения.
Для облегчения состояния до получения рекомендаций можно проводить полоскания борной кислотой или содой (водный раствор 2%), Ротоканом (раствор по инструкции), отварами шалфея и ромашки. Для лечения герпесных язв используются Ацикловир и Зовиракс.
- температура тела обычно до 38,5°С (но бывает и выше);
- зуд, затем «стреляющая» острая боль в ухе, челюстях, голове; боль усиливается ночью;
- ухудшение слуха;
- боль при глотании; у грудных детей – отказ от груди, рвота, срыгивания;
- иногда диарея и сопутствующие симптомы простуды;
- фурункулы в слуховом проходе;
- слизистые, гнойные или кровянистые выделения из уха;
- при распространении воспаления на внутреннее ухо – головокружения, нарушения координации, рвота
Инфекционный отит – опасное заболевание, сопровождающееся риском заражения оболочек мозга, сепсиса и абсцесса мозга и требующее консультации врача.
Высокая температура у ребенка без симптомов может наблюдаться в возрасте до 2 лет при специфической герпесной инфекционной болезни — розеоле.
- резкий подъем температуры до 40,5°С;
- стабильность высокой температуры в течение 3 дней;
- неэффективность жаропонижающих средств;
- падение температуры на 4-й день и появление в течение суток розовой сыпи, приподнятой над кожей; сыпь начинает распространяться с туловища на конечности и голову.
- прием жаропонижающих;
- немедикаментозные меры по снижению температуры;
- обильное питье;
- поддержание оптимального климата в помещении;
- при сниженном иммунитете – прием противовирусных средств по назначению врача.
К ним относятся: пиелонефрит, уретрит, цистит и другие.
- температура тела больше 38°С (у детей до 3 лет она может быть единственным признаком);
- у младших детей – капризность, рвота, диарея, отказ от пищи;
- боль или чувство жжения при мочеиспускании;
- частые позывы к мочеиспусканию;
- боль в нижней части спины или живота.
Так как основу лечения ИМВП составляет прием антибиотиков, то при подозрении на заболевание необходимо обращаться к врачу.
Параллельно можно проводить снижение температуры до 38,4°С медикаментозно или местно.
Возбудителями кишечных расстройств могут быть вирусы (ротавирус, энтеровирус), бактерии (дизентерия, сальмонеллез, холера, брюшной тиф, ботулизм и другие) и одноклеточные (амебы, лямблии), попадающие в желудочно-кишечный тракт при несоблюдении правил гигиены, недостаточной термической обработке пищи, с сырой водой, при поцелуях.
- диарея – основной и иногда единственный признак;
- температура тела до 38°С;
- тошнота, рвота;
- боли в животе;
- головная боль;
- слабость;
- отказ от пищи.
- обильное питье, включая растворы солей;
- диета без молочных продуктов (безлактозные смеси для младенцев на искусственном вскармливании, от грудного вскармливания отказываться не нужно), хлебобулочных изделий, пшенной, перловой, ячневой, кукурузной каш, свежих овощей, бобовых, грибов, полуфабрикатов; разрешаются жидкие рисовые, овсяные и манные каши, нежирная говядина и мясо птицы, сухари из пшеничного хлеба, пареные и вареные овощи;
- снижение температуры до 37,5°С для уменьшения обезвоживания;
- детям до 1 года, а также старшим детям при появлении крови в каловых массах, новом резком повышении температуры и отсутствии мочеиспускании более 6 часов – вызов врача.
- Исключить перегревание, физическое и эмоциональное перенапряжение.
- Определить неопасные причины повышения: прорезывание зубов, перенапряжение, стресс.
- Совместно с врачом выяснить прочие причины.
- Снижать температуру до отметки 38,5°С с помощью жаропонижающих или немедикаментозно (методами, описанными в разделе «Повышение температуры из-за перегрева»).
Нормальные значения верхнего температурного предела различаются по возрастам (измерения для подмышечной впадины):
| Возраст | Показатель, °С |
| До 0,5 года | 36,8 |
| 0,5-3 года | 37,7 |
| 6-60 лет | 37,0 (вечером 37,5) |
У детей верхним допустимым значением температуры в подмышечной впадине, которое не требует снижения, принято считать 38,4°С. Если у ребенка присутствуют хронические патологии сердечно-сосудистой, нервной и дыхательной системы, этот предел снижается.
| Область измерения температуры тела | Верхний предел нормального значения, °С |
| Подмышечная и подколенная впадина | Информация из таблицы выше |
| Полость рта | Выше на 0,3-0,6 |
| Прямая кишка | Выше на 0,6-1,2 |
| Слуховой проход |
1. С помощью ртутного градусника:
- сбить ртутный столбик ниже отметки 35°С;
- высушить подмышечную впадину;
- поместить термометр в подмышечную впадину на 10 мин., прижать. Если ребенок способен выдержать 5 мин. с прижатой к телу рукой, то градусник можно ставить по истечении этого времени на 5 мин.
Допустимая производителями погрешность ртутного градусника составляет 0,1°С.
2. С помощью электронного градусника:
- поместить термометр в подмышечную ямку на 1 мин.;
- следить, чтобы рука плотно прижималась к телу в течение измерения;
- дождаться звукового сигнала.
Допустимая погрешность измерения – 0,1-0,2 °С.
3. С применением инфракрасного (бесконтактного) термометра:
- можно измерять в любой точке тела, в том числе в слуховом проходе и около височной артерии;
- включить прибор и нажать кнопку «старт»;
- протереть область измерения от пота;
- поднести к телу на 4-6 см;
- дождаться звукового сигнала.
Инфракрасный термометр считается самым точным прибором для измерения температуры тела для детей старше 3 месяцев, но обладает высокой погрешностью при отите.
Диагностировать отит можно, сравнив показания измерений в обоих ушах. Производители указывают допустимую погрешность измерений в 0,3°С. Это связано с быстрым (в течение 1-3 секунд) фиксированием температурного показателя и склонностью температуры тела меняться в течение нескольких минут.
4. Без прибора. При отсутствии термометра помочь определить повышение температуры выше 37°С могут такие методы и симптомы:
- общая вялость, капризность, потеря аппетита;
- красный цвет щек;
- холодные кисти рук и стопы ног;
- слезотечение;
- моча ярко-желтого цвета;
- судороги;
- горячие, по сравнению с обычными, лоб, шея, живот, подмышки, локтевые сгибы, паховые ямки;
- учащение дыхания (измерять необходимо во сне или в покое):
| Возраст | Нормальная частота дыхания, вдохов в мин. |
| 1-2 месяца | 35-60 |
| 6 месяцев | 35-40 |
| 1 год | 30-35 |
| 2-3 года | 25-30 |
| 6 лет | 25 |
| 10 лет | 20-22 |
| 15 лет | 18-20 |
Увеличение пульса на 15-20 ударов от нормы (лучше измерять за 10 сек. и умножить полученную цифру на 6):
| Возраст | Нормальные значения пульса, уд./мин. |
| До 1 месяца | 140 |
| 1-12 месяцев | 125-130 |
| 1-3 года | 115-125 |
| 3-7 лет | 90-110 |
| 7-10 лет | 75-80 |
Обратиться нужно в случаях, когда:
- возраст меньше 6 месяцев;
- не удается сбить температуру до 38,5°С;
- резкие скачки температуры более чем на 1°С;
- повторное повышение температуры после ее нормализации;
- высокая (фебрильная) температура (выше 38,5°С) держится дольше 4 дней, субфебрильная (37-38,5°С) – больше 3 недель.
- у ребенка наблюдается бледность кожных покровов, похолодание кистей и стоп и плохое самочувствие, вялость, сонливость;
- мочеиспускание прекратилось или происходит с промежутком больше 6 часов; моча темного цвета;
- наблюдается продолжительная рвота;
- судороги;
- спутанность сознания;
- учащенное или разреженное, глубокое или поверхностное дыхание;
- запах ацетона изо рта;
- сыпь на теле.
Наиболее безопасным действующим веществом для детей считается парацетамол (Эффералган, Панадол, Калпол, свечи Цефекон Д), детям от 4 месяцев разрешается применять препараты на основе ибупрофена (Нурофен для детей, Ибуфен, Мотрин детский), однако его негативное влияние на почки более выражено. Среди гомеопатических средств можно отметить свечи Вибуркол.
Правила применения:
- точно соблюдать дозировку в зависимости от веса ребенка (15 мг на 1 кг веса для парацетамола и 10 мг для ибупрофена);
- промежуток между приемами лекарства должен составлять не менее 4 часов; парацетамол можно давать 4 раза в сутки, ибупрофен – 3 раза;
- нельзя давать жаропонижающие более 3 суток подряд;
- сочетать парацетамол и ибупрофен во временном интервале меньше 6-8 часов противопоказано;
- наблюдать за возможными проявлениями аллергии (сыпь, зуд, отек гортани) и передозировки (тошнота, бледность кожных покровов);
- обязательно поддерживать водный баланс организма;
- начало действия жаропонижающего следует ожидать не ранее 20 мин. для сиропов, суспензий и таблеток, 40 мин. – для свечей.
- Сбивать температуру ниже 38,4-38,5°С.
- Давать жаропонижающие чаще 1 раза за 4 часа; чередовать парацетамол с ибупрофеном в промежутке 6 часов.
- Предлагать ребенку в качестве жаропонижающего препараты на основе аспирина и нестероидных противовоспалительных средств (нимесулида, кетопрофена и других). Анальгин можно применять однократно при отсутствии других средств.
- Укутывать ребенка, если он не жалуется на холод.
- Разрешать ребенку проявлять физическую активность.
- Применять спиртовые и уксусные обтирания и компрессы.
- Использовать для внешнего воздействия и внутрь воду ниже комнатной температуры, для ванн – ниже 37°С.
- Проводить физическое охлаждение (обтирания, компрессы, влажное постельное белье, холодные клизмы, обмахивание и обветривание с помощью вентилятора) при спазме сосудов кожи (бледная кожа, холодные руки и ноги, озноб).
Список рекомендаций:
- Бессимптомное повышение температуры в педиатрии — очень распространенное явление. Часто температура у ребенка нормализуется до того, как врач успевает выяснить причину ее повышения.
- Доктор Комаровский отрицательно относится к популяризированным в России иммуномодулирующим препаратам и не рекомендует использовать их при обычных ОРВИ, даже с высокой температурой.
- Обязательно следует наблюдать за индивидуальным самочувствием ребенка, чтобы установить температурное значение, при котором он становится вялым и апатичным. Если при температуре до 40°С ребенок остается активным и у него нет сопутствующих болезней нервной системы, температуру снижать не нужно, тем более медикаментозно.
- Главные помощники при лихорадке – обильное питье, влажность воздуха, комфортная (по ощущениям ребенка) одежда и сниженная до 16-18°С температура воздуха в помещении. Нельзя насильно заставлять ребенка принимать пищу, особенно белковую.
- Высокая температура у ребенка без симптомов наблюдается в большинстве случаев при сезонных заболеваниях и кишечных инфекциях. Поэтому родителями должно уделяться большое значение профилактике этих двух самых распространенных причин повышения температуры.
- Высокая температура у ребенка без симптомов требует обязательного обращения внимания на цвет мочи и поведение при мочеиспускании, так как инфекции мочевыводящих путей в детском возрасте – одна из наиболее частых причин повышения температуры.
- Повод обращения к врачу – отсутствие улучшений на 4-й день болезни, сохранение высокой температуры на 7-й день и отсутствие эффекта от парацетамола при его использовании.
- При наличии озноба, похолодание кистей и стоп или бледности кожи необходимо немедленно сделать клинические анализы крови и мочи.
- Не нужно сбивать температуру после того, как ребенок пропотел.
- Нельзя давать малину, чай и мед детям до 1 года для усиления потоотделения. Более старшим детям можно предлагать напитки с этими продуктами при условии, что водный режим не нарушен (ребенок получает достаточное количество обычной или подсоленной воды, компота из сухофруктов и изюма, отваров шиповника, калины, смородины). Температура напитка должна быть равна температуре тела с погрешностью в 5°С.
Бессимптомное повышение температуры у детей, как и у взрослых, по частоте встречаемости вызывается такими причинами:
- сезонные простудные заболевания;
- кишечные инфекции;
- инфекции мочеполовой системы.
Все остальные факторы составляют менее 40% случаев. При этом по-настоящему отсутствие прочих признаков болезни наблюдается только при начальных стадиях ОРЗ.
Поэтому внимательное отношение к самочувствию и жалобам ребенка при высокой температуре без симптомов поможет родителям выявить связанные признаки, указывающие на одну из этих трех самых распространенных причин, а длительное сохранение температуры без прочих жалоб предложит повод обратиться к врачу.
Автор статьи: lyubov_a
Оформление: Лозинский Олег
Температура и больше ничего — Комаровский:
источник
Высокая температура тела у ребенка является своеобразной защитной реакцией, позволяющей лучше справляться с вирусами и различными заболеваниями. Родители, обнаружив у малыша повышенную температуру без каких-либо сопутствующих симптомов, признаков простуды или иных заболеваний, начинают паниковать. Особенно это касается детей, которые еще не могут рассказать о том, что именно их беспокоит, где и как болит. Лихорадка без иных симптомов может появиться по разным причинам, но часто установить их может только врач после полного осмотра ребенка.
Большинство родителей в такой ситуации спешат дать малышу жаропонижающее средство, не стараясь при этом выяснить, что именно привело к повышению температуры. Такое поведение является неправильным, поскольку реакция обычно свидетельствует, что внутри организма малыша идет борьба иммунной системы с попавшим раздражителем.
Пытаясь сбить жар у ребенка, взрослые часто мешают работе естественной защитной реакции детского организма. Поэтому важно правильно определить причины и факторы, приведшие к появлению лихорадки.
У детей в возрасте до 5 лет температура тела часто бывает слегка повышенной без каких-либо причин, и ее показатель в пределах 37-37,2 градусов считается нормальным. Это обусловлено тем, что у малышей естественная терморегуляция тела еще недостаточно сформирована и отлажена, а образ жизни в этом возрасте всегда очень подвижен.
Часто родители наблюдают повышение температуры у ребенка после активных игр, требующих немалой физической нагрузки. Но стоит ему немного отдохнуть, спокойно посидев, и все приходит в норму.
Прорезывание зубов у младенца тоже может вызвать появление лихорадки, иногда достаточно сильной, при этом иных симптомов может и не быть. Лишь при детальном осмотре можно увидеть припухлость десен и их небольшое воспаление. В этот период малыши могут проявлять беспокойство и капризничать, но если признаков заболевания, например, простуды нет, то никаких мер принимать не нужно. Подробнее повышении температуры во время прорезывания зубов у малышей →
Температура без других симптомов может появиться и при обычном перегреве, что часто бывает с грудничками при чрезмерном одевании и укутывании, а также при недостаточном потреблении жидкости, например, если младенец не получает дополнительного питья, питаясь материнским молоком.
Из-за неустановившейся естественной теплорегуляции малыш может легко перегреться, находясь в душной комнате, на солнцепеке или если он слишком тепло (не по погоде) одет. В этом случае нет никаких признаков заболевания, и достаточно дать ребенку попить, сняв лишнюю одежду и переведя его в прохладное помещение, чтобы состояние крохи нормализовалось.
Наиболее распространенной причиной высокой температуры является вирусная инфекция, например, простуда, грипп, ОРЗ или ОРВИ. При появлении лихорадки других симптомов может не наблюдаться. Они, как правило, возникают позже, обычно через несколько часов.
После перенесенного ОРВИ у некоторых малышей в организме сохраняется бактериальная инфекция, в этом случае субфебрильная температура может наблюдаться в течение длительного времени, иногда дольше месяца. Чтобы состояние младенца нормализовалось требуется прием курса витаминных препаратов общеукрепляющего действия.
Стрессовые ситуации, сопровождающиеся сильным волнением и переживаниями, нередко приводят к появлению высокой температуры на фоне полного отсутствия каких-либо признаков простуды или иного заболевания.
Состояние имеет неврологическую подоплеку и может часто возникать у детей с врожденными или приобретенными в раннем возрасте неврологическими нарушениями. Таким малышам требуется постоянное наблюдение не только со стороны врача-невролога, но и родителей, а также выполнение всех рекомендаций специалистов.
Часто лихорадка без каких-либо других симптомов может свидетельствовать о серьезном нарушении в работе почек. При этом обычно наблюдается несильный подъем температуры, в среднем до 37,5 градусов, но она остается неизменное долгое время, после чего начинаются резкие скачки до 39 градусов.
Если этот показатель сохраняется несколько дней, при этом никаких признаков заболевания или простуды нет, следует обратиться к врачу и пройти обследование с применением УЗИ-диагностики, что позволит исключить опасность для здоровья малыша или определить ее степень при наличии серьезной проблемы и назначить адекватное лечение. Малыша в таком состоянии необходимо оградить от любых переживаний и волнений.
Температура может появиться и как результат аллергической реакции, при этом через несколько часов должны возникнуть и другие симптомы, например, покраснения кожи, сыпь, отечность тканей. Малыши-аллергики, независимо от типа аллергенов, вызывающих реакцию, нуждаются в постоянном наблюдении у аллерголога и систематическом проведении лечения с обязательным устранением веществ, приводящих к приступам.
Еще одной причиной появления лихорадки у детей без сопутствующих симптомов может стать наличие кишечной инфекции. В этом случае состояние малыша будет стремительно ухудшаться и через несколько часов дополнится вялостью, апатией, общим недомоганием и расстройством в работе желудочно-кишечного тракта (диареей или рвотой). Подробнее о причинах, вызывающих рвоту и повышение температуры у детей →
Если у малыша имеются врожденные пороки сердца, то появление жара без прочих симптомов может являться свидетельством начала бактериальной формы эндокардита. Как правило, в начальной стадии развития заболевания показатели температуры высокие, после чего она начинает постепенно снижаться и фиксируется на уровне 37 градусов, но при этом у ребенка наблюдается тахикардия и одышка.
При таком состоянии важно своевременно поставить диагноз и начать лечение, а значит, обращение к врачу откладывать не стоит.
Жар может быть обусловлен и проникновением в организм чужеродных веществ, способных вызвать пирогенную реакцию. Сюда можно отнести введение некоторых видов вакцин, при применении которых в качестве побочного действия может появиться лихорадка.
Если состояние малыша не нормализовалось в течение суток после прививки и применения однократной дозы жаропонижающего средства, нужно срочно обращаться к врачу. Подробнее о прививках, вызывающих повышение температуры →
Использование просроченных лекарственных средств любого направления способно вызвать появление лихорадки у ребенка, что постепенно дополняется и другими признаками. При сильном отравлении малышу потребуется госпитализация, поэтому скорую лучше вызвать при появлении первых симптомов.
Важно всегда проверять срок годности любого лекарственного средства до того, как дать его ребенку и избегать препаратов, изготовленных не в аптечных условиях.
Конечно, облегчить лихорадку, появившуюся без дополнительных симптомов можно и дома, дав ребенку дозу жаропонижающего препарата, но прибегать к таким мерам следует только в случае крайней необходимости. Важно понаблюдать за состоянием крохи и его поведением, чтобы определить причину.
Часто поставить верный диагноз может только квалифицированный специалист после обследования. Не стоит рисковать здоровьем ребенка и пытаться установить собственный диагноз, а также назначать лечение самостоятельно.
Появление лихорадки является в первую очередь защитным механизмом детского организма, поскольку при температуре тела равной 38 градусам замедляется размножение большинства видов болезнетворных микроорганизмов. При достижении порога в 40 градусов размножение всех бактерий и вирусов полностью прекращается.
Именно высокая температура позволяет детскому организму справиться с инфекцией. Если среди назначенных врачом препаратов имеются антибиотики, то давать их ребенку лучше всего именно при лихорадке, поскольку в таком состоянии действие лекарства многократно усиливается.
Жар активизирует работу иммунной системы малыша, стимулирует ускоренную выработку антител для уничтожения источника проблемы. При этом в организме усиливается и выработка интерферона, необходимого для борьбы со многими видами вирусов, в том числе и возбудителями разных штаммов гриппа.
В таком состоянии у ребенка обычно снижается аппетит, он начинает меньше двигаться, что позволяет организму экономить значительное количество сил и направлять их на борьбу с заболеванием.
Если дать ребенку жаропонижающее средство в естественной защитной функции организма произойдет своеобразный сбой, который приведет к резкому замедлению работы иммунной системы и создаст условия для размножения возбудителей.
Конечно, снизив жар, родители на короткое время облегчают состояние ребенка, но все препараты имеют лишь временное действие и после его окончания малышу резко становится хуже. Именно по этой причине специалисты настоятельно не рекомендуют сбивать температуру у детей, если ее показатель не превышает 38-38,5 градусов.
Сильный жар может вызвать появление фебрильных судорог. Долго существовало мнение, что такое состояние является опасным для многих внутренних органов малыша, особенно для головного мозга.
Но в результате многократных исследований специалистами было установлено, что опасности для полноценной работы мозга и других органов в этом случае нет, а судороги возникают как результат резкого появления сильной лихорадки и рефлекторного спазма периферических сосудов в верхних и нижних конечностях.
Сбивать температуру у детей при достижении показателей в 38,5 градуса необходимо правильно. Не стоит сразу давать жаропонижающее. В таком состоянии малышу необходимо обильное теплое питье, после чего нужно провести обтирания чистой водой и наложить прохладные компрессы на области крупных сосудов.
Если есть возможность, нужно перевести ребенка в прохладное помещение, но не допуская при этом активных или резких движений с его стороны. Применять лекарственные средства для снижения жара следует только в тех случаях, когда показатели на термометре перейдут отметку в 38,8 градусов. В этом случае ребенку следует дать жаропонижающее средство и вызвать скорую помощь.
Вызов скорой помощи потребуется и при:
- сильном ухудшении состояния малыша;
- продолжении повышения температуры даже после приема жаропонижающего препарата;
- наличии признаков нарушения дыхания и побледнения кожных покровов.
Важно иметь в домашней аптечке полный набор основных лекарственных средств, чтобы оказать ребенку срочную помощь (при необходимости) во время ожидания приезда скорой помощи.
Автор: Ваганова Ирина Станиславовна, врач
источник