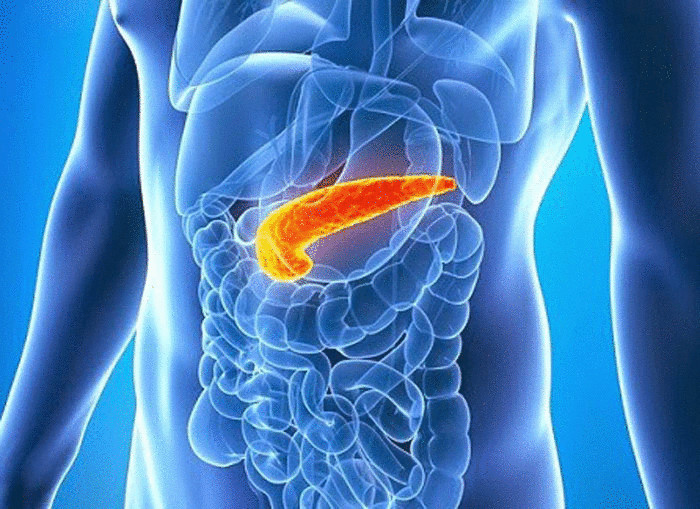
Какие лекарства угрожают поджелудочной железе?
«Одно лечит — другое калечит» — эта фраза актуальна, к сожалению, для большого количества лекарств. Существует множество препаратов для лечения болезней, которые еще в прошлом столетии не поддавались никакой терапии и угрожали жизни.
Однако нередко на фоне их приема возникают побочные эффекты, так как большинство из них в той или иной мере действуют на весь организм. Одним из осложнений фармакотерапии может быть медикаментозный панкреатит или лекарственное поражение поджелудочной железы. Что это за заболевание, как оно проявляется и как его лечат?
Медикаментозный панкреатит: редко, но метко
Медикаментозный панкреатит составляет около 3% случаев острого панкреатита, который, в свою очередь, возникает гораздо реже, чем хронический. При этом заболевании пациент нуждается в неотложной медицинской помощи в условиях круглосуточного стационара.
Иногда врачи-хирурги вынуждены проводить оперативное вмешательство: удалять некротизированные участки поджелудочной железы.
Медикаментозный панкреатит — это гибель или сильное повреждение какого-либо участка поджелудочной железы в результате токсического действия лекарственного средства.
Впервые его описали в 50-х годах прошлого столетия. В группе риска дети и ВИЧ-инфицированные люди, у которых иммунная система работает не в полную силу.
Воспаление поджелудочной железы: все, что нужно знать о панкреатите
Какие лекарства вызывают медикаментозный панкреатит?
Главная сложность заключается в достоверном установлении связи между приемом конкретного лекарства и фактом появления повреждения поджелудочной железы.
Может показаться, что заболевание должно быть вызвано передозировкой препарата, однако это не так: иногда бывает достаточно всего одной таблетки.
Причем явления панкреатита могут развиться как непосредственно после ее приема, так и через несколько месяцев. К тому же нередко больной получает сразу несколько препаратов и выяснить, какой конкретно причастен к развитию этого осложнения, бывает очень непросто.
Однако врачи выявили, что чаще других медикаментозный панкреатит вызывают следующие группы лекарств.
Антибиотики различных групп. Среди них больше причастны к этому цефтриаксон, рифампицин, изониазид, метронидазол, нитрофурантоин и тетрациклин. Их применяют при совершенно различных видах бактериальных заболеваний, в том числе при туберкулезе.
Антиретровирусные препараты — лекарства для лечения ВИЧ-инфекции (диданозин, нелфинавир).
Цитостатики — метотрексат, паклитаксел, такролимус и другие. Их применяют при аутоиммунных болезнях и для профилактики отторжения донорских органов.
Кортикостероиды — преднизолон, метипред, дексаметазон. Длительный их прием способен вызвать стероидный диабет, вызванный гибелью бета-клеток поджелудочной железы.
Оральные контрацептивы. Их очень много, и четкая связь причастности какого-то конкретного препарата отсутствует.
Гипотензивные средства — препараты, которые снижают уровень артериального давления. К ним относятся каптоприл, лозартан, эналаприл и другие.
Статины или средства для снижения уровня холестерина крови — симвастатин, ловастатин, розувастатин и другие.
Медикаментозный панкреатит — очень редкое осложнение, поэтому не стоит отказываться от лечения вышеуказанными препаратами только потому, что есть такой риск. Отсутствие лечения может угрожать жизни ничуть не меньше, и даже гораздо больше.
Как заподозрить медикаментозный панкреатит
Диагностика этого заболевания — сложная задача. Для того, чтобы подтвердить связь препарата и осложнения достоверно, необходимы следующие условия:
- симптомы панкреатита развились во время приема препарата;
- при этом больше никаких других средств человек не получал (в том числе, не употреблял спиртные напитки);
- симптомы прошли после прекращения приема лекарства;
- при возобновлении приема они снова появились.
В реальной практике эти условия практически никогда не соблюдаются, так как ни одному доктору не придет в голову вновь давать лекарство, которое потенциально может навредить человеку.
Симптомы медикаментозного панкреатита
Клиническая картина медикаментозного панкреатита схожа с той, которая бывает при острой форме. У больного появляется интенсивная боль в верхней половине живота, нарушение пищеварения, тошнота, рвота, диарея. Общая слабость, головокружение, лихорадка — нередкие спутники этой болезни.
Степень выраженности симптомов зависит от того, насколько сильно повреждена поджелудочная железа, и варьирует от легкой до тяжелой (при последней развивается гибель ее участков).
Боль может быть ноющей, иногда носит характер «кинжальной», то есть просто нестерпима мучительна. В этом случае действительно очень трудно отличить медикаментозный панкреатит от острого, который вызывается алкоголем или сильными погрешностями в диете.
Сам пациент ввиду тяжести своего состояния не всегда может точно описать, какие препараты он принимал, что ел и часто скрывает факт употребления спиртного.
Лечение медикаментозного панкреатита
Лечение должно осуществляться в больнице. Проводят полное обследование, как лабораторное, так и инструментальное. Назначают общий клинический анализ крови и мочи, биохимическое исследование параметров, отражающих работу поджелудочной железы и гепатобилиарной системы.
В диагностике помогают такие параметры, как амилаза, С-реактивный белок, протеинограмма, уровень сахара и другие.
Иногда одной отмены препарата бывает достаточно для того, чтобы человек пошел на поправку. Но обычно проводят массивную инфузию с форсированием диуреза, вводят растворы электролитов, анальгетики, иногда — антибиотики.
Медикаментозно подавляют ферментативную активность поджелудочной железы. В самых тяжелых случаях врачи-хирурги проводят ревизию и удаление некротизированных или погибших фрагментов органа.
Прогноз при болезни напрямую зависит от степени тяжести или того, насколько сильно повреждена железа.
Также немаловажную роль играет своевременность оказания медицинской помощи.
Источник статьи: http://blog.mednote.life/articles/medication/kakie-lekarstva-ugrozhayut-podzheludochnoy-zheleze
Лекарства для лечения поджелудочной железы при хроническом панкреатите
Панкреатит – это воспаление поджелудочной железы. Заболевание может протекать как в острой, так и в хронической форме. Сопровождается болью и нарушением функции, причем не только самой поджелудочной железы, но и тесно связанных с ней соседних органов: печени, желчного пузыря, кишечника.
При остром панкреатите клиническая картина всегда ярко выраженная, и лечение при этом только стационарное. Обострение хронического процесса тоже иногда требует госпитализации. Но основная группа пациентов с хроническим панкреатитом лечится дома. Важно знать основные группы и конкретные лекарства для поджелудочной железы, для чего они назначаются и как их правильно принимать.
Можно ли лечить поджелудочную железу самостоятельно
Легкие и средней степени обострения хронического панкреатита можно лечить дома в следующих случаях:
- Вы полностью обследованы в течение последних 1-2 лет и другие заболевания исключены (например, опухоли, камни желчного пузыря, язвенная болезнь).
- Подобные симптомы обострения вам хорошо известны и ничем не отличаются от прошлых.
- У вас есть предыдущие рекомендации врача.
- Обострение нетяжелое, без рвоты, без выраженной диареи.
- В течение нескольких дней лечения отмечаете улучшение.
Принципы лечения хронического панкреатита
- Диета с исключением жирных блюд, копченостей, наваристых бульонов, консервов. Такое ограничение при болезнях поджелудочной железы соблюдаются пожизненно. При обострении на несколько дней назначается голод, а затем маложировая диета до стихания воспаления.
- Отказ от алкоголя и курения.
- Уменьшение болей.
- Снижение секреции пищеварительных соков при обострении поджелудочной железы.
- Прием ферментов в таблетках для поддержания процессов пищеварения.
- Снятие спазмов и нормализация моторики кишечника.
- Прием витаминов и минералов, так как всасывание их из пищи при панкреатите нарушается.
- Лекарства для восстановления кишечной флоры.
- Лечение сахарного диабета, который может быть осложнением острого или хронического панкреатита.
Лечение при панкреатите комплексное, зависит от симптомов. Нет универсальных «хороших таблеток от поджелудочной железы». Болезнь может протекать по-разному. У одного будет боль и ему нужно лекарство от боли, у другого – нарушение всасывания и переваривания, и ему нужны больше ферментные препараты. У кого-то возможны и боль, и диарея, на этом фоне – похудание и истощение.
Основные группы препаратов, применяемых при панкреатите
Лекарства, уменьшающие боль
Основной симптом, который мучает человека при обострении панкреатита – это боль. Какие таблетки принимать, если болит поджелудочная железа?
- Основной обезболивающий препарат, который можно принимать при воспалении этого органа – Парацетамол (он наименее безопасен для слизистой желудка). Парацетамол принимается по 1-2 таблетки 3-4 раза в день за 30 минут до приема пищи. Однако он с осторожностью назначается при сопутствующей патологии печени.
- Возможно также применение короткими курсами и других ненаркотических анальгетиков – Спазган, Баралгин, Кетанов, Ибупрофен, Нимесулид. Есть исследования, подтверждающие усиление обезболивающего эффекта этих препаратов при совместном приеме их с поливитаминными комплексами, а также с антидепрессантами (амитриптиллином).
Обезболивающие лекарства не следует принимать более 10 дней.
- Применяются также спазмолитики – Но-шпа, Бускопан, Мебеверин, Дюспаталин, Папаверин. Они снимают спазм желчевыводящих протоков, кишечника, уменьшая тем самым давление в просвете кишки.
- Чем более кислое содержимое поступает из желудка в 12-перстную кишку, тем сильнее активируется секреция в поджелудочной железе. Соответственно, препараты, подавляющие секрецию соляной кислоты, опосредованно также снимают боль. К таким лекарствам относятся блокаторы Н2-рецепторов Ранитидин, Фамотидин, а также ингибиторы протонной помпы Омепразол (Омез, Лосек, Ультоп), Рабепразол (Париет), Пантопразол (Нольпаза, Контралок), Эзомепразол (Нексиум).
- Иногда применяют антисекреторный препарат Даларгин для внутримышечного или внутривенного введения.
- Антацидные средства – Фосфалюгель, Маалокс также уменьшают кислотность желудочного сока. Применяют их через 40 минут после приема пищи и перед сном.
Ферменты
Поджелудочная железа – это самая активная железа нашего организма. Она вырабатывает в сутки 1,5-2 литра панкреатического сока с содержанием в нем 10-20 грамм пищеварительных ферментов. Хронический воспалительный процесс почти всегда ведет к уменьшению их количества, что сказывается на переваривании пищи (в основном жиров).
Непереваренные остатки пищи не всасываются в кишечнике, вызывают в нем брожение, вздутие, диарею (синдром мальабсорбции). Раздутые петли кишечника еще больше усугубляют боль в животе, нарушение всасывания ведет к похуданию, анемии и гиповитаминозу.

Ферментные препараты выпускаются как в виде таблеток, так и в виде капсул. Каждая форма имеет свои преимущества и недостатки. Список таблеток, которые содержат пищеварительные ферменты, большой. Все они содержат амилазу, липазу и протеазу в различных дозировках, плюс другие добавки.
- Самый дешевый ферментный препарат – это наш отечественный Панкреатин. Но его с натяжкой можно назвать лекарством от панкреатита, так как он имеет низкую концентрацию активных ферментов (в пересчете на липазу – около 3 тыс ЕД). Его больше применяют при погрешностях в диете. Из плюсов – низкая стоимость (начиная с 30 рублей).
- Аналог панкреатина – Мезим. Активность – около 3500 МЕ липазы. Стоимость – около 100 рублей за упаковку 20 таблеток.
- Пензитал (около 6000 ЕД липазы). Цена – от 170 рублей.
- Энзистал П (3500 ЕД). Цена от 70 рублей.
- Панзим форте (3500 ЕД). Цена от 160 рублей за 20 таблеток.
Если же говорить о правильном лечении, то когда болит поджелудочная железа, лекарства нужно выбирать с большей концентрацией ферментов. Ориентировка идет в основном на содержание липазы. Для нормальной заместительной терапии нужно не менее 25000-40000 ЕД липазы на основной прием пищи и около 10 тыс ЕД на дополнительные перекусы.
- Самые известные таблетки для поджелудочной железы с усиленной активностью – это Мезим–форте 10000, 20000. Цены на эти препараты начинаются от 200 рублей за упаковку 20 таблеток.
Самыми же эффективными ферментными лекарствами на сегодняшний день считаются препараты панкреатина в виде микротаблеток, минимикросфер или микропластинок, заключенных в желатиновую капсулу (IVпоколение). Диаметр частиц панкреатина в такой капсуле – не более 2 мм. Сама оболочка растворяется не в желудке, а в двенадцатиперстной кишке, частицы равномерно смешиваются с пищей, эффект от такой формы применения ферментов максимальный.
Наиболее популярные капсулированные препараты панкреатина и их стоимость:
Цена за упаковку 20 капсул
Самым дорогим препаратом из этой серии является Креон, самым дешевым – Панзинорм.
Когда болит поджелудочная железа, препараты панкреатина принимаются во время или сразу после еды. Курс лечения – от 1 до 3-х месяцев. В дальнейшем пить таблетки можно при любых нарушениях диеты. Часто лечение лекарствами проводится пожизненно.
Нужно отметить, что при панкреатите НЕ ПРИНИМАЮТСЯ ферментные препараты, содержащие компоненты желчи – Фестал, Дигестал, Энзистал, так как они могут вызвать усиление болей.
Примерная схема лечения обострения панкреатита
- Диета при панкреатите. Отказ от алкоголя и курения.
- Креон 25000 Х 3 раза в день на основной прием пищи, 10000 Х 3 раза на перекус 12 недель.
- Омепразол 20 мгХ2 раза в день 4 недели, далее 20 мг утром 2 недели.
- Мебеверин 200 мгХ2 раза в день 6 недель.
- При болях — Парацетамол 500 – 1000 мг Х3 раза в день за 30 минут до еды 7 дней.
Препараты для восстановления микрофлоры кишечника
Нарушение соотношения нормальных и патогенных бактерий в кишечнике наблюдается почти у всех больных хроническим панкреатитом. Объясняется это недостаточностью выделения ферментов, усилением процессов брожения, что создает благоприятную среду для размножения патогенной микрофлоры.
Для устранения этого явления иногда назначаются:
- Кишечные антибиотики: Энтерофурил (Стоп-диар), Рифаксимин (Альфанормикс). Или Ципрофлоксацин, курсом до 7 дней.
- Затем – пробиотики и пребиотики, содержащие нормальные полезные бактерии. К ним относятся: Бактистатин, Энтерол, Линекс, Бифиформ, Флористин, Нормобакт и пр. Принимаются во время или после еды курсами до 3-х недель.
Лечение острого панкреатита
Если остро воспалилась поджелудочная железа, лекарства для приема внутрь не помогут. Здесь обязательно стационарное лечение. Пациенту будут назначены:
- Внутривенные вливания физиологических растворов.
- Обезболивание вплоть до наркотических анальгетиков.
- Блокаторы протеолитических ферментов – Гордокс, Контрикал.
- Октреотид – лекарство для подавления секреции железы.
- Антибиотики.
- Противорвотные средства.
- Операция, если консервативные меры окажутся неэффективными.
Фитотерапия панкреатита
Известно, что некоторые растения содержат компоненты, помогающие в лечении многих заболеваний. Болезни желудочно-кишечного тракта издревле лечили народными снадобьями, и целители добивались неплохих успехов. С бурным развитием химической фармакологии интерес к народной медицине несколько угас. Но не будем забывать, что целебные свойства растений никуда не делись, и фитопрепараты могут здорово помочь при лечении желудочно-кишечных недугов, в том числе и панкреатита.
Одними травяными отварами вряд ли можно вылечить обострение поджелудочной железы, но вот снизить количество принимаемых лекарств они могут.
Источник статьи: http://zdravotvet.ru/lekarstva-dlya-podzheludochnoj-zhelezy/
Как защитить поджелудочную железу — 5 важных советов
Экология здоровья. Поджелудочная железа напоминает о себе неприятной болью в подреберье только в момент расстройства или заболевания. В нашем теле она
Поджелудочная железа напоминает о себе неприятной болью в подреберье только в момент расстройства или заболевания. В нашем теле она располагается позади желудка и отвечает за выработку желудочного сока для переваривания пищи. Стоит узнать побольше о работе этого органа и о том, как можно позаботиться о его здоровье и нормальном функционировании. Об этом мы расскажем в нашей статье.
Что поможет улучшить работу поджелудочной железы
1. Овощи семейства крестоцветных
Ты удивлена? Мы уверены, что ты уже слышала, например, о полезных свойствах брокколи и о ее способности предупреждать онкологические заболевания. Многие исследования подтверждают, что употребление не только брокколи, но и других видов капусты (брюссельской, цветной, кочанной) положительно сказывается на работе поджелудочной железы и защищает ее от возможного появления опухоли. Включай капусту в рацион как минимум 2 раза в неделю: например, приготовь брокколи на пару. Так ты будешь уверена, что обеспечиваешь своему организму и поджелудочной железе все необходимое для нормального функционирования. Однако, потребление крестоцветных не рекомендуется при проблемах с щитовидной железой..
2. Отказ от курения
Если это твой случай, не медли и решительно откажись от вредной привычки. День за днем сигареты подрывают твое здоровье во многих аспектах. Знаешь ли ты о том, что риск развития рака поджелудочной железы особенно высок среди курильщиков? Всегда помни об этом и прими правильное решение в пользу своего здоровья.
3. Нет — вредной пище!
Что входит в группу вредных для пищеварения и поджелудочной железы продуктов? В первую очередь это: пища, приготовленная во фритюре; полуфабрикаты; сахар; фаст фуд и готовая еда. Конечно, такую пищу легчеили совсем не нужно готовить, это быстро, экономично и удобно, особенно, после трудного дня, полного стресса и утомления. Приходя домой, мы стараемся отвлечься от рутинных проблем, и еда становится отличным помощником. При этом, мы не отдаем себе отчет в том, что такие продукты содержат большую концентрацию насыщенных жиров и вредных компонентов, что непосредственным образом влияет на поджелудочную железу. Статистика показывает, что неправильное питание и вредная еда все чаще приводят к появлению рака поджелудочной железы. Поэтому начни питаться правильно уже сегодня, измени привычки, сократи потребление алкоголя и выработай здоровый план питания.
4. Детокс и очищение поджелудочной железы
Детоксикация очень полезна для нормальной работы поджелудочной железы. Как ты уже знаешь, этот орган отвечает за синтез энзимов, которые способствуют процессу пищеварения. Но если поджелудочная железа подвергается воздействию отрицательных факторов и засоряется токсинами, мы начинаем страдать от гормональных сбоев, что грозит, например, диабетом и другими серьезными заболеваниями. Важно знать, как можно очистить поджелудочную от вредных субстанций, и делать это регулярно.
Самый простой способ — выпивать 10 стаканов чистой питьевой воды ежедневно в течение трех дней, также можно добавить соки и настои, рекомендуемые для улучшения работы поджелудочной железы. Об этом мы расскажем далее. Жидкость поможет запустить процесс обновления в организме и вывести токсины из тела.
Принимай теплую ил горячую ванну перед сном, растирая кожу губкой, — это стимулирует кровообращение и реактивирует функционирование поджелудочной.
Также в течение трех дней, которые ты посвятишь детоксикации, придерживайся диеты с высоким содержанием антиоксидантов, а именно: свежих фруктов (апельсинов, киви, манго), клубники и т. д. Так ты сможешь очистить поджелудочную железу и укрепить ее.
5. Напитки для укрепления поджелудочной железы
Ты любишь натуральные соки? Тогда не сомневайся, поджелудочная железа будет благодарна тебе за то, что ты включаешь в рацион напитки из фруктов и овощей. Они поддерживают этот орган в хорошей форме и способствуют его регенерации. Стоит отметить, что соки и напитки из зелени и овощей лучше употреблять вечером или во время приема пищи, тогда как фруктовые соки идеально подходят для утреннего времени. При этом, лучше выпивать их натощак и отложить завтрак на полчаса. И запомни: никогда не добавляй в них сахар!
Мы также поделимся с тобой несколькими рецептами полезных для поджелудочной железы напитков.
Коктейль из капусты, моркови и сельдерея
- 1 чашка приготовленной на пару брюссельской капусты
- 1 стакан морковного сока
- половина стакана воды
- 1 стебель сельдерея
Отправь все ингредиенты в блендер и хорошо смешай до получения однородной массы. Пей коктейль медленно, небольшими глотками.
Коктейль из артишока и алоэ вера
- 1 стакан или небольшая чашка сока алоэ вера (отдели мякоть из листьев и приготовь из нее сок)
- 1 сердцевина вареного артишока
- сок половины лимона
- половина чашки горячей воды
Перемешай все ингредиенты в блендере до однородной текстуры. Должен получиться теплый напиток, который идеально подойдет для укрепления поджелудочной железы. Его можно употреблять за обедом или ланчем.
Сок из папайи с семенами льна
- 1 большой ломтик папайи
- 1 столовая ложка льняного семени
- половина стакана воды
- 3 шт. миндаля
Такой напиток хорошо подходит для начала дня, его легко приготовить — просто хорошо смешай ингредиенты в блендере и добавь половину стакана воды. Пей коктейль из папайи небольшими глотками каждое утром, и ты поможешь организму восполнить запас необходимых веществ и правильно начать день. К тому же, он очень полезен для поджелудочной железы. Наслаждайся приятным вкусом!опубликовано econet.ru
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Источник статьи: http://econet.ru/articles/68162-kak-zaschitit-podzheludochnuyu-zhelezu-5-vazhnyh-sovetov