Липоматоз поджелудочной железы
Поджелудочная железа отвечает за переработку потребляемой пищи с распределением полезных веществ в кровь. Орган достаточно чувствителен к внешним и внутренним негативным факторам, способным вызвать тяжёлые патологии. Липоматоз поджелудочной железы – это необратимый процесс, сопровождающийся замещением жирового эпителия. Данную патологию ещё называют жировой дистрофией. Болезнь требует срочного лечения. Отсутствие медицинской помощи способно привести к тяжёлым осложнениям.
Характеристика патологии
Любой патологический процесс в поджелудочной железе, сопровождающийся нарушениями в работе органа, протекает обычно постепенно. При инфекционном поражении здоровый эпителий органа погибает и происходит замещение на жировой слой. Процесс структурных изменений обратной силы не имеет. Диффузные изменения печени по типу липоматоза можно блокировать на стадии лечения.
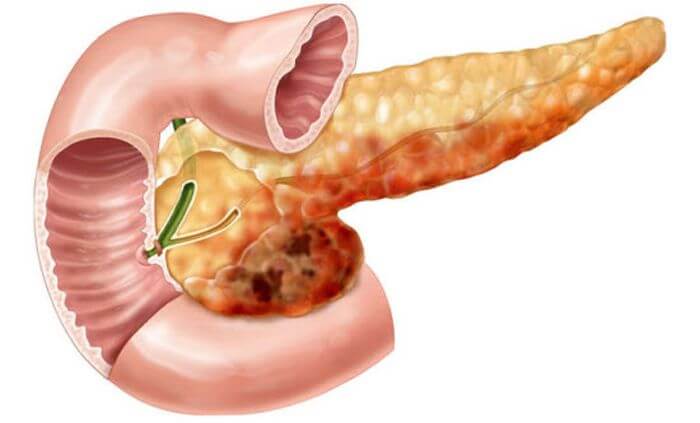
Липома – это доброкачественный процесс, поражающий ткани поджелудочной железы. Единичное образование или множественное скопление новообразований может характеризоваться серьёзными нарушениями в работе органа. Заболевание часто связывают с гормональным дисбалансом в организме. Липоматоз может протекать в виде трёх форм – узловой, диффузной и диффузно-узловой.
Фибролипоматоз поджелудочной железы – это жировая дистрофия органа с неравномерным распределением соединительной ткани. Фибролипома протекает в виде образования узелков с уплотнениями различной формы и размеров. Липофиброматоз характеризуется преобладанием жирового слоя над соединительным эпителием.
Отсутствие лечения опасно глубоким прорастанием атипичных новообразований в орган, что вызывает тяжёлые осложнения в здоровье больного.
Код по МКБ-10 патология имеет К86 «Другие болезни поджелудочной железы».
Причины развития болезни
Атипичная клетка в эпителии поджелудочной железы в процессе развития поражает здоровую ткань и вызывает патологические нарушения в работе органа. Точной причины, по которой может происходить замещение клеток, врачи не называют.
Спровоцировать болезнь может присутствующая патология хронического типа или неправильное питание и злоупотребление алкоголем. Большую роль играет наследственная предрасположенность. Если в роду у кого-то было заболевание поджелудочной железы, риск развития липомы возрастает.
Врачи выделяют следующие факторы, способные вызвать болезнь:
- наличие избыточной массы тела;
- присутствует подтверждённый диагноз панкреатита или другого заболевания пищеварительной системы – липоматоз в этом случае является тяжёлой формой осложнения;
- злоупотребление спиртными напитками и курением;
- патология вирусного характера, протекающая в поджелудочной железе;
- нарушения в процессе метаболизма;
- патология эндокринного характера – сахарный диабет;
- у людей после 70 лет отмечается природное перерождение тканей;
- онкологическое заболевание органов дыхательной системы;
- несбалансированное питание – наблюдается дефицит витаминов;
- неблагоприятная экология местности проживания.
Спровоцировать липоматоз может один имеющийся фактор или сразу несколько. Зависит от физических показателей организма и других сопутствующих причин. Болезнь требует срочной медицинской помощи. Поэтому стоит внимательно следить за своим здоровьем и самочувствием.
Признаки заболевания
На начальном этапе патология протекает скрытно – проявления отсутствуют. Первые симптомы появляются на второй стадии развития болезни. У человека явно просматриваются подозрительные признаки, влияющие на общее самочувствие и процессы пищеварения. Продукт, который не воспринимается больным органом, принятый внутрь, вызывает сильную рвоту. Также присутствующие посторонние уплотнения на теле говорят о наличии болезни.
Патология характеризуется указанными признаками:
- приступы тошноты во время употребления пищи;
- повышенное газообразование в тонком кишечнике;
- болевые ощущения в области желудка, перемещающиеся в грудную клетку или подреберье;
- отрыжка после каждого приёма пищи.
При дальнейшем прогрессировании заболевания появляются более серьёзные симптомы:
- рвотные позывы после еды;
- сильные болевые спазмы постоянного характера;
- болезненность при мочевыделении;
- нарушения в работе желудочно-кишечного тракта – запор или диарея;
- снижение тургора и влажности кожи;
- повышенный аппетит, что приводит к избыточному весу.
Заболевание часто протекает с активным развитием сахарного диабета 1 или 2 типа. Жировая дистрофия поджелудочной железы вызывает дефицит инсулина, что приводит к болезни.
Липоматоз присутствующими симптомами напоминает развитие панкреатита, что иногда затрудняет постановку диагноза. Патология легко диагностируется на начальной стадии, поэтому врачи рекомендуют проходить ежегодные плановые осмотры в поликлинике. При наличии первых подозрительных симптомов стоит сразу обратиться к лечащему врачу и сдать анализы – это позволит начать лечение на ранних сроках и повысит шансы на полное выздоровление.
Стадии развития патологии
Липоматоз протекает в три стадии, которые характеризуются определёнными признаками:
- На первой стадии уровень атипичных клеток находится в пределах 30%. Жировая прослойка занимает небольшой участок органа, что характеризуется наличием лёгкой симптоматики. В некоторых случаях болезнь может протекать на данном этапе бессимптомно. В основном присутствуют лёгкие ощущения дискомфорта в области желудка.
- На второй стадии жировая прослойка увеличивается до 50%, т.е. поджелудочная железа наполовину занята атипичной тканью. Новообразования прорастают внутрь органа, что сопровождается болезненными ощущениями, усиливающимися во время приёма пищи или после еды. Серьёзных нарушений в деятельности органа на этой стадии не фиксируется.
- Третья стадия болезни отличается активным прогрессированием распространения жировой прослойки до 60-70%. Здесь наблюдаются выраженные симптомы патологии – болевые спазмы, понос или запор и приступы рвоты. Присутствуют серьёзные нарушения в работе органа.
Современные достижения медицины позволяют выявить заболевание на начальном этапе формирования, поэтому врачи советуют не откладывать визит в поликлинику при появлении первых подозрительных симптомов. Раннее начало лечения гарантирует выздоровление без появления осложнений.
Диагностика заболевания
Перед выбором метода терапии требуется пройти подробное обследование организма, чтобы поставить диагноз и выявить сопутствующие хронические патологии. Диагностика включает следующие мероприятия:
- Врач проводит физикальный осмотр пациента на предмет внешних признаков болезни. Проводится сбор анамнеза истории заболевания.
- Назначается процедура ультразвукового исследования поджелудочной железы и органов брюшной полости. УЗИ позволяет определить новообразования на стенках органа и оценить степень поражения организма.
- Назначается пункция для забора биологического материала, чтобы провести биопсию на предмет структурного состава опухоли. Процедура позволяет подтвердить диагноз или опровергнуть.
- Компьютерная томография (КТ) отличается большей информативностью и способностью исследовать орган структурно. На КТ можно определить степень прорастания атипичной ткани в глубину эпителия поджелудочной железы.
- Кровь и мочу нужно сдать на общий анализ основных элементов. Отклонение от нормы покажет уровень нарушения в деятельности органа.
После получения всех результатов анализов врач может оценить состояние пациента и выбрать направление терапии.
Лечение патологии
Выбор метода лечения зависит от степени поражения организма, возраста и самочувствия больного. Вылечить полностью болезнь не получится из-за структурного нарушения тканевой прослойки поджелудочной железы. Действия врачей направлены на восстановление функционирования органа. Для этого прибегают к методам консервативной терапии:
- Больному назначается специальная диета, которая снизит нагрузку на поджелудочную железу и другие органы пищевого тракта. Также она позволит уменьшить вес и облегчить состояние пациента.
- Снять болевые спазмы можно лекарствами на основе обезболивающих – Но-шпой, Баралгином или Спазмалгоном.
- Назначаются ферментирующие препараты, улучшающие работу пищеварительной системы – Панкреатин или Креон. Средства снимают излишнюю нагрузку и облегчают состояние пациента.
- Лечение патологии требует полностью отказаться от курения и употребления спиртных напитков.
- Остановить приступы тошноты с рвотой можно при помощи Лоперамида или Домперидона.
Консервативное лечение используется на первой и второй стадии болезни. На третьей стадии лекарственная терапия не даёт положительного эффекта, так как присутствуют серьёзные нарушения в структуре поджелудочной железы, которые приводят к полной дисфункции органа.
На последней стадии развития болезни требуется хирургическое вмешательство по удалению поджелудочной железы. Во время операции удаляются и протоки органа. Процесс замещения здоровой ткани жировой прослойкой необратим. Во время последней стадии атипичные клетки проникают внутрь поджелудочной железы, вызывая тяжёлые осложнения. Требуются новые методы для работы органов пищеварительного тракта.
После хирургического удаления больному требуется реабилитационный курс, включающий диету и отсутствие нагрузок. После курса терапии нужно выполнять все рекомендации лечащего врача – это ускорит процесс восстановления.
Лечение средствами нетрадиционной медицины
Лечить народными средствами разрешается после консультации с лечащим врачом. Стоит совмещать способы с методами консервативной терапии. Лекарственные травы стимулируют естественную выработку ферментов поджелудочной железы, необходимых для нормализации пищеварительного процесса. Лечебные свойства трав выводят токсины из организма и улучшают работу желудка и кишечника.
В качестве настоев и отваров используют крапиву, тысячелистник, подорожник, зверобой, шиповник, валериану, бессмертник и календулу. Травы (1 ст.л.) заливают кипятком (500 мл) и ставят на водяную баню. Держать нужно 15 мин. После этого снять с огня и остудить. Пить перед едой по 100 мл 3 раза в день. Курс лечения составляет 21 день.
Диета во время и после лечения
В период терапевтических манипуляций и после пациенту требуется строго соблюдать диету. После удаления поджелудочной железы диетический рацион устанавливается на всю оставшуюся жизнь. Питание подбирается индивидуально для каждого пациента – зависит от степени поражения организма и общего самочувствия больного.
При диагнозе липоматоз запрещается употреблять жирные и маринованные блюда, консервированную и копченую продукцию. Блюда, приготовленные с грибами, нужно исключить из питания – это может спровоцировать ухудшение больного. Нельзя принимать спиртные напитки. Также рекомендуется исключить сладкую выпечку.
Рацион питания должен состоять из следующих продуктов:
- из мяса разрешается курицу, индейку, кролика и молодую баранину или телятину;
- фрукты и овощи, приготовленные на пару или в варёном виде;
- хлеб употреблять вчерашний и слегка подсушенный;
- кисломолочные продукты должны быть низкой жирности;
- каши готовят на воде;
- яйца разрешается употреблять только в варёном виде;
- растительное масло рекомендуется добавлять в каждое блюдо.
Все продукты готовятся на пару или варятся, можно запекать в духовке или на гриле. Потребление пищи нужно разбить до 6 приёмов в день. За раз можно кушать до 300 г пищи.
Прогноз заболевания
Прогноз продолжительности жизни зависит от степени поражения организма и выполнения рекомендаций врача. Соблюдение диеты и отказ от алкоголя с курением повышают шансы на выздоровление и восстановление деятельности органа. При выполнении простых правил здоровые ткани продолжат продуцировать необходимые гормоны с ферментами для переваривания пищи и обмена веществ.
Отказ от рекомендаций врача может вызвать тяжёлое поражение тканей желудка, печени и кишечника. Возможна повторная интоксикация организма с серьёзными последствиями.
Патология поджелудочной железы относится к неизлечимым, развивающимся медленно. Полностью излечить больного не получится, но можно блокировать дальнейшее разрастание атипичных клеток и нормализовать работу органа. Для этого требуется принимать назначенные препараты и правильно питаться.
Источник статьи: http://onko.guru/dobro/lipomatoz-podzheludochnoj-zhelezy.html
Узи показало липоматоз поджелудочной железы
Мы живем в век скоростей, нервных стрессов, депрессий, а следовательно, калорийных перекусов набегу, безудержного глотания антидепрессантов, таблеток, недосыпа, плохого настроения.
И как следствие — сбой в работе организма. Под таким натиском вряд ли могут долго выстоять внутренние системы даже здорового человека. Одними из первых удары принимают на себя органы пищеварения.
Липоматоз поджелудочной железы – одно из проявлений негативных факторов внешнего воздействия. Что это такое? Как уберечься от такого диагноза, либо как жить с ним, если он подтвердился? Постараемся дать ответы на поставленные вопросы.
Диагноз
Термин «липоматоз» означает неравномерное распространение либо избыточное накопление жира в разных тканях человека.
А что такое липоматоз поджелудочной железы? Серьезное заболевание, не подлежит полному излечению, но, в принципе, при своевременном диагностировании, прохождении комплекса лечения и соблюдении пожизненно диеты, позволяет жить человеку полноценно и долго.
Это заболевание ведет к отмиранию здоровых клеток органа и замещению их клетками жировой ткани. Стеатоз (жировая дистрофия поджелудочной железы) – второе название болезни – приводит к таким последствиям, при которых поджелудочная не в силах справляться с возложенными на нее функциями, т. к. новообразованные жировые клетки мешают ей в этом. Врачи диагностируют и разделяют недуг на три степени.
Первая (поражение жировыми клетками до 1/3 части органа), как правило, не беспокоит больного. Обнаруживается случайно при прохождении УЗИ поджелудочной железы. Вторая степень (поражение до 2/3 паренхимы железы). Как правило, выдает себя в виде таких симптомов, как: тяжесть в животе после приема пищи, боли в левой стороне подреберной области, слабости, диарее и пр.
В запущенной форме (своевременно не диагностированной, более 2/3 площади замены клеток) происходит сдавливание паренхимы, выводных протоков, невозможность полноценного вывода секрета из органа. Налицо проявление таких признаков заболевания, как: сухость во рту, усиленные боли в животе, тошнота, рвота, диарея, метеоризм, отсутствие аппетита.
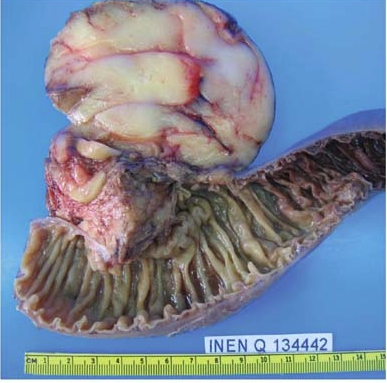
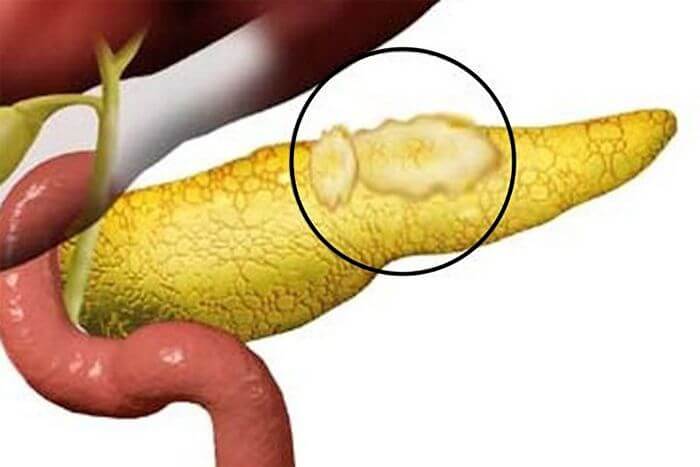
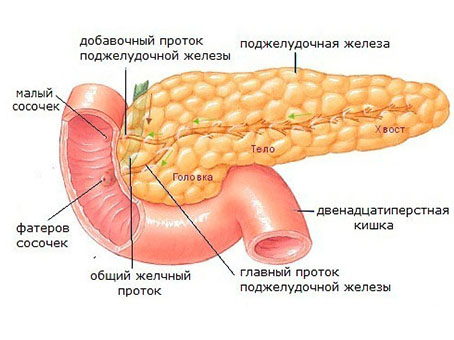
Липома наружной поверхности поджелудочной
Одновременно медики — это же заболевание делят еще другим образом, в зависимости от количества очагов поражения и места их расположения в органе. По данной классификации выделяют липоматоз слитный и диффузный.
Первый обычно проявляется скоплением жировых клеток в одной части поджелудочной. Может быть, опасен, если очаг образуется в области нахождения протоков, кровеносных сосудов или сдавливает другие близко находящиеся органы.
Диффузные изменения поджелудочной железы по типу липоматоза проявляются в виде набольших по размеру жировых скоплений, разбросанных по поверхности поджелудочной. Обычно очаги жиров не оказывают давления на органы и ткани железы и редко диагностируются, разве что, случайно.
Причины возникновения
Возникает липоматоз поджелудочной железы по ряду причин. Перечислим основные из них, наиболее характерные:
- последствия воспалительных процессов;
- как следствие перенесенной травмы органа;
- при сахарном диабете;
- влияние ожирения;
- сбой в обмене веществ;
- генетическая предрасположенность;
- при перенесенной сильной интоксикации (алкоголем либо лекарственными препаратами).
Диагностика и лечение
Липома поджелудочной железы может не беспокоить человека долгие годы, живя с ней в ладу и, не подозревая, что она у него есть. Но как только обнаруживаются первые признаки заболевания, боли, неприятные ощущения, тревожащие на протяжении нескольких дней, стоит незамедлительно обратиться к врачу.
Он диагностирует то или иное состояние, узнает симптомы и лечение необходимое подберет на основе данных УЗИ — исследования (повышенная эхогенность зон поджелудочной указывает очаги поражения, их площадь).
Лечение поджелудочной железы происходит консервативными или оперативными методами. При консервативном методе пациенту назначается лекарственная терапия, рекомендуются изменить рацион, график питания, сбросить лишний вес.
Это тот случай, когда концентрация жировых очагов невелика, отложения рассеяны по поджелудочной и не происходит сдавливания протоков.
Во втором случае удаляются липоматозные узлы, препятствующие нормальному отходу секрета и давящие на протоки, органы. Этот метод иногда приходится применять даже экстренно. Лечить поджелудочную железу можно также и народными средствами вдобавок к рекомендациям традиционной медицины. При всех видах лечения незаменимой есть только диета для поджелудочной.
Жизнь с липоматозом
Как было упомянуто ранее, липоматоз неизлечим окончательно. С ним нужно научиться жить, периодически проходя обследования, сдавая анализы, применяя препараты поддерживающей терапии, которые назначит доктор. Все это для того, чтобы не допустить дальнейшего разрастания жировых клеток, усугубления проблемы.
Диета при липоматозе поджелудочной железы играет не последнюю роль. Она основа для поддержания лекарственного эффекта. В чем она заключается? Это отказ от 2-3 разового питания и переход на дробное питание в пределах 5–6 раз на день, небольшими порциями. Уход от жирной, копченной, жареной, пряной, острой пищи, переход на паровую, вареную еду. Врачи часто назначают диету стол № 5.
Придерживаясь блюд, продуктов из этого стола, человек надолго сохранит положительный результат после лекарственного либо операбельного лечения, обновит организм, наведет в нем порядку, позже привыкнет, втянется и навсегда забудет о своей болезни.
Вывод
Не дайте сломить себя липомотозу! Пусть он не относится к чрезвычайно опасным, но может много неприятностей доставить вам, если запустите болезнь, будете заниматься самолечением. Лечение поджелудочной железы процесс всей жизни, когда уже поставлен диагноз. Но это не приговор! И надо об этом помнить.
Источник статьи: http://clinica-opora.ru/%D1%82%D0%B5%D1%80%D0%B0%D0%BF%D0%B8%D1%8F/%D0%BB%D0%B8%D0%BF%D0%BE%D0%BC%D0%B0%D1%82%D0%BE%D0%B7-%D0%BF%D0%BE%D0%B4%D0%B6%D0%B5%D0%BB%D1%83%D0%B4%D0%BE%D1%87%D0%BD%D0%BE%D0%B9-%D1%81%D0%B5%D1%80%D1%8C%D0%B5%D0%B7%D0%BD%D1%8B%D0%B9/
Липоматоз поджелудочной железы
Общие сведения
Поджелудочная железа является органом пищеварения, вырабатывает пищеварительные ферменты, а также обладает эндокринной (вырабатывает гормон инсулин) активностью. Очень часто поражение ее связано с ожирением. У пациентов с избыточным весом диагностируется неалкогольная жировая болезнь поджелудочной железы, которая может быть в двух морфологических вариантах — липоматоз и стеатопанкреатит. Они представляют различные стадии патологического процесса.
Что такое липоматоз поджелудочной железы? Липоматоз поджелудочной железы — это жировая дистрофия органа (синонимы стеатоз поджелудочной железы, жировое перерождение, неалкогольная жировая болезнь поджелудочной железы). Наиболее приемлем термин стеатоз поджелудочной железы, а в случае ассоциации его с метаболическим синдромом — неалкогольная жировая болезнь поджелудочной железы. Термины «липоматоз» и «жирная железа» используются для обозначения всех вариантов накопления жира в железе, стеатозом обозначается накопление жира в клетках железы (они называются панкреоциты) и межклеточных тканях. Накопление жира сопровождается постепенным нарушением функции железы, но без признаков воспаления. Стеатопанкреатит является второй, более продвинутой стадией жировой болезни этого органа и дополнительно включает воспалительный компонент (возникает лимфомоноцитарно-плазмоцитарная инфильтрация ткани железы).
Распространенность стеатоза увеличивается с возрастом пациента. Накопление жира в клетках ассоциировано с увеличением веса, инсулинорезистентностью и метаболическим синдромом. Зафиксирована прямая связь также между сахарным диабетом и данной патологией железы, и наоборот — у пациентов с жировой инфильтрацией органа имеется высокий риск сахарного диабета. На начальной стадии стеатоз обратим и уменьшение его выраженности отмечается при снижении веса.
Жировая инфильтрация органа чаще встречается у мужчин старше 40 лет, при повышенных уровнях холестерина, триглицеридов и глюкозы натощак. Ранее жировую инфильтрацию железы считали безобидным состоянием, но наблюдения за больными и исследования показали, высокий риск развития сахарного диабета, недостаточности железы, острого панкреатита и рака этого органа, в связи с чем этому состоянию стали уделять больше внимания.
Патогенез
Жировая инфильтрация формируется на фоне ожирения, которое создает предпосылки для внутриклеточного накопления жиров (преимущественно триглицеридов) в клетках железы. Данный процесс вызывает гибель β-клеток (они являются эндокринной частью железы и продуцируют инсулин), которые замещаются адипоцитами (жировыми клетками). Постоянное влияние на β-клетки высокой концентрации свободных жирных кислот (липотоксичность) вызывает их секреторную дисфункцию: сначала умеренно повышается уровень глюкозы крови натощак, потом после пищевой нагрузки и, в конце концов — развивается сахарный диабет. А гипергликемия еще больше ухудшает функцию β-клеток, замыкая порочный круг.
При гипергликемии из глюкозы образуются свободные радикалы кислорода, что запускает реакции свободнорадикального окисления белков и липидов. Усиление свободно радикального перекисного окисления липидов вызывает апоптоз клеток, в том числе и β-клеток и нарушение функции железы. При II и III стадии липоматоза значительно нарушается ее функция и запускается процесс аутолиза железы. В результате развивается воспаление паренхимы, некроз, неизменно приводящий к фиброзным изменениям и фибролипоматозу.
Классификация
Наиболее распространённой является ультразвуковая классификация липоматоза железы:
- I степень. Размеры железы не увеличены, хорошо видна селезеночная вена и панкреатический проток. Эхогенность железы равномерно повышена и равна эхогенности жировой ткани, расположенной в области брыжеечной артерии.
- II степень. Нечеткие края селезеночной вены и панкреатического протока. Почти не видна верхняя брыжеечная артерия. Повышенная эхогенность, но затухание сигнала за задней поверхностью железы.
- III степень. Снижение ультразвуковой проводимости.
По распространённости жировой инфильтрации, согласно ультразвуковой картине, выделяют:
- Диффузную инфильтрацию — жировые клетки равномерно распределяются в ткани железы.
- Узловатую жировую инфильтрацию — отмечаются ограниченные отложения жира, которые окружены соединительнотканной капсулой, располагаются часто симметрично.
- Диффузно-узловатую инфильтрацию — обнаруживается одновременно два вида изменений.
В соответствии с данными МРТ в клиническом течении липоматоз имеет следующие степени:
- Липоматоз поджелудочной железы 1 степени. Это начальная степень, когда отмечается замещение одной трети органа жировой тканью. При 1 степени симптомы отсутствуют. Функция органа компенсирована.
- При 2 степени половина паренхимы железы замещается жировой тканью, что сопровождается нарушением функции железы и клиническими проявлениями. Больной на этой стадии заболевания чаще всего обращается за медицинской помощью.
- 3-я степень характеризуется замещением жировой тканью более 2/3 части железы. При этом имеется нарушение внешнесекреторной и эндокринной функции. У больного отмечаются нарушения пищеварения и повышается содержание глюкозы в крови.
Сочетание стеатоза поджелудочной железы и стеатоза печени встречается в 50-68% случаев при ожирении. Липоматоз печени (стеатоз) и липоматоз панкреас (поджелудочной железы) имеют один механизм развития — накопление триглицеридов в печеночных и панкреатических клетках. Жировая болезнь печени выделяется как самостоятельная единица и также включает две формы: жировой стеатоз и неалкогольный стеатогепатит.
Количество жиров в клетках зависит от баланса между поступлением, синтезом и использованием на нужды организма. И в том и другом органе изменения могут носить очаговый или диффузный характер. При диффузной форме жиры располагаются по всей поверхности, а при очаговой определяются сгруппированные отложения жира. И в том и другом случае состояние органа ухудшается в связи с увеличением жировой ткани и уменьшением функционирующей паренхимы. Изначально лишний жир в виде триглицеридов находится внутри клеток, сдвигая ядро на периферию. Если жировые отложения накапливаются в большом количестве, клетки разрываются и жиры переходят в межклеточное пространство, образуя своеобразные кисты, изменяющие структуру органа и его функцию. У большинства больных изменения на уровне стеатоза могут оставаться на протяжении всей жизни, а у других прогрессируют с развитием спеатогепатита и стеатопанкреатита с переходом в фиброз.
Липоматоз кожи имеет совсем другой генез, не связан с общим ожирением, поэтому нельзя путать эти термины. Липоматоз кожи (липомы) — это возникновение в подкожной клетчатке множественных жировых образований, которые могут иметь соединительнотканную капсулу или переходить в нормальную жировую ткань, не имея четкой границы.
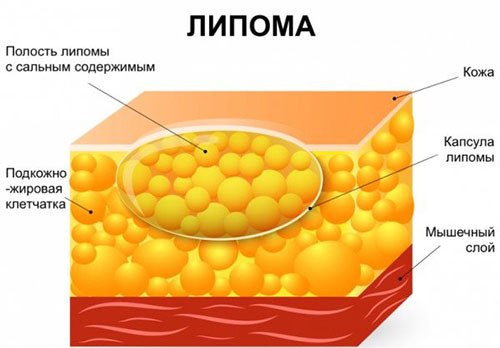
Разновидностью липом является болезнь Деркума (нейролипоматоз), которая характеризуется появлением липомоподобных образований в подкожной клетчатке рук, спины, молочных желез, брюшной стенки, ягодиц или бедер. Это хроническое заболевание, которое чаще встречается у женщин в возрасте от 30 до 60 лет. Подкожные опухоли из жировой ткани имеют неправильную форму и определяются одномоментно в различных частях тела.
Характерным является болезненность образований при незначительном давлении и прикосновении, что отличает данное заболевание от обычных липом. Болевой синдром имеет различную степень выраженности у разных больных — от средней интенсивности до выраженного. Иногда болезненность возникает и в участках, где нет жировых опухолевидных образований.
Болезнь Деркума протекает с компрессионной невропатией ветвей нервов, поэтому появляется болевой синдром, который не устраняется классическими анальгетиками, амитриптилином и карбамазепином. Отсутствие эффективного лечения приводят к снижению качества жизни. Среди других симптомов отмечаются: онемение в пальцах, спонтанные отеки в разных частях тела, скованность по утрам, нарушения сна, тревожно-депрессивный синдром, слабость, усиливающаяся при небольшой нагрузке, боли в суставах (лучезапястные, локтевые, бедренные) и в длинных трубчатых, головная боль (классическая мигрень и головная боль напряжения), нарушения памяти, возможно повышение температуры. Болезнь является системной и смертельно опасными являются локализации жировых образований в легких или сердце. Течение заболевания разное — состояние может медленно ухудшаться в течение нескольких лет или быстро, под воздействием различных факторов (операции, беременность, грипп). Более половины больных утрачивают работоспособность.
Причина возникновения заболевания мало изучена. Предполагают, что причиной болезни является нарушение обмена липидов и эндокринные нарушения. Высказывается гипотеза об аутоиммунной природе заболевания. Болезнь Деркума наследуется по линии бабушка-мать-дочь.
Вариант болезни Деркума — синдром Грама. Он обнаруживается у женщин пожилого возраста и характеризуется быстро нарастающим ожирением с отложением жира в районе коленных суставов и артрозом коленных суставов. Также является наследственным заболеванием.
Причины липоматоза
Основная причина этого заболевания в различных возрастных группах — ожирение, которое является ведущим фактором риска патологии поджелудочной железы.
- Ожирение сопровождается гиперлипидемией и способствует жировой инфильтрации железы и печени. Кроме того, употребление жирной пищи вызывает избыточную продукцию ферментов железы и холецистокинина, нарушает отток панкреатического сока.
- Атеросклероз. При нем содержание жира в железе превышает норму на 25%.
- Жировая дистрофия поджелудочной железы также развивается при токсическом воздействии алкоголя. Этанол также отрицательно влияет на прогрессирование заболевания и стимулирует фибротические процессы.
- Употребление продуктов с высоким содержанием животных жиров и белков, а также злоупотребление алкоголя являются основными факторами риска данного заболевания.
- Токсическое воздействие кортикостероидов, гемцитабина и розиглитазона.
- Наличие сахарного диабета.
- Гемохроматоз. Перегрузка железом при трансфузиях крови также вызывает жировое замещение паренхимы органа.
- Кваширкор.
- Метаболический синдром (включает абдоминальное ожирение, гиперлипидемию и инсулинорезистентность).
- Наследственные заболевания (муковисцидоз, синдромы Швахмана–Даймонда и Йохансона–Близзарда, мутации лизосомной кислой липазы).
- Вирусные заболевания (вирусные гепатиты, ВИЧ/СПИД).
Симптомы
Клинически липоматоз железы может протекать бессимптомно или иметь ярко выраженную картину. При незначительном накоплении жира в клетках железы клинические симптомы отсутствуют и заболевание обнаруживают случайно при инструментальном обследовании (УЗИ, МРТ). Лишь иногда выявляют симптом Тужилина — появление красных небольших пятнышек (сосудистые аневризмы), которые не исчезают при надавливании. Они располагаются на животе и верхней половине туловища, однако данный симптом не специфичен для этого заболевания.
При выраженной жировой инфильтрации появляются признаки внешнесекреторной недостаточности: понос, стеаторея (наличие избыточного количества нейтрального жира в кале), гиповитаминозы. Также у больного появляется тошнота, вздутие живота, боли или дискомфорт в левом подреберье. Нарушение эндокринной функции железы проявляется в нарушении углеводного обмена (гипергликемия натощак, инсулинорезистентность, нарушение толерантности к глюкозе). Поскольку нарушение функции поджелудочной железы всегда влечет нарушение функции желчевыводящей системы, у больного появляются горечь во рту и боли в правом подреберье. Если говорить о стеатопанкреатите, то чаще появляется умеренно выраженным болевым и диспепсическим синдромом (отрыжка, тошнота, склонность к частым рвотам, вздутие живота, отвращение к жирной пище).
Анализы и диагностика
- Трансабдоминальное УЗИ. Признаками стеатоза железы являются: увеличение ее эхогенности при сохранении однородности структуры, возможно незначительное увеличение органа в размерах. Такие изменения обозначаются как диффузные изменения поджелудочной железы. Эхогенность ее оценивают косвенно, сравнивая с показателем эхогенности печени и почек. Эхогенность здоровой железы такая же, как и печени. При жировой болезни печени эхогенность выше, чем у почек. Информативность УЗИ довольно низкая, поскольку у пациентов присутствует абдоминальное ожирение и метеоризм.
- Мультиспиральная КТ. Точно определяет наличие жировых включений, прослоек, позволяет выявлять фиброз. Обследование также дает картину состояния перипанкреатической клетчатки.
- МРТ. Считается наилучшим способом диагностики. Современной МРТ-техникой определяют гомогенные изменения структуры железы, при протонной МР-спектроскопии оценивают содержание триглицеридов количественно.
- Эндосонография. Является инвазивной процедурой и позволяет получить высокоточные изображения, а также достоверно подтвердить стеатоз. Разрешающая способность этого метода превосходит КТ и МРТ, однако есть риск осложнений.
- Из клинических и биохимических обследований определение уровня глюкозы, триглицеридов, холестерина, липопротеидов низкой плотности.
Лечение липоматоза поджелудочной железы
Единый подход к лечению этой патологии отсутствует. Некоторые считают, что лечение липоматоза поджелудочной железы должно быть таким же, как стеатоза печени, тем более что у больных чаще всего присутствуют оба заболевания сразу. Рекомендации по лечению включают:
- изменение образа жизни: увеличить физическую активность и диетическое питание;
- ограничить калорийность рациона;
- нормализовать вес;
- заместительная терапия ферментами поджелудочной железы при ее ферментативной недостаточности;
- лечение инсулинорезистентности;
- коррекция дислипидемии;
- прием эссенциальных фосфолипидов при сопутствующем стеатозе печени.
Диетические мероприятия включают ограничение животных жиров до 30-90 г и уменьшение быстро усваиваемых углеводов до 150 мг в день. Жиры можно употреблять полиненасыщенные (рыба в количестве 3 порций в неделю, орехи, растительные масла), увеличить количество клетчатки за счет овощей и несладких фруктов. Учитывая основную причину стеатоза железы — ожирение, лечение может включать применение фармакологических средств для лечения ожирения. Основной задачей является выработка правильного пищевого поведения с обязательной физической нагрузкой. Ежедневно больному нужно заниматься спортом (аэробика, аквааэробика, ходьба, плавание), поскольку физическая активность снижает инсулинорезистентность.

Лечение стеатоза железы обязательно включает и лечение стеатоза печени. В связи с этим целесообразно назначение препаратов, содержащих эссенциальные фосфолипиды: Эссливер Форте, Эссенциале форте Н, Резалют Про, Фосфоглив. Основным веществом в этих препаратах выступает смесь фосфолипидов, которая выделяется из бобов сои. Основной механизм действия фосфолипидов — восстановление мембран печеночных клеток, которые на 75% состоят из фосфолипидов. Фосфолипиды выступают как антиоксиданты, замедляют синтез коллагена — то есть оказывают антифибротическое действие. Эссенциальные (незамеменимые) фосфолипиды необходимы для функционирования всех клеток. Эссливер форте принимают по 2 капсулы 3 раза во время еды. Продолжительность курса не менее трех месяцев.
Лечение инсулинорезистентности заключается в приеме Глюкофажа, Метформина Лонг (1000 мг и более в сутки). При дислипидемии назначаются препараты, снижающие уровень холестерина (Атор, Аторвастатин-Акрихин, Ловакор, Ловастатин, Розувастин-СЗ, Крестор, Роксера, Розулип, Розарт). Статины считают безопасными препаратами, однако у них есть побочный эффект — гепатотоксичность, поэтому они должны применяться под прикрытием гепатопротективной терапии. При наличии у больного тошноты для симптоматического лечения применяются: Метоклопрамид-Акри, Перинорм, Регран, Церукал, Метамол. Для устранения боли и спазмов — Мебеверин-СЗ, Дюспаталин, Ниаспам, Спарекс, Дютан.
Лечение липоматоза поджелудочной железы народными средствами
Такие народные средства как крапива, подорожник, ягоды Годжи, трава мокрицы могут быть использованы в комплексном лечении стеатоза. Однако не стоит рассчитывать на их эффект. На сегодняшний день нет фармацевтических препаратов, способных устранить жировое перерождение печени, не говоря уже о народных средствах, которые не в состоянии восстановить пораженные клетки.
Единственным средством с доказанной эффективностью считаются ягоды Годжи, которые нормализуют жировой обмен в печени и снижают уровень триглицеридов и используются для профилактики жирового гепатоза и в начальных его стадиях. Можно полагать, что эти ягоды будут эффективны и при стеатозе поджелудочной железы. Ягоды можно употреблять в сухом виде в количестве одной столовой ложки в день или применять в виде настоя. Он готовится из расчета одна столовая ложка сушеных ягод на 0,5 литра горячей воды, настоять 30 минут. Настой выпить в течение, запаренные ягоды съесть. Можно настаивать ягоды, вместе с травяным сбором.
Источник статьи: http://medside.ru/lipomatoz-podzheludochnoj-zhelezy