Поджелудочная железа при сахарном диабете: лечение и восстановление
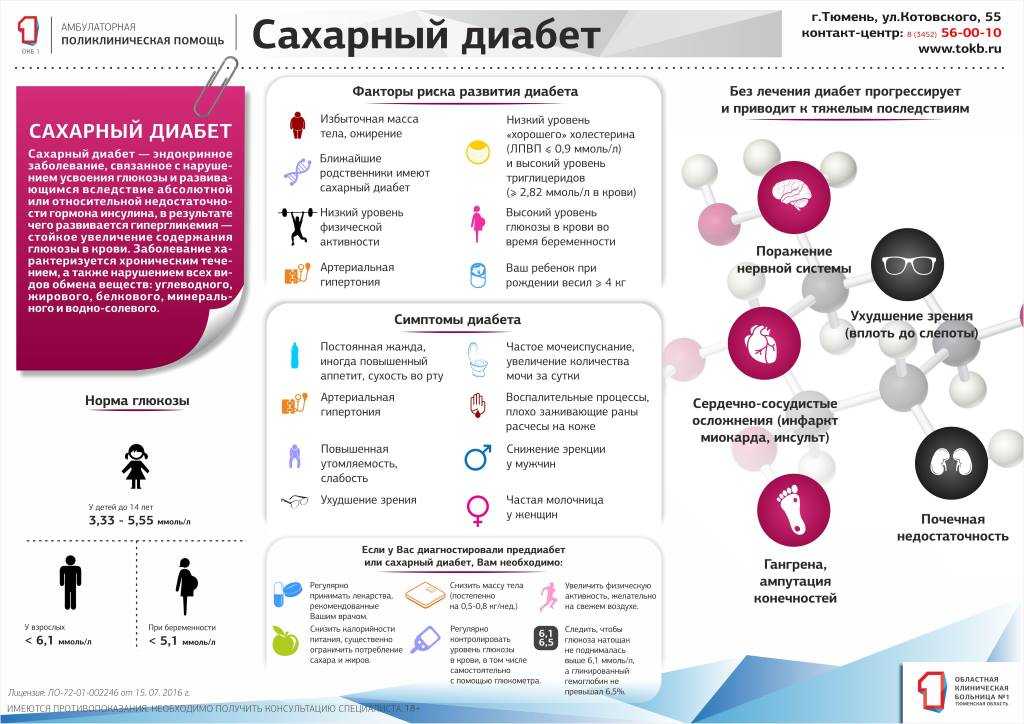
Сахарный диабет (СД) – одно из серьезных заболеваний поджелудочной железы, которое оказывает непосредственное влияние на ее работу. На фоне развития такой патологии пациенты часто испытывают боли в области данного органа, жалуются на сопутствующую малоприятную симптоматику. Почему же болит поджелудочная при диабете и как с этим бороться? Поговорим далее.
Боли в поджелудочной железе при диабете
Развитие сахарного диабета приводит к различным патологическим процессам в органе, продуцирующем инсулин. В момент прогрессирования недуга в поджелудочной происходят дистрофические изменения и поражения: эндокринные клетки значительно уменьшаются в размерах или вовсе погибают. Это может приводить к двум сценариям развития дальнейших событий:
- возникновению панкреатита;
- полному прекращению функционирования органа.
Данные изменения происходят вследствие того, что соединительная ткань начинает заполнять место погибших эндокринных клеток, сдавливая здоровые клетки и приводя к их гибели.
СД – заболевание, которое может привести не просто к патологическим изменениям в поджелудочной железе, но и вызвать полную гибель органа.
Любые деструктивные нарушения в инсулинпродуцирующем органе протекают на фоне ярко выраженного болевого синдрома, интенсивность которого зависит от стадии заболевания, степени поражения железы.
Механизм появления болей в поджелудочной при диабете
На первых этапах развития СД боли в области поджелудочной железы – большая редкость. Чаще всего болевой синдром дает о себе знать по мере развития такого заболевания, как панкреатит.
При панкреатите, на начальных его стадиях, диабетик испытывает периодические боли в области железы. В это время периоды обострения сменяются стадиями ремиссии. Длится этот этап примерно 10-12 лет.
В последующем к болям разной интенсивности и локализации присоединяется сопутствующая симптоматика, свидетельствующая о нарушениях процессов пищеварения:
- расстройство стула;
- изжога;
- повышенное газообразование;
- снижение аппетита и т. п.
Как только панкреатит переходит в хроническую форму, начинается процесс разрушения клеток поджелудочной, формирование толерантности к глюкозе. При этом показатель сахара в крови натощак остается в пределах нормы и повышается после приема пищи, боли становятся более выраженными.
При воспалении поджелудочной, диабетика, как правило, мучают интенсивные, внезапно возникающие боли в верхней части живота, в правом или левом подреберье. Локализация болей напрямую зависит от того, какой отдел железы оказался пораженным. Иногда боли могут иррадиировать в область спины.
При полном поражении поджелудочной человека мучает постоянная опоясывающая боль. Во время пальпации живота больной испытывает сильный дискомфорт, интенсивные боли.
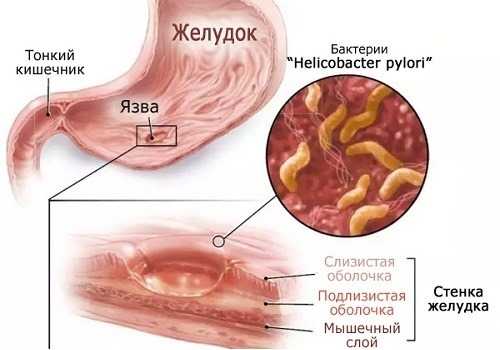
Поджелудочная железа на УЗИ при диабете
Сахарный диабет – болезнь, при которой поджелудочная железа претерпевает различные изменения. При развитии недуга в ней наблюдаются:
- склеротические процессы;
- липоматоз;
- атрофия отдельных участков.
В первые годы после заболевания диабетом, при проведении ультразвукового исследования поджелудочной какие-либо изменения со стороны органа не выявляются. В более позднем периоде наблюдаются мелкие участки уплотнений, при этом размеры железы по-прежнему остаются в пределах допустимой нормы.
У пациентов с длительным течением СД во время УЗИ наблюдаются многочисленные обширные участки уплотнений, которые находятся преимущественно в области головки. При этом в размерах железа становится меньше допустимых норм.
Определяемые во время диагностики изменения в поджелудочной железе имеют много сходного с картиной, которая наблюдается при обычном воспалении органа – типичном панкреатите.
Очень часто определяемые на эхограммах изменения в поджелудочной железе выявляются на фоне различных изменений и нарушений со стороны желчного пузыря и печени.
Познавательное видео о поджелудочной железе
Поджелудочная железа: где находится, за что отвечает. Интересный разговор о том, как влияет алкоголь на поджелудочную железу, приводя в итоге к возникновению сахарного диабета. Возможные проблемы и методы их лечения.
Как лечить поджелудочную диабетику?
Лечение диабетиков с одновременным воспалением в поджелудочной железе – задача не из легких. Как правило, симбиоз таких патологий довольно тяжело поддается лечению. Это обусловлено тем, что необходимо проводить соответствующую терапию не только для нормализации углеводного обмена, но и для решения такой проблемы, как ферментативная недостаточность.
Основные способы лечения включают следующее.
Диетическое питание
При повышенном уровне сахара в крови и наличии панкреатита чрезвычайно важно соблюдать правильный рацион питания: полностью отказаться от «запрещенных» продуктов, сделав основной упор на полезные для организма диабетика продукты питания. Конкретные рекомендации по поводу диетического рациона может дать гастроэнтеролог, эндокринолог или диетолог.
В первую очередь из рациона следует исключить все продукты с повышенным содержанием жиров, острые блюда, значительно ограничить потребление хлебобулочной продукции, мясных бульонов, капусты, яблок, различных соусов.
При диабете и воспалении поджелудочной разрешены только специальные сладости для диабетиков.
Не рекомендованы для диабетиков продукты, раздражающе действующие на органы ЖКТ, они способствуют росту или резким скачкам уровня глюкозы в крови, создают дополнительную нагрузку на поджелудочную железу.
За основу можно взять следующую диету, рекомендованную людям, страдающим диабетом, периодическими или постоянными болями в поджелудочной железе:
- фрукты и овощи с низким содержанием сахаров в обработанном виде – до 400 г за одни прием пищи;
- белковые блюда – 100-120 г;
- пищевая заправка – 30-50 г.
Следуя простым и понятным рекомендациям относительно питания, лечить поджелудочную и держать уровень сахара в крови в пределах нормы будет намного проще. При этом следует помнить о том, что диета – не панацея, а лишь одна из составляющих комплексного лечения, которая должна использоваться совместно с основной медикаментозной терапией.
Медикаментозная терапия
Если у человека, страдающего диабетом, случилось обострение, и воспалительный процесс в поджелудочной железе дал о себе знать сильными болями и прочей сопутствующей симптоматикой, предпочтительно лечь в стационар и пройти необходимое лечение. В условиях больницы имеется больше возможностей для более быстрого снятия болевого синдрома и улучшения состояния, в том числе за счет внутривенных вливаний и инъекций.
Если боли не сильно выражены, а ложиться в больницу уж очень не хочется, можно попытаться справиться с начинающимся воспалением с помощью следующих препаратов:
- «Омепразол» или «Фамотидин» – препараты, уменьшающие болевой синдром за счет снижения продукции соляной кислоты в желудке.
- «Церукал» или «Мотилиум» – помогают справиться с тошнотой и рвотой.
- «Креон», «Панкреатин» – ферментные препараты, уменьшающие секрецию ферментов железы, создавая тем самым для нее функциональный покой.
- «Баралгин», «Диклофенак» или «Парацетамол» – обезболивающие средства, которые помогают справиться с интенсивными болями.
Очень часто СД и воспаление поджелудочной протекают на фоне желчнокаменной болезни или холецистита. В таком случае будет целесообразным прием спазмолитиков, например, «Но-шпы» или «Дюспаталина».
Народные средства
Являются вспомогательным методом лечения и не могут рассматриваться в качестве альтернативы медикаментозному лечению.
Сок из брюссельской капусты. Популярное в народе средство, эффективность которого доказана не одним поколением народных целителей. Они утверждают, что регулярное потребление свежевыжатого напитка способствует нормализации работы поджелудочной железы, стимулирует ее внешнюю и внутрисекреторную работу.
Свежевыжатый сок готовится из овощной смеси: брюссельской капусты с добавлением таких овощей, как морковка, зеленая стручковая фасоль и листовой салат.
Комбинация соков удачно используется при лечении пораженного органа, для уменьшения негативной симптоматики СД, борьбы с панкреатитом в стадии ремиссии или обострения.
Приготовить чудодейственный напиток весьма просто: основные ингредиенты берутся в равных пропорциях и перемалываются в мясорубке. Из полученной кашицы через марлю выдавливается сок. Принимать напиток следует по ½ стакана утром перед едой.
Продолжительность лечения – ровно 4 недели. Через пару недель курс лечения, при необходимости, можно повторить.
Источник статьи: http://aboutdiabetes.ru/podjelydochnaia-jeleza-pri-saharnom-diabete-lechenie-i-vosstanovlenie.html
Панкреатит при сахарном диабете: развитие, течение, лечение. Панкреонекроз: причины и симптомы, прогноз для жизни диабетика
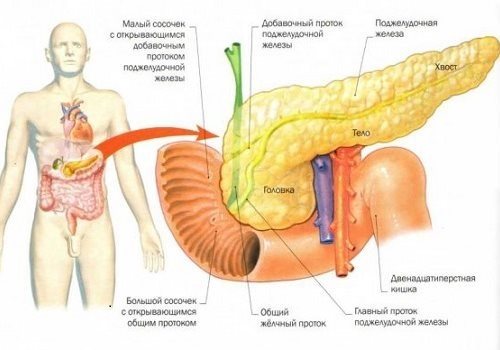
Поджелудочная железа в организме человека играет две важные функции. Одна – это выработка панкреатического сока в совокупности с необходимыми для пищеварения ферментами, а вторая – производство гормона инсулина, который способствует подавлению избыточного уровня сахара в крови.
Наличие панкреатита, переходящего в затяжной хронический процесс, негативно сказывается на работе органа, подвергая его необратимым изменениям, при этом затрагивая «островки Лангерганса», производящих инсулин. Панкреатит при сахарном диабете далеко не редкость, особенно, если пациент не уделяет особого внимания здоровому и правильному питанию. Этих два патологических процесса протекают параллельно друг другу.
Панкреатит дает о себе знать характерными признаками и сопровождается множественными синдромами. Сахарный диабет в частых случаях выступает, как осложнение.

- 1 Механизм развития панкреатита и сахарного диабета
- 2 Особенности развития, течения и причины панкреатогенного СД
- 2.1 Механизм перехода панкреатита в сахарный диабет
- 2.2 Течение
- 2.3 Причины
- 2.4 Симптоматика
- 3 Все о панкреонекрозе
- 3.1 Классификация панкреонекроза
- 3.2 Патогенез
- 3.3 Причины
- 3.4 Клиническая картина
- 3.5 Осложнения
- 3.6 Прогноз
- 4 Лечение
- 4.1 Особенности питания при панкреатогенном диабете
- 4.2 Консервативная терапия
- 4.3 More from my site
Механизм развития панкреатита и сахарного диабета
Как мы уже отметили, поджелудочная железа ответственна за две основные функции в организме.
Таблица №1. Функции поджелудочной железы:
| Функция | Описание действия |
| Экзокринная | Выработка панкреатического сока в совокупности с ферментами пищеварения. |
| Эндокринная | Производство гормона инсулина, отвечающего за подавление избыточного уровня сахара в плазме крови. |
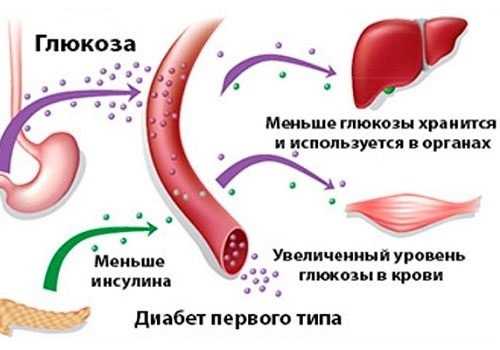
Образовавшийся воспалительный процесс в поджелудочной негативно влияет на выработку панкреатического сока и гормона инсулина. Недостаток гормона приводит к тому, что, поступающая в организм глюкоза, теряет способность переходить в измененное состояние (гликоген) и откладываться в клеточной ткани печени, а также в жировой и мышечной тканях.
Избыточное содержание сахара приводит к относительной деструкции панкреатических клеток, производящих инсулин. Получается, что при достаточной выработке гормона он просто не способен полностью выполнять свои функции. Это состояние характеризуется относительной недостаточностью инсулина, и влечет панкреатит, диабет II типа.
Если воспалительный процесс значительно усугубляет работу панкреатических клеток и ведет к их деструкции, то это грозит развитием диабета I типа (абсолютная недостаточность инсулина).
Важно. Несмотря на то, что панкреатит и диабет связаны между собой, не всегда отмечается развитие панкреатита при диабете и наоборот. Правильное питание позволит исключить вероятность развития различных осложнений при диабете. В некоторых случаях питание – это основная методика лечения заболевания.
При сахарном диабете панкреатит может образоваться, как осложнение, возникающее на фоне несоответствующего лечения и несоблюдения правильного режима питания. Но иногда именно панкреатит переходит в диабет. Это отмечается при хронизации заболевания, средний показатель периода перехода составляет 5 лет.

Особенности развития, течения и причины панкреатогенного СД
Нормальная работа поджелудочной железы не имеет места быть, если у пациента диагностируется сахарный диабет и хронический панкреатит. Некачественная терапия и пренебрежение рекомендациями по правильному питанию способствуют деструкции β-клеток железы. К сожалению, предотвратить процесс отмирания клеточной ткани невозможно.
Механизм перехода панкреатита в сахарный диабет
Мы уже отметили, что период развития диабета на фоне имеющегося хронического панкреатита занимает длительный промежуток времени. Заболевание получило название панкреатогенный сахарный диабет, лечение его напрямую зависит от правильного питания в совокупности с инсулинотерапией и приемом препаратов, содержащих ферменты пищеварения. Процесс развития панкреатогенного диабета протекает в несколько этапов.
Таблица №2. Этапы развития панкреатогенного диабета:
- отрыжка;
- тошнота;
- изжога;
- расстройство стула;
- отсутствие аппетита;
- вздутие в животе.
Внимание. Клинические проявления вторичного диабета (панкреатического) схожи с клиникой диабета I типа. Но если их рассматривать более широко, то при диабете I типа отмечается поражение клеточной ткани поджелудочной аутоантителами, чего не наблюдается при вторичном диабете.
Течение
Панкреатогенный СД имеет отличия от СД I типа. Как известно, главная причина образования СД I типа – это тотальная деструкция клеток «островков Лангерганса» (панкреатических). Процессу отмирания способствуют вырабатываемые организмом антитела, разрушающие клеточную ткань поджелудочной.
Но, вот при панкреатогенном диабете поражение клеток происходит постепенно, при они замещаются соединительной и жировой тканями. Отмечается относительная недостаточность инсулина, выработка гормона продолжается работоспособными β-клетками.
Особенности течения панкреатогенного СД:
- У пациентов отмечается склонность к резкому падению уровня глюкозы в крови, что нередко приводит к гипогликемической коме.
- Достаточно редко, но встречаются случаи поражения сосудистой системы (микроангиопатия), а также кетоз и ацидоз.
- Низкая потребность в инсулине.
- Положительный результат достигается соблюдением низкоуглеводной диеты.
- На начальном этапе уровень глюкозы легко поддерживается таблетированными препаратами, но при дальнейшем развитии патологии появляется абсолютная инсулинонедостаточность, что требует проведения гормональных инъекций.
Течение СД в совокупности с хроническим панкреатитом довольно тяжелое, лечение требует заместительной терапии, которая направлена на восстановление углеводного обмена и устранение недостаточности ферментов пищеварения.
Причины
Причины образования панкреатогенного СД могут быть различны. На практике выделяют такие:
- частичная деструкция β-клеток;
- прогрессирующий склероз;
- панкреатит;
- алкоголизм;
- гастродуоденальные язвы;
- избыточный вес;
- наличие предрасположенности к белковой недостаточности.
Внимание. Учеными доказан факт развития панкреатогенного СД на фоне аутоиммунных причин. Образование в организме дефектов иммунной системы, частые рецидивы вирусных инфекционных заболеваний и влияние канцерогенных веществ (например, пестициды и продукты нитроаминовой группы) становятся частой причиной развития патологии.
Основное отличие панкреатогенного СД заключается в том, что дисфункция поджелудочной железы происходит под прямым повреждением β-клеток ферментами.
Симптоматика
Клиническое проявление панкреатогенного СД выражается резкими болями режущего характера в области левого подреберья. Появление болевого синдрома связано с приемом пищи, особенно жирной, острой или соленой. Спустя 2 часа после еды, когда пища поступает в кишечник, ей требуется панкреатический сок, который не вырабатывается в должном количестве поджелудочной железой.
На начальном этапе развития болезни боль периодически сменяется затишьем, что означает ложное выздоровление. Если не придерживаться правильного питания, имеющийся панкреатит приобретает хроническую форму, а это в свою очередь высокий фактор образования сахарного диабета.
Прогрессирование панкреатита сопровождается такими проявлениями:
- тошнота;
- вздутие в животе;
- изжога;
- расстройство стула;
- частая отрыжка;
- отсутствие аппетита;
- повышенный метеоризм.
На этом этапе уже можно диагностировать дисфункцию углеводного обмена, спонтанные периодические эпизоды снижения глюкозы в крови. Падение уровня сахара объясняется активацией β-клеток, реагирующих на раздражение усиленным выбросом инсулина.

Важно. При отсутствии лечения поджелудочной железе все более тяжело становится справляться со своей эндокринной функцией. У пациента отмечается появление толерантности к глюкозе, которая представляет собой скачки уровня сахара после приема пищи, которые длятся достаточно продолжительное время.
Спустя 5 лет после начального этапа, сахарный диабет считается полностью сформировавшимся. Как следствие избыток глюкозы, не переходящий в клетки печени в виде гликогена разрушают сосуды и приводят к образованию микроангиопатии.
Все о панкреонекрозе
Панкреонекроз – это заболевание поджелудочной железы, характеризующееся обширной деструкцией клеток. Развивается, как осложнение панкреатита, и приводит к образованию полиорганной недостаточности. Панкреонекроз относится к патоморфологической диагностике, так как зачастую диагноз ставится уже патологоанатомом.

Заболевание является наиболее тяжелым осложнением панкреатита. В группу риска в основном входят молодые трудоспособные лица. Развитие болезни происходит в 20-25% всех случаев острого деструктивного панкреатита.
Уровень летального исхода в различных лечебных учреждениях при данном диагнозе колеблется от 30 до 80%. Значительно снизить показатель смертности позволяет ранняя диагностика, своевременная госпитализация и качественная терапия.
Классификация панкреонекроза
Панкреонекроз – это заболевание, развивающееся на фоне воспалительного процесса в поджелудочной железе, характеризуется полной деструкцией клеток. Данную патологию скорее можно назвать не последствием панкреатита, а его стадией, при которой отмечается бурное прогрессирование болезни и ее сложное течение.
В медицинской практике панкреонекроз классифицируется в зависимости от сопутствующих признаков.
Таблица №3. Классификация панкреонекроза в зависимости от признаков:
Стерильный некроз (без наличия инфекционного фактора поражения) разделяется на три типа:
- Жировой. Развитие процесса протекает медленно (4-5 суток) и имеет положительную динамику выздоровления при своевременно начатом лечении.
- Геморрагический. Отличается стремительным прогрессированием, в тяжелых случаях открывается внутреннее кровотечение.
- Смешанный. Развитие патологии встречается чаще, чем другие формы. Характеризуется тяжелым течением процесса. Течение болезни характеризуется разрушением жировой ткани, соединительной и паренхимы.
При инфицированном типе панкреонекроза отмечается низкий процент вероятности благополучного исхода. Сложность лечения заключается в наличии дополнительного инфекционного фактора.
Патогенные инфекционные микроорганизмы, попадая в кровеносную систему, разносят инфекцию по всему организму. Следствием такого процесса служит возникновение инфекционно-токсического шока.

Прогноз выздоровления зависит от обширности поражения поджелудочной. При субтотальном поражении у пациента отмечается отмирание большей части клеток поджелудочной, а тотальное поражение характеризуется полной деструкцией. Обе эти формы являются серьезным патологическим процессом, влекущими к смерти больного.
Патогенез
Некроз тканей поджелудочной железы возникает на фоне преждевременной работы ферментов пищеварения. При нормальной функции они, выходя из печени в двенадцатиперстную кишку, активируются при контакте с желчью и начинают переваривать поступившую в желудок пищу.
При наличии сбоев в работе поджелудочной железы они начинают свое активное воздействие уже в протоках железы, таким образом, переваривая орган, их производящий.
Важно. Процесс уничтожения клеток железы образуется, как правило, на фоне острого панкреатита. А это заболевание, как все мы знаем, возникает при неправильном питании и злоупотреблении алкоголем.
Панкреонекрозу способствуют такие процессы, происходящие в организме при дисфункции поджелудочной железы:
- увеличивается тонус сфинктера Одди. Это мышца, способствующая ограничению доступа в двенадцатиперстную кишку панкреатического сока и желчи;
- производится огромное число пищеварительных ферментов, превышающих в несколько раз показатель нормы;
- увеличивается давление мышечной ткани в панкреатических и выводящих желчь протоках.
Если некрозный процесс продолжает развиваться, к нему присоединяются ферменты, расщепляющие белки. Получается, что поджелудочная железа начинает механизм самоуничтожения, что и приводит к панкреонекрозу.
Причины
Как мы уже отметили, развитию некроза тканей железы способствует острый панкреатит, развитие которого связано с таким причинами:
- злоупотребление алкогольными напитками;
- употребление слишком жирной и острой пищи;
- наличие патологических процессов в желчевыводящих путях;
- наличие инфекционных и паразитарных заболеваний;
- врожденные пороки развития железы;
- наличие оперативных вмешательств на органах брюшной полости.
Важно. По статистическим показателям, панкреонекроз очень часто развивается после бурного застолья, где преобладает жирная пища и чрезмерное количество алкоголя. Врачами отмечена тенденция поступления пациентов с жалобами подобного характера именно после праздничных дней. Хирургам в буквальном смысле слова приходится вытаскивать людей с того света. Но, к сожалению, не всегда это удается.
Если пациента все же удается спасти от гибели, нередко развивается после панкреонекроза сахарный диабет, что в свою очередь, также является тяжелым последствием панкреатита. Состояние пациента в данном случае значительно усугубляется. Но иногда панкреонекроз образуется уже при наличии панкреатогенного сахарного диабета, особенно при отсутствии диеты и соответствующей инсулинотерапии.
Клиническая картина
Деструктивное патологическое состояние поджелудочной железы, образующееся на фоне острого панкреатита, именуется панкреонекрозом. Зачастую диагностируется заболевание уже при наличии ярких симптомов. Лечение довольно сложное иногда требует оперативного вмешательства.
Таблица №4. Симптоматика панкреонекроза:
- повышение температуры тела (выше 38 С°);
- общую слабость;
- одышку;
- учащенное сердцебиение;
- снижение артериального давления;
- спутанность сознания, дезориентация.
Внимание. Снижение интенсивности болевого синдрома наряду с преобладанием симптомов интоксикации свидетельствует о «нехорошем» прогнозе.
Осложнения
Фаза токсемии длиться от 5 до 9 суток, у пациента наблюдается нарастание симптомов даже при проведении интенсивной терапии. После этой фазы наступает следующая – появление постнекротических гнойных образований.
Железа вследствие тяжелого воспалительного процесса значительно увеличивается в размерах, в брюшной полости начинает развиваться гнойный инфильтрат. Все это приводит к развитию полиорганной недостаточности.
Панкреонекроз приводит к таким осложнениям:
- гепатит токсического характера;
- гнойный нефрит;
- кардит;
- дисфункция дыхательной системы;
- инфекционно-токсический шок;
- перитонит;
- желудочно-кишечные кровоизлияния;
- гнойные образования на поджелудочной железе;
- образование кисты;
- абсцесс брюшины;
- ферментативная недостаточность;
- тромбоз.
Диагностика патологии проводится лабораторными и инструментальными методами:
- определение уровня альфа-амилазы;
- рентгенография брюшной полости;
- определение форм и функции железы на УЗИ, МРТ, КТ, РХПГ;
- лапароскопическая диагностика.
Лечение панкреонекроза направлено на восстановление оттока панкреатического сока, обезболивание, снятие симптоматики, подавление протеолитических ферментов.
Прогноз
При развитии панкреонекроза врачи не всегда ставят положительный прогноз для жизни. Благоприятный исход зависит от множества факторов.
- обширности зоны поражения;
- возраста пациента;
- формы патологии;
- соблюдение диеты и рекомендаций врача;
- наличия сопутствующих заболеваний;
- объема и качества оперативного вмешательства.
И самым основным фактором является своевременность и качество начатого лечения. По статистическим показателям у 25% пациентов, с диагнозом деструктивный панкреатит, развивается сахарный диабет.
Показатель летальности также достаточно высок:
- При асептической форме некроза, показатель смертности составляет от 15 до 40%.
- При инфицированной форме показатель достигает 60%.
Несмотря на то, что смерть у пациентов с панкреонекрозом отмечается в частых случаях, тем не менее, многим удается избежать неблагоприятного исхода. Такие лица нуждаются в постоянном наблюдении врачей даже после выписки из больницы. Им назначается ежедневный прием соответствующих лекарственных препаратов.
- для нормализации ферментативной функции – панкреатин;
- для устранения спазматических болей в животе – дротаверин;
- при появлении тошноты – метоклопрамид.
Но, стоит сказать, что прием лекарственных препаратов и их дозировка обговаривается с лечащим врачом.
Лечение
Лечение панкреатита и сахарного диабета направлено на подавление разрушающей функции в поджелудочной железе. Методика терапии определяется врачом-эндокринологом в зависимости от анамнеза пациента, тяжести течения патологических процессов и индивидуальной переносимости организма.
Особенности питания при панкреатогенном диабете
Совокупность таких заболеваний, как панкреатит и диабет заставляют человека практически всю оставшуюся жизнь придерживаться специальной диеты.
Из рациона следует исключить такие продукты:
- острые соуса и специи;
- различные сладости;
- сдобную выпечку и белый хлеб;
- жирные и жареные блюда;
- майонез;
- копчености и колбасные изделия.

При наличии диагноза СД II типа необходимо постоянно вести подсчет потребляемым углеводам и полностью исключить сахар.
Ежедневное питание пациентов с СД и воспалением поджелудочной должно состоять из таких продуктов:
- небольшое количество свежих фруктов;
- не более 300 грамм овощей;
- не более 200 грамм продуктов, богатых на содержание белка;
- до 60 грамм жиров.
Совет. Приготовление блюд желательно проводить на пароварке или в духовке. Суточный прием пищи должен быть 4 или 5 разовый, так как при поступлении в желудок еды начинает вырабатываться панкреатический сок. Приучение организма к такому режиму позволит урегулировать своевременное выделение сока в необходимом количестве.
Консервативная терапия
Лечение пациентов с панкреатитом и сахарным диабетом достаточно сложное. В первую очередь все усилия направляются на восстановление углеводного обмена в организме и ферментативной функции поджелудочной.
В основном врач назначает гормональные препараты, статины (лекарства, снижающие уровень холестерина) и энзимы (препараты, нормализующие углеводный обмен). Самым распространенным препаратом, расщепляющим жиры, белки и углеводы – это Панкреатин, при диабете 2 типа он особенно необходим, так как лечение этого типа диабета в основном связано с правильным питанием и восстановлением обменных процессов.

Важно. Медикаментозная терапия панкреатита в совокупности с диабетом проводится в несколько этапов. Продолжительность лечения может затянуться на длительный период. Все лекарственные препараты необходимо принимать только по назначению врача. Самолечение приводит к необратимым последствиям.
Сахарный диабет всегда требует заместительной терапии, она сводится к нормализации уровня глюкозы в крови и восполнению недостаточности инсулина. С учетом стадии заболевания пациенту назначаются инъекции инсулина либо прием таблетированных препаратов.
Однако во многом состояние здоровья больного зависит от правильно скорректированного питания. И, конечно, не забывайте принимать панкреатин при сахарном диабете, который позволит легче усвоить и переработать поступившую в желудок еду.
Источник статьи: http://diabet-expert.com/simptomatika/pankreatit-pri-saharnom-diabete-233
Чем лечить поджелудочную железу когда у вас сахарный диабет?
Что влияет на работу ПЖ?
ПЖ — орган со сложной структурой, относится одновременно к двум различным системам: пищеварительной и эндокринной. На функции железы влияют различные внешние и внутренние факторы. При нарушении внешнесекреторной функции ПЖ чаще всего развивается панкреатит. Недостаточность эндокринной деятельности ПЖ приводит к развитию диабета.
Выраженное воспаление поджелудочной железы приводит к прекращению синтеза инсулина и появлению диабета 1 типа. При 2 типе СД функции ПЖ не нарушаются, но организм не реагирует на нормально вырабатываемый гормон. Выявлены факторы, провоцирующие изменения уровня сахара:
- наследственные заболевания (муковисцидоз),
- воспалительный процесс в тканях ПЖ (панкреатит), его осложнения в виде панкреонекроза с необратимыми изменениями в тканях ПЖ в виде развития фиброза,
- опухоль ПЖ или доброкачественное новообразование больших размеров, сдавливающее ткани железы,
- травмы и оперативные вмешательства,
- болезни надпочечников,
- атеросклероз и, как следствие этой патологии, — снижение кровообращения и нарушение питания органа,
- врожденные заболевания, не связанные с генетическими поломками,
- внешние воздействия в виде неправильного питания и вредных привычек,
- злоупотребление углеводами, которое может привести к гипогликемической коме — после нее может нарушиться секреция инсулина,
- беременность.
Помимо этого, существуют общие причины, которые значительно нарушают функции ПЖ и влияют на ее работу:
- повышенная масса тела,
- заболевания других органов пищеварения (чаще всего — патология желчного пузыря и дискинезия желчевыводящих путей),
- вирусные инфекции с вовлечением ПЖ,
- глистные инвазии,
- бактериальные инфекции, провоцирующие гнойные процессы в ПЖ,
- длительный прием химических препаратов — кортикостероидов, нестероидных (даже длительное применение индометациновой мази), эстрогенов, антибиотиков из группы тетрациклина,
- побочное действие длительного приема противозачаточных препаратов,
- аутоиммунные заболевания.
Виды диабетов
Чтобы пациент мог эффективно лечиться лекарством для поджелудочной железы при сахарном диабете, необходимо выяснить, какой вид болезни у него развился. Это зависит от многих факторов. Основную роль играет возраст и патогенез заболевания.
Сахарный диабет относится к патологии эндокринной части ПЖ. Она представлена островками Лангерганса и занимает всего 2% объема всего органа. Островки образованы разными по строению и функциям клетками. Их объединяет секреция гормонов — активных компонентов, контролирующих различные виды метаболизма, процессы пищеварения, роста. В основном выделяют 5 видов эндокринных клеток, играющих значимую роль в выработке гормонов. Среди них с углеводным обменом связаны:
- бета-клетки (60%), продуцирующие инсулин и в небольшом количестве – амилин, также участвующий в регуляции уровня сахара,
- альфа-клетки (25%), выделяющие глюкагон – антагонист инсулина (расщепляет жиры, увеличивая количество глюкозы в крови).
По механизму развития и клиническим проявлениям заболевание разделяется:
Все виды сахарного диабета, независимо от их этиологии и патогенеза, характеризуются гипергликемией, иногда — глюкозурией, осложнениями, развивающимися на фоне этого. Источником энергии становятся жиры — начинается активный процесс липолиза с образованием большого количества кетоновых тел, которые обладают токсическими свойствами и нарушают обмен жиров, белков, минералов.
Боли в поджелудочной железе, возникающие при диабете
Наибольшая вероятность развития СД — это патология поджелудочной железы. Чаще всего встречается панкреатит — воспаление тканей органа. Поскольку происходит поражение всей ткани, патологический процесс захватывает ацинусы, ответственные за внешнесекреторную функцию, и расположенные между ними островки Лангерганса, вырабатывающие инсулин. Часто это происходит при алкогольном панкреатите, желчнокаменной болезни, после операций на ПЖ. При образовании участков панкреонекроза с гибелью клеток, когда нарушаются все функции ПЖ, клинически это проявляется:
- болями в животе,
- диспепсическим синдромом.
Выделяют первичную фазу воспаления, когда начинает болеть живот, и возникающие ощущения характеризуются разной интенсивностью и локализацией. Продолжительность этой фазы составляет до 10 лет.
Следующая фаза характеризуется появлением диспепсии: к болям присоединяется тошнота, рвота, не приносящая облегчения, диарея в виде многократного жирного зловонного панкреатического поноса, вздутие живота, отрыжка. На этом этапе разрушаются клетки ПЖ, восстановить которые невозможно — происходит необратимый процесс, наступает привыкание к глюкозе. Гипергликемия появляется после еды, в остальное время уровень сахара в крови нормальный.
При поражении поджелудочной железы при сахарном диабете 2 типа выявляются все признаки хронического панкреатита. Длительно протекающее воспаление железы вызывает развитие у больного сахарного диабета, поскольку эти изменения взаимосвязаны в связи со строением ПЖ.
При обострении панкреатита локализация болевого симптома в животе бывает различной локализации. Это зависит от распространенности воспаления в органе:
- боли могут беспокоить в правом подреберье и эпигастрии, если процесс больше поразил головку ПЖ или распространился на тело,
- локализация в эпигастрии и левом подреберье условно указывает на поражение тела с возможным вовлечением хвоста,
- при болях в подреберьях с иррадиацией в поясницу, руку, челюсть, как при стенокардии, или боли опоясывающего характера могут возникать при тотальном поражении всех отделов ПЖ с вовлечением брюшины.
При обострении боли могут быть интенсивными, приступообразными, носить «кинжальный» характер.
Механизм появления болей
Возникновение болей в ПЖ при сахарном диабете на первых этапах болезни не бывает. Это происходит намного позже, когда развивается панкреатит. При первых его появлениях можно помочь больному, если своевременно провести обследование и назначить лечение. В некоторых случаях, когда именно тяжелый панкреатит стал причиной диабета, боли появляются при приступах панкреатита и повышении сахара.
Помимо панкреатических болей, при СД у пациента возникают боли как реакция на пищу (кратковременные), и указывающие на другую патологию. При любой интенсивности болей, даже невыраженной, нужно обращаться к врачу для обследования, поскольку при СД снижается болевой порог — боли могут ощущаться уже при значительных или критических изменениях, требующих немедленной медицинской помощи.
Кроме болей, которые возникают при значительных изменениях в ПЖ в основном воспалительного характера, недомогания могут быть вызваны осложнениями панкреатита. К факторам, провоцирующим болевой симптом при сахарном диабете, относятся:
- язва желудка или ДПК,
- реакция на прием метформина при недостаточном питании или на применение диабетиком бигуанидов одновременно со спиртными напитками,
- кетоацидоз,
- болезни печени,
- молочнокислый ацидоз.
Диагностика
Диагностика ПЖ при имеющемся диабете должна быть комплексной и определять не только патологию в строении органа, но и функциональную сохранность. Это связано с тем, что при воспалительном процессе повреждение может развиться на небольшом участке, и остальная часть органа может компенсировать его функции. Клинические проявления, а также изменения при проведении УЗИ могут отсутствовать, но лабораторный метод определит функциональные изменения.
Поэтому диагноз выставляется на основании истории болезни, жалоб, объективного статуса, лабораторных и функциональных исследований.
При осмотре больного пропальпировать ПЖ невозможно в связи с ее забрюшинным расположением. Осматриваются и проверяются доступные органы брюшной полости. А также внимательно осматриваются кожные покровы, состояние ногтей и слизистых оболочек. Признаки, которые наблюдаются при панкреатите и сахарном диабете, свидетельствуют о патологии, но не являются характерными только для этих заболеваний:
- бледность или иктеричность (желтушность) кожи,
- сухость языка, его обложенность,
- слоящиеся ломкие ногти, выпадающие волосы,
- гиперестезия (повышенная чувствительность или болезненность) кожи слева от пупка,
- болезненность в эпигастрии или подреберьях при пальпации.
При назначении какого-либо диагностического способа для верификации диагноза учитываются особенности тканей железы: при обычном рентгенологическом осмотре она не видна, но ее протоки визуализируются при введении контраста.
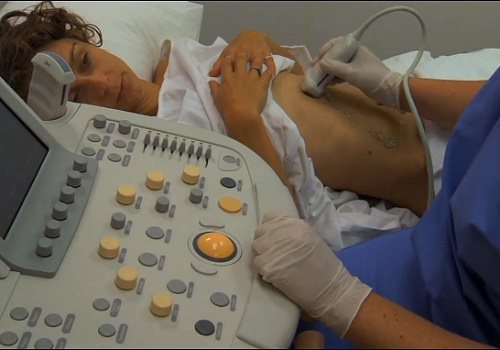
Лучше всего и удобнее для пациента и врача уточнять заболевание с помощью УЗИ — самый безопасный и доступный метод, хорошо определяющий изменения в структуре и плотности органа, а также точно определяющий размеры железы, ее частей, главного протока, выявляющий наличие образований.
Допплерография определяет имеющиеся нарушения кровотока в сосудах.
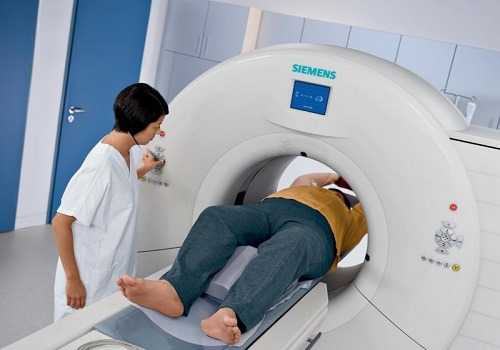
Компьютерная томография (КТ) дает возможность увидеть послойное строение железы, а магнитно-резонансная томография (МРТ) определяет мельчайшие структуры. МРТ менее опасна, по сравнению с КТ.
Лабораторное исследование
Лабораторная диагностика является обязательной при верификации диагноза. Анализы дают возможность оценить степень функционального поражения органа. Притом определяется нарушение экскреторной (уровень вырабатываемых пищеварительных ферментов) и инкреторной (сахар в крови и мочи) функций железы, а также воспалительные изменения в соседних органах, которые всегда сопровождают панкреатит (уровни трансаминаз, билирубина и его фракций, общего белка с его составляющими).
- общий анализ крови — по нему определяется наличие воспалительного процесса в момент исследования (повышение СОЭ, лейкоцитоз),
- биохимические исследования: диастаза крови и мочи, сахар крови и мочи, копрограмма.
В случае эпизодического повышения сахара в крови или при нормальных его цифрах, но имеющихся притом жалобах на появившуюся жажду, иногда сухость во рту, необходимо сделать определение сахара в крови с углеводным завтраком или ТТГ (тест толерантности к глюкозе, когда определяется гликемия натощак и через 2 часа после углеводного завтрака). Таким образом выявляется скрытый сахарный диабет.
Инструментальная диагностика
Наиболее широко применяется УЗИ забрюшинного пространства, где и расположена ПЖ, и брюшной полости.
Ультразвуковое исследование ПЖ и органов брюшной полости — самый безопасный и удобный метод диагностики, не занимающий много времени, не требующий особой подготовки, кроме голодания перед проведением манипуляции. УЗИ дает возможность контролировать состояния в ПЖ и отслеживать их в динамике, его хорошо переносит даже ребенок любого возраста. Поэтому необходимо делать УЗИ 1 раз в полгода, чтобы увидеть, как восстанавливается железа после лечения.
Сахарный диабет — это инкреторное нарушение функций ПЖ. Поэтому при СД ткани органа претерпевают дальнейшие изменения, которые проявляются в виде:
- фиброза,
- липоматоза,
- атрофии.
Если процесс острый, наблюдается отек железы, увеличиваются ее размеры, изменяется плотность тканей.
При длительном течении диабета на УЗИ просматриваются участки уплотнений, в основном в головке ПЖ, размеры самого органа становятся значительно ниже нормы.
Изменения поджелудочной железы, которые визуализируются при сахарном диабете, имеют картину, характерную для панкреатитных нарушений. Притом одновременно определяются изменения в соседних органах: печени и желчном пузыре.
К рентгенологическим методам относятся:
Инструментальная диагностика, помимо УЗИ, включает:
- ЭФГДС (эзофагофиброгастродуоденоскопию) для исследования состояния слизистой ДПК и желудка — часто эта патология является косвенным признаком воспаления ПЖ или ее осложнением,
- МРТ – магнитно-резонансную томографию.
Лечение поджелудочной железы при диабете
Сахарный диабет в большинстве случаев протекает на фоне панкреатита. Эти два заболевания связаны, поскольку инсулин, участвующий в углеводном обмене, вырабатывается бета-клетками островков Лангерганса, которые находятся в окружении специальных железистых структур – ацинусов, вырабатывающих пищеварительные ферменты. При воспалительном процессе в ПЖ поражается не только железистая ткань с ее внешнесекреторной функцией, но и островковая, с развитием сахарного диабета.
Поэтому назначается комплексное лечение, включающее:
- модификацию образа жизни,
- диетическое питание,
- медикаментозную терапию,
- хирургические методы в тяжелых случаях.
Эндокринолог может назначить при невысокой гликемии рецепты народной медицины с применением лекарственных трав, влияющих на уровень сахара.
Медикаментозная терапия
Комплексная медикаментозная терапия панкреатита при сахарном диабете — основной метод лечения. Пациент наблюдается у гастроэнтеролога и эндокринолога, получает сахароснижающие лекарственные препараты, а также комплекс витаминов, сосудистых, ноотропов в связи с поражениями нервной и сосудистой системы. Объем лечения зависит от гликемии и развившихся осложнений сахарного диабета.
Трансплантация поджелудочной железы, как метод восстановления
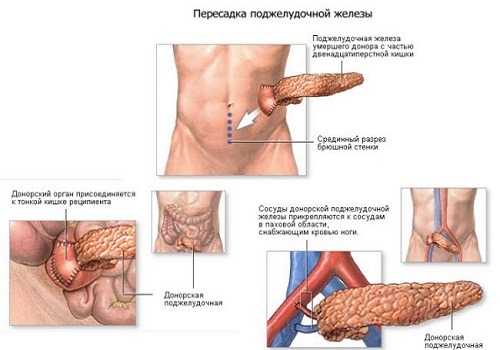
При неэффективности консервативного лечения заболеваний поджелудочной железы возникает вопрос о пересадке органа. После трансплантации могут возникнуть тяжелые осложнения или отторжение органа. Но если операция прошла успешно, состояние пациента улучшится, и он будет избавлен от постоянного введения инсулина в случае сахарного диабета.
Трансплантация ПЖ представляет собой сложную операцию. Это связано:
- с забрюшинным расположением ПЖ,
- с соседством со многими крупными сосудами и жизненно важными органами,
- со строением ткани ПЖ, которая реагирует на любые воздействия,
- с возможными тяжелыми осложнениями в виде самопереваривания органа и повреждения соседних при поражении ПЖ.
Но такие операции проводятся: описано примерно 200 случаев, и, согласно статистическим данным, ежегодно им подвергается 1 тысяча человек. Пересадка органа – дорогостоящее и чрезвычайно опасное лечение, но помогает больному существовать без привязки к постоянному введению инсулина.
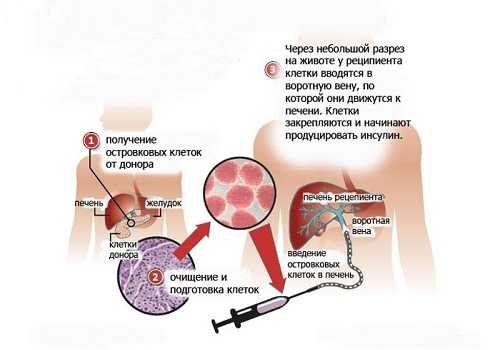
При панкреатите поражаются ткани ПЖ, включая и островки Лангерганса: частично погибают все виды клеток, синтезирующие гормоны. Повреждаются, прежде всего, бета-клетки, которые вырабатывают инсулин. В тяжелых случаях, когда вылечить сахарный диабет нельзя и медикаментозной терапии оказывается недостаточно, альтернативой трансплантации ПЖ является пересадка клеток островков Лангерганса. Это дает возможность лечить сахарный диабет I типа в тех случаях, когда инсулинзамещающая терапия достигла пределов и становится малоэффективной.
Метод заключается во введении пациенту при помощи катетера здоровых эндокринных донорских клеток в воротную вену печени. Способ направлен на то, чтобы заставлять работать и сохранившиеся собственные бета-клетки, а также избежать дальнейших тяжелых осложнений сахарного диабета.
Прогноз благоприятный, летальных случаев при проведении вмешательства не зафиксировано.
Увеличение бета-клеток
Увеличения бета-клеток можно добиться и терапевтическими методами благодаря развитию современной медицины. Научный метод основан на введении в организм специального белка внутримышечно, стимулирующего превращение предшественниц бета-клеток в полноценно функционирующие. Этот лечебный метод сегодня успешно тестируется при диабетическом поражении ПЖ.
Как восстановить орган посредством иммуномодуляции?
У пациентов с сахарным диабетом первого типа значительно снижено количество бета-клеток, вырабатывающих инсулин. В их организме образуются антитела, направленные на уничтожение этих клеток (аутоиммунный процесс). Сегодня изучается возможность создания иммуномодуляции: если изолировать антитела, можно будет создать специальную вакцину, которая будет стимулировать иммунитет к разрушению этих антител. В таком случае выжившие бета-клетки начнут размножаться и нормализовать углеводный обмен в организме.
Диета и предупреждение болезни
Профилактика нарушения функций ПЖ заключается в отказе от алкоголя и курения, соблюдении диеты (исключение жирной пищи, ограничение сладкого). При сахарном диабете назначается диетический стол № 9, исключающий легкоусвояемые и ограничивающий трудноперевариваемые углеводы. При панкреатите соблюдается стол № 5: помимо жиров, запрещается острое, жареное, соленое, копченое. Ограничения по питанию зависят от тяжести заболевания и состояния ПЖ, назначаются врачом, который их корректирует.
Рекомендуется физиотерапевтическое лечение, предполагающее двигательную активность, прогулки, систематическую зарядку и специальный массаж для ПЖ. Он представляет собой комплекс дыхательных упражнений, направленных на изменение тонуса передней брюшной стенки, стимулирующих деятельность соседних органов и самой ПЖ.
Важно исключить или свести к минимуму нервные стрессы и психоэмоциональные перегрузки.
При ухудшении самочувствия рекомендуется обращаться к врачу, не заниматься самолечением. В таком случае можно спасти ПЖ: своевременно предупредить развитие развернутой клинической картины заболевания и его осложнений.
Источник статьи: http://diabetsahar.ru/pankreatit/podzheludochnaya-zheleza/chem-lechit-podzheludochnuyu-zhelezu-kogda-u-vas-saxarnyj-diabet.html