Почему после еды болит поджелудочная железа?
Жалобы на боли в поджелудочной железе после еды – не редкость при хроническом заболевании этого органа. Но, вопреки опасениям пациентов, болит не всегда из-за обострения панкреатита – нередко причиной служит пищевая перегрузка или болезни других органов. Рассмотрим, почему пища вызывает боль в поджелудочной железе.
1. Обострение хронического панкреатита
Заболевание проявляется постоянным болевым синдромом, усиливающимся после употребления пищи.
Причины
Провоцирует обострение болезни:
- спиртное;
- несоблюдение диеты;
- курение;
- газированные напитки;
- сопутствующие заболевания ЖКТ.
Наиболее часто хронический панкреатит обостряется после праздников, когда человек разрешает себе скушать чуть-чуть острой или копченой пищи и принять немного алкоголя.
Симптомы
Боли носят опоясывающий характер, а интенсивность болезненных ощущений зависит от тяжести воспаления органа.
Помимо болей при обострении появляются:
- тошнота и рвота;
- послабление стула.
Но основной симптом при панкреатите – человек не может найти положение, в котором будет меньше болеть. Начинает ходить, стараясь уменьшить болезненные ощущения или непрерывно поворачиваться, лежа в постели.
2. Терапевтические мероприятия
При обострении панкреатита показана экстренная госпитализация в стационар, где врачи подбирают тактику лечения в зависимости от тяжести воспаления.
При панкреатите проводится консервативная терапия, направленная на восстановление работы поджелудочной железы и устранение болевого дискомфорта.
Для купирования болей назначают:
- Спазмалгон;
- Дротаверин;
- Папаверин;
- Парацетамол.
До приезда медицинской бригады заболевшему необходимо оказать первую помощь:
- Усадить и попросить лечь животом на колени. В этой позиции интенсивность болезненных проявлений немного снижается.
- Положить холод на эпигастральную область. Чтобы избежать переохлаждения, холодовые компрессы накладывают на 15-20 минут, а затем делают перерыв на четверть часа.
До осмотра врачом, больного нельзя кормить и давать пить. Если после рвоты ощущается неприятный привкус во рту или сохнут слизистые, необходимо делать полоскания или смачивать губы влажной салфеткой.
Врачи запрещают при панкреатическом приступе пить анальгетики. Но, когда невозможно быстро доставить больного к врачу, допустимо принять одно из обезболивающих средств, перечисленных выше.
Если вода не провоцирует рвотный рефлекс то, при невозможности быстрого получения врачебной помощи, разрешается пить жидкость небольшими порциями.
А вот употребление пищи запрещено в первые 3 дня после приступа. Голод уменьшает нагрузку на воспаленный орган.
Куда обращаться
Если в анамнезе есть хронический панкреатит, а еда вызывает выраженные боли, то требуется помощь хирурга.
3. Ферментативная недостаточность
Возникает при удалении части поджелудочной железы при панкреонекрозе или при снижении секреторной функции органа.
Причины
Панкреальный секрет необходим для полноценного пищеварения и недостаточный синтез ферментов приводит к тому, что болит поджелудочная железа после еды.
Ферментативную недостаточность выявляют еще в стационарных условиях и пациентам назначают заместительную терапию, которую необходимо принимать пожизненно.
Частой причиной болей в поджелудочной железе является то, что человек, почувствовав временное улучшение самочувствия, перестает пить таблетки.
Симптомы
Умеренные боли и дискомфорт в животе будут возникать после трапезы. Помимо болезненных проявлений у человека может появляться:
- неприятная отрыжка;
- тошнота;
- ощущение тяжести в желудке;
- метеоризм;
- расстройство стула.
Возникшие пищевые нарушения усиливаются после употребления пищи. Если такое происходит часто, то люди, стараясь избежать дискомфорта, меньше кушают и теряют в весе.
Лечение
Если впервые после еды болит поджелудочная железа или боль возникает при приеме ферментативных средств, то нужна помощь врача. Пациентам могут быть назначены:
- Панкреатин;
- Мезим;
- Креон;
- Фестал.
А когда боль и другие симптомы появились из-за того, что пациент не пил таблетки, то необходимо возобновить назначенную ранее терапию. Уже после 1-3 приема лекарства боли после еды исчезнут.
Кто лечит
Если секреторная недостаточность провоцирует развитие болей, то следует посетить хирурга или гастроэнтеролога.
4. Киста поджелудочной железы
На органе появляется доброкачественное новообразование, заполненное серозной жидкостью.
Причины
Провоцируют появление кист:
- тяжелая физическая работа;
- травмы верхних отделов живота;
- нерациональное питание;
- панкреатит.
Мелкие кисты не причиняют дискомфорта и выявляются только при УЗИ органов живота. Крупные образования давят на орган, вызывая боль, которая усиливается во время приема пищи
Симптомы
Появляются болезненные ощущения после еды, которые постепенно снижаются и исчезают спустя 2-3 часа. Это связано с тем, что при приеме пищи орган начинает сокращаться, синтезируя необходимые для пищеварения ферменты.
Прием ферментов и анальгетиков незначительно облегчает возникшее состояние.
Кроме болей в поджелудочной железе, при большом размере кисты может болеть желудок, печень или желчный пузырь.
Лечение
Если боль в поджелудочной железе после еды вызвана кистой большого размера, то показано хирургическое вмешательство.
- полостную операцию;
- лапороскопию.
После удаления образования проводят антибиотикотерапию для предотвращения послеоперационных осложнений.
Кто поможет
При выявлении кисты большого размера требуется операция в хирургическом отделении.
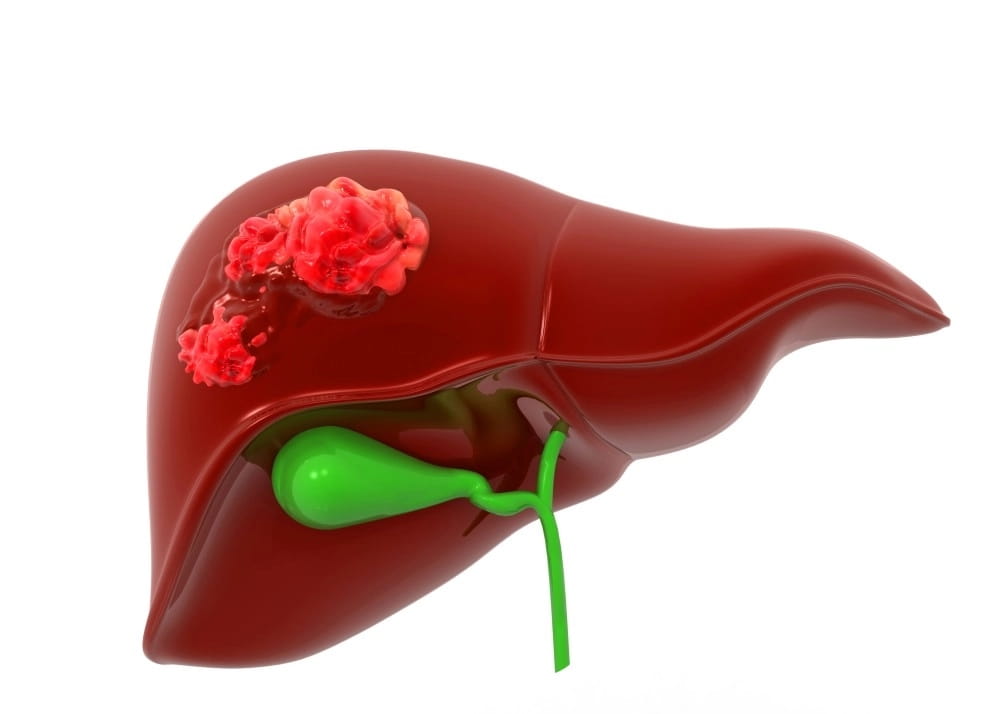
5. Опухоли
Мелкие опухолевидные образования на ранней стадии протекают бессимптомно и выявляются, когда достигают больших размеров.
Причины
Поражение тканей поджелудочной железы опухолевым процессом провоцируют:
- курение;
- употребление спиртного;
- работа с вредными веществами (пестициды, нефтеперерабатывающая промышленность, химические реактивы);
- радиоактивное облучение;
- нарушение обменных процессов.
У некоторых пациентов есть наследственная предрасположенность к развитию опухолей, и образование появляется без видимых причин.
Симптомы
Как поджелудочная железа болит от еды, зависит от характера новообразования.
Доброкачественное
Боль умеренная и чаще возникает в связи с приемом пищи. При большом размере новообразования появляется дискомфорт в желудке или печени из-за сдавления этих органов.
Злокачественные
Помимо того, что еда вызывает боль, у пациента выявляют:
- патологическое снижение веса;
- сухость и шелушение кожи;
- желтушность эпидермиса;
- отсутствие аппетита.
Нередко пациенты с онкологией поджелудочной железы не обращают внимание на похудение или шелушение кожи, а обращаются к врачу на поздней стадии, когда появляется боль.
Лечение
Терапия зависит от характера опухолевого процесса:
- доброкачественные образования удаляют и проводят восстановительные послеоперационные мероприятия;
- злокачественные формы болезни лечат в зависимости от стадии новообразования (на раннем этапе удаляют опухоль, а при запущенных формах проводят химиотерапию).
Если при доброкачественных опухолях прогноз благоприятный, о пр лечении злокачественных новообразований часто возможна только симптоматическая терапия для продления жизни пациента.
Куда обращаться
Удалением доброкачественных опухолей занимаются хирурги, а при раковых образованиях потребуется помощь онколога.
Почему после еды болит, если поджелудочная железа здорова
Причины боли после приема пищи не всегда связаны с патологиями поджелудочной железы, нередко болевой синдром провоцируют патологии близлежащих органов:
- Гастрит. Поджелудочная железа и желудок расположены рядом и поэтому при воспалении слизистой желудка появляются после еды боли в области поджелудочной железы.
- Неправильное питание. У людей, предпочитающих кушать копченую, сильно соленую ли жирную еду после приема пищи поджелудочная железа болит. Сначала это временные нарушения в работе органа, а потом развивается панкреатит.
- Дискинезия желчевыводящих путей. У печени и поджелудочной железы общие протки и затруднение оттока секрета органов провоцирует боль.
Реже в области поджелудочной железы от еды болит из-за отраженных болей в кишечнике или мочекаменной болезни.
Что делать при болях
При самодиагностике сложно определить: болит поджелудочная или близлежащие органы. Поэтому доктора советуют:
- при острой боли в верхних отделах живота вызывать «скорую»;
- если появление болей связано с едой – посетить гастроэнтеролога и, при необходимости, хирурга;
- сильное похудение и боли поле еды требуют, помимо консультации у гастроэнтеролога – посещения онколога (необходимо исключить рост раковой опухоли);
- метеоризм и болезненность в эпигастре после трапезы могут указывать на кишечные патологии, и стоит посетить терапевта или гастроэнтеролога;
- когда сильнее болит возле пупка и появляется синюшность в этой области, то следует предположить повреждение селезенки из-за воспаления или травм.
Не всегда после еды боль в области поджелудочной железы вызвана панкреатитом или другими отклонениями в работе органа. Иногда причиной становятся е связанные с пищеварением заболевания (патологии почек и печени). Но следует запомнить: у покушавшего человека ничего не болит, а если появилась боль после еды, то это повод для проведения медицинского обследования, чтобы выяснить причину возникшего нарушения
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник статьи: http://prichinybolej.ru/2090-posle-edy-bolit-podzheludochnaya-zheleza.html
LiveInternetLiveInternet
—Рубрики
- рукоделия (1931)
- шитье (394)
- уютный дом (141)
- вышивка лентами (125)
- переделки (124)
- умелые руки (123)
- декупаж (99)
- биссер (93)
- все из пластиковых бутылок (93)
- рисовалки (82)
- плетение из газет (61)
- изделия из картона (57)
- мех (51)
- игрушки (49)
- бусы (44)
- лоскутное шитье (42)
- точечная роспись (42)
- куклы (42)
- изделие из кожи (42)
- для кухни (33)
- вышивка гладью (27)
- куклы (25)
- ДЛЯ КУХНИ (20)
- для детей шитье (19)
- лепка (14)
- валяние (8)
- вышивка крестик (8)
- СТИЛЬНЫЕ ШТУЧКИ (7)
- тапочки (5)
- цветы (2)
- рокко (2)
- валяние (2)
- валяние (2)
- вязание спицами (887)
- помощь в вязании (217)
- детское (168)
- тапочки (162)
- для женщин (162)
- шарфы (62)
- пледы (45)
- для новорожденных (22)
- для дома (13)
- для мужчин (2)
- кулинария (849)
- выпечка (180)
- быстро (118)
- заготовки на зиму (91)
- торт (48)
- рыба (44)
- напитки (39)
- овощи (36)
- молочные блюда (30)
- соусы горчица (25)
- блюда из курицы (24)
- мясо (22)
- мультиварка (21)
- постные блюда (21)
- праздничные блюда (15)
- десерт (15)
- салаты (12)
- салаты (11)
- первые блюда (11)
- хлеб (10)
- блины (9)
- хлеб (7)
- пицца (7)
- картофель (6)
- морепродукты (4)
- микроволновка (4)
- конфеты (4)
- грузинская кухня (1)
- здоровье (588)
- народные рецепты (197)
- диеты (124)
- для рук ног (80)
- печень (38)
- рецепты для волос (36)
- заговоры (31)
- исцеление картинкой (20)
- травы (4)
- диабет (3)
- каши (2)
- советы (2)
- (2)
- сад-огород (364)
- дворик (141)
- фигурки для сада (55)
- цветы (53)
- помидоры (10)
- вязание крючком (353)
- украшения (75)
- новый год (32)
- цветочки крючком (16)
- прихватки (12)
- игрушки (9)
- салфетки (8)
- развлекалки (272)
- игры (99)
- музыка (63)
- -Аудиокниги (35)
- КИНО (30)
- стихи (12)
- ТВ (5)
- мультики (4)
- видиоклипы (3)
- сказки (2)
- все для женщин (216)
- для лица (124)
- разное полезное (6)
- макияж (2)
- магия (125)
- для компа (109)
- домоводство (99)
- все для пасхи (85)
- для дневника (95)
- открытки (29)
- вязание с бисером (7)
- молитвы (91)
- заговоры (36)
- иконы (2)
- упражнения (71)
- интерьер (35)
- кухни (18)
- шторы (4)
- обновляем мебель (31)
- в мире интересного (30)
- идеи бизнеса (4)
- природа (3)
- наша история (1)
- виртуальное путишествие (1)
- братья наши меньшие (28)
- рамки фотошоп (24)
- журналы (18)
- ремонт (5)
- живой мир (2)
—Поиск по дневнику
—Подписка по e-mail
—Постоянные читатели
—Сообщества
—Трансляции
—Статистика
Осторожно, переедание! Симптомы острого панкреатита
Осторожно, переедание! Симптомы острого панкреатита
Осторожно, переедание! Симптомы острого панкреатита
По статистике одно из самых распространенных последствий праздничных дней с их перееданием и алкогольными возлияниями – это острый панкреатит – воспаление поджелудочной железы. Как его распознать, не упустив опасных симптомов? Что делать, если с вами приключилась эта беда?
Что такое поджелудочная железа
Поджелудочная железа – важный орган пищеварительной системы. Анатомически она располагается за желудком, а ее протоки открываются в двенадцатиперстную кишку, печень. Поджелудочная железа выделяет ферменты, которые полностью расщепляют жиры, белки и углеводы пищи. Причем, внутри самой железы эти ферменты находятся в неактивном состоянии, именно поэтому они не расщепляют ее ткани. Попав же в просвет кишечника, они активизируются с помощью катализаторов, которыми тут служат желчь (выделяющаяся через протоки печени) и желудочный сок. Активизировавшись, они начинают расщеплять то, что мы съели, обеспечивая, таким образом, следующую после желудочной, стадию переваривания пищи.
Панкреатит – это воспаление поджелудочной железы. При панкреатите ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а выделяются наружу поджелудочной и сразу же активизируются, повреждая тканевые структуры этого органа. Также они могут попасть в кровоток и серьезно повредить другие органы, такие, как сердце, почки и печень – именно панкреатит приводит к тому, что излишняя жидкость из поджелудочной железы идет в желчный пузырь и печень, и это приводит к их воспалениям и увеличениям.
Причины, вызывающие панкреатит
Современная медицина подразделяет острые панкреатиты по их происхождению.
* Панкреатит пищевого и алкогольного происхождения
* Билиарный, связанный с заболеваниями желчевыводящих путей, панкреатит. В его основе лежит фактор закупорки протоков с нарушением оттока панкреатического сока.
* Гастрогенный панкреатит – развивается на почве хронических заболеваний желудка и двенадцатиперстной кишки (гастрит, язва).
* Панкреатит сосудистого (ишемического) происхождения. В его основе лежит ухудшение кровоснабжения поджелудочной железы в пожилом и старческом возрасте.
* Инфекционный панкреатит – возникает при поражении поджелудочной железы при некоторых инфекциях – гепатите, сыпном тифе, паротите.
* Токсико-аллергический панкреатит – вызывается немикробными ядами (химические вещества в красках, растворителях, некоторых лекарствах).
* Панкреатиты при врожденном патологическом состоянии поджелудочной железы (узкие протоки, неправильное расположение и т. п.).
* Травматический и послеоперационный панкреатит.
Наиболее распространена первая, то есть пищевая-алкогольная причина – до 72 % всех острых панкреатитов мы получаем именно вследствие переедания (особенно жирными продуктами) и превышая норму спиртного.
Как развивается панкреатит? Как уже было сказано, в самопереваривании поджелудочной железы, наблюдаемом при панкреатите, участвует набор агрессивных ферментов, расщепляющих белки (трипсин, химотрипсин, пептидазы), жиры (липаза, фосфолипаза и углеводы амилаза). Их воздействие вначале приводит к отеку поджелудочной железы и на нетяжелых формах панкреатита этим все и заканчивается – под воздействием лечения отек проходит. Но бывают и более тяжелые формы болезни, когда отек прогрессирует, это приводит к сдавлению питающих железу сосудов и образованию очагов «отмирания» (некроз). Если панкреатит средней тяжести – некроз состоит из мелких очагов, а если тяжелый – то из крупных очагов. Есть также и т.н. тотальная, форма панкреатита, когда в короткое время омертвевает вся или почти вся железа. Эта форма смертельна.
Тяжелые формы панкреатита встречаются намного реже, чем легкие, но общая заболеваемость панкреатитом растет, и самое плохое то, что он легко переходит в хроническую форму. Это значит, что малейшее переедание или единичное злоупотребление алкоголем может снова и снова вызывать обострение.
Симптомы острого панкреатита
Панкреатит практически никогда не проходит безболезненно. Первый характерный симптом – т.н. панкреатическая колика, то есть сильные опоясывающие боли в верхних отделах живота (под ложечкой или левым ребром), отдающие под лопатками или даже под ключицы. Острые боли держатся 1-3 дня и переходят в тупые, ноющие. Чаще всего острые боли сопровождаются повторной, не приносящей никакого облегчения рвотой, вздутием живота и непрекращающейся диареей. Если панкреатит сочетается с холециститом, возможно повышение температуры в первые же дни. А вот если температура в виде лихорадки с ознобом поднялась на 3-й — 5-й день, это уже говорит о развивающихся осложнениях ( инфильтраты, гнойники в теле железы и пр.).
Острый панкреатит — это очень серьезное состояние организма, которое требует незамедлительного лечения. При сходных с вышеописанными симптомами, необходимо сразу же вызвать скорую медицинскую помощь. Важно: до приезда «скорой» соблюдать три принципа. Это холод, голод и покой. Что они означают? Живот ни в коем случае нельзя греть (как мы привыкли – «грелочкой»), важно также ничего не есть и находиться в постели, не вставая.
Врачи при помощи специальных анализов и набора диагностических исследований: УЗИ, эндоскопии желудка и двенадцатиперстной кишки; лапароскопии с осмотром органов брюшной полости; рентгена и томографии органов брюшной полости и других исследований поставят точный диагноз и назначат единственно верное лечение, при необходимости – в стационаре.
Терапия направлена, прежде всего, на расширение протоков, чтобы ферменты шли в двенадцатиперстную кишку, а не наружу. Для этого врачи применяют следующие лекарственные средства:
* ингибиторы ферментов поджелудочной железы
* ингибиторы работы клеток поджелудочной железы
В крайних случаях, если лечение не дает нужных результатов, назначается операция.
Можно избежать самого распространенного панкреатита – панкреатита, связанного с неправильным питанием, – если следить за своим рационом.
«Плохой» едой для поджелудочной железы являются жирные и острые блюда, кофе, а также большие, несоразмерные вашей потребности, порции. Конечно, к этому списку прибавляем алкоголь.
Хорошей едой, способной обеспечить нормальную работу и здоровье поджелудочной железы являются свежие овощи и фрукты (чем больше, тем лучше), соевые бобы, нежирный творог, нежирное мясо, птица и рыба. Важно также помнить о том, чтобы порции были небольшие!
Источник статьи: http://www.liveinternet.ru/users/4756547/post199978730/
При переедании болит поджелудочная железа
Цитата сообщения lenbars
Осторожно, переедание! Симптомы острого панкреатита
Осторожно, переедание! Симптомы острого панкреатита
По статистике одно из самых распространенных последствий праздничных дней с их перееданием и алкогольными возлияниями – это острый панкреатит – воспаление поджелудочной железы. Как его распознать, не упустив опасных симптомов? Что делать, если с вами приключилась эта беда?
Что такое поджелудочная железа
Поджелудочная железа – важный орган пищеварительной системы. Анатомически она располагается за желудком, а ее протоки открываются в двенадцатиперстную кишку, печень. Поджелудочная железа выделяет ферменты, которые полностью расщепляют жиры, белки и углеводы пищи. Причем, внутри самой железы эти ферменты находятся в неактивном состоянии, именно поэтому они не расщепляют ее ткани. Попав же в просвет кишечника, они активизируются с помощью катализаторов, которыми тут служат желчь (выделяющаяся через протоки печени) и желудочный сок. Активизировавшись, они начинают расщеплять то, что мы съели, обеспечивая, таким образом, следующую после желудочной, стадию переваривания пищи.
Панкреатит – это воспаление поджелудочной железы. При панкреатите ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а выделяются наружу поджелудочной и сразу же активизируются, повреждая тканевые структуры этого органа. Также они могут попасть в кровоток и серьезно повредить другие органы, такие, как сердце, почки и печень – именно панкреатит приводит к тому, что излишняя жидкость из поджелудочной железы идет в желчный пузырь и печень, и это приводит к их воспалениям и увеличениям.
Причины, вызывающие панкреатит
Современная медицина подразделяет острые панкреатиты по их происхождению.
* Панкреатит пищевого и алкогольного происхождения
* Билиарный, связанный с заболеваниями желчевыводящих путей, панкреатит. В его основе лежит фактор закупорки протоков с нарушением оттока панкреатического сока.
* Гастрогенный панкреатит – развивается на почве хронических заболеваний желудка и двенадцатиперстной кишки (гастрит, язва).
* Панкреатит сосудистого (ишемического) происхождения. В его основе лежит ухудшение кровоснабжения поджелудочной железы в пожилом и старческом возрасте.
* Инфекционный панкреатит – возникает при поражении поджелудочной железы при некоторых инфекциях – гепатите, сыпном тифе, паротите.
* Токсико-аллергический панкреатит – вызывается немикробными ядами (химические вещества в красках, растворителях, некоторых лекарствах).
* Панкреатиты при врожденном патологическом состоянии поджелудочной железы (узкие протоки, неправильное расположение и т. п.).
* Травматический и послеоперационный панкреатит.
Наиболее распространена первая, то есть пищевая-алкогольная причина – до 72 % всех острых панкреатитов мы получаем именно вследствие переедания (особенно жирными продуктами) и превышая норму спиртного.
Как развивается панкреатит? Как уже было сказано, в самопереваривании поджелудочной железы, наблюдаемом при панкреатите, участвует набор агрессивных ферментов, расщепляющих белки (трипсин, химотрипсин, пептидазы), жиры (липаза, фосфолипаза и углеводы амилаза). Их воздействие вначале приводит к отеку поджелудочной железы и на нетяжелых формах панкреатита этим все и заканчивается – под воздействием лечения отек проходит. Но бывают и более тяжелые формы болезни, когда отек прогрессирует, это приводит к сдавлению питающих железу сосудов и образованию очагов «отмирания» (некроз). Если панкреатит средней тяжести – некроз состоит из мелких очагов, а если тяжелый – то из крупных очагов. Есть также и т.н. тотальная, форма панкреатита, когда в короткое время омертвевает вся или почти вся железа. Эта форма смертельна.
Тяжелые формы панкреатита встречаются намного реже, чем легкие, но общая заболеваемость панкреатитом растет, и самое плохое то, что он легко переходит в хроническую форму. Это значит, что малейшее переедание или единичное злоупотребление алкоголем может снова и снова вызывать обострение.
Симптомы острого панкреатита
Панкреатит практически никогда не проходит безболезненно. Первый характерный симптом – т.н. панкреатическая колика, то есть сильные опоясывающие боли в верхних отделах живота (под ложечкой или левым ребром), отдающие под лопатками или даже под ключицы. Острые боли держатся 1-3 дня и переходят в тупые, ноющие. Чаще всего острые боли сопровождаются повторной, не приносящей никакого облегчения рвотой, вздутием живота и непрекращающейся диареей. Если панкреатит сочетается с холециститом, возможно повышение температуры в первые же дни. А вот если температура в виде лихорадки с ознобом поднялась на 3-й – 5-й день, это уже говорит о развивающихся осложнениях ( инфильтраты, гнойники в теле железы и пр.).
Острый панкреатит — это очень серьезное состояние организма, которое требует незамедлительного лечения. При сходных с вышеописанными симптомами, необходимо сразу же вызвать скорую медицинскую помощь. Важно: до приезда «скорой» соблюдать три принципа. Это холод, голод и покой. Что они означают? Живот ни в коем случае нельзя греть (как мы привыкли – «грелочкой»), важно также ничего не есть и находиться в постели, не вставая.
Врачи при помощи специальных анализов и набора диагностических исследований: УЗИ, эндоскопии желудка и двенадцатиперстной кишки; лапароскопии с осмотром органов брюшной полости; рентгена и томографии органов брюшной полости и других исследований поставят точный диагноз и назначат единственно верное лечение, при необходимости – в стационаре.
Терапия направлена, прежде всего, на расширение протоков, чтобы ферменты шли в двенадцатиперстную кишку, а не наружу. Для этого врачи применяют следующие лекарственные средства:
* ингибиторы ферментов поджелудочной железы
* ингибиторы работы клеток поджелудочной железы
В крайних случаях, если лечение не дает нужных результатов, назначается операция.
Можно избежать самого распространенного панкреатита – панкреатита, связанного с неправильным питанием, – если следить за своим рационом.
«Плохой» едой для поджелудочной железы являются жирные и острые блюда, кофе, а также большие, несоразмерные вашей потребности, порции. Конечно, к этому списку прибавляем алкоголь.
Хорошей едой, способной обеспечить нормальную работу и здоровье поджелудочной железы являются свежие овощи и фрукты (чем больше, тем лучше), соевые бобы, нежирный творог, нежирное мясо, птица и рыба. Важно также помнить о том, чтобы порции были небольшие!
Жалобы на боли в поджелудочной железе после еды – не редкость при хроническом заболевании этого органа. Но, вопреки опасениям пациентов, болит не всегда из-за обострения панкреатита – нередко причиной служит пищевая перегрузка или болезни других органов. Рассмотрим, почему пища вызывает боль в поджелудочной железе.
1. Обострение хронического панкреатита
Заболевание проявляется постоянным болевым синдромом, усиливающимся после употребления пищи.
Причины
Провоцирует обострение болезни:
- спиртное;
- несоблюдение диеты;
- курение;
- газированные напитки;
- сопутствующие заболевания ЖКТ.
Наиболее часто хронический панкреатит обостряется после праздников, когда человек разрешает себе скушать чуть-чуть острой или копченой пищи и принять немного алкоголя.
Симптомы
Боли носят опоясывающий характер, а интенсивность болезненных ощущений зависит от тяжести воспаления органа.
Помимо болей при обострении появляются:
- тошнота и рвота;
- послабление стула.
Но основной симптом при панкреатите – человек не может найти положение, в котором будет меньше болеть. Начинает ходить, стараясь уменьшить болезненные ощущения или непрерывно поворачиваться, лежа в постели.
2. Терапевтические мероприятия
При обострении панкреатита показана экстренная госпитализация в стационар, где врачи подбирают тактику лечения в зависимости от тяжести воспаления.
При панкреатите проводится консервативная терапия, направленная на восстановление работы поджелудочной железы и устранение болевого дискомфорта.
Для купирования болей назначают:
- Спазмалгон;
- Дротаверин;
- Папаверин;
- Парацетамол.
До приезда медицинской бригады заболевшему необходимо оказать первую помощь:
- Усадить и попросить лечь животом на колени. В этой позиции интенсивность болезненных проявлений немного снижается.
- Положить холод на эпигастральную область. Чтобы избежать переохлаждения, холодовые компрессы накладывают на 15-20 минут, а затем делают перерыв на четверть часа.
До осмотра врачом, больного нельзя кормить и давать пить. Если после рвоты ощущается неприятный привкус во рту или сохнут слизистые, необходимо делать полоскания или смачивать губы влажной салфеткой.
Врачи запрещают при панкреатическом приступе пить анальгетики. Но, когда невозможно быстро доставить больного к врачу, допустимо принять одно из обезболивающих средств, перечисленных выше.
Если вода не провоцирует рвотный рефлекс то, при невозможности быстрого получения врачебной помощи, разрешается пить жидкость небольшими порциями.
А вот употребление пищи запрещено в первые 3 дня после приступа. Голод уменьшает нагрузку на воспаленный орган.
Куда обращаться
Если в анамнезе есть хронический панкреатит, а еда вызывает выраженные боли, то требуется помощь хирурга.
3. Ферментативная недостаточность
Возникает при удалении части поджелудочной железы при панкреонекрозе или при снижении секреторной функции органа.
Причины
Панкреальный секрет необходим для полноценного пищеварения и недостаточный синтез ферментов приводит к тому, что болит поджелудочная железа после еды.
Ферментативную недостаточность выявляют еще в стационарных условиях и пациентам назначают заместительную терапию, которую необходимо принимать пожизненно.
Частой причиной болей в поджелудочной железе является то, что человек, почувствовав временное улучшение самочувствия, перестает пить таблетки.
Симптомы
Умеренные боли и дискомфорт в животе будут возникать после трапезы. Помимо болезненных проявлений у человека может появляться:
- неприятная отрыжка;
- тошнота;
- ощущение тяжести в желудке;
- метеоризм;
- расстройство стула.
Возникшие пищевые нарушения усиливаются после употребления пищи. Если такое происходит часто, то люди, стараясь избежать дискомфорта, меньше кушают и теряют в весе.
Лечение
Если впервые после еды болит поджелудочная железа или боль возникает при приеме ферментативных средств, то нужна помощь врача. Пациентам могут быть назначены:
- Панкреатин;
- Мезим;
- Креон;
- Фестал.
А когда боль и другие симптомы появились из-за того, что пациент не пил таблетки, то необходимо возобновить назначенную ранее терапию. Уже после 1-3 приема лекарства боли после еды исчезнут.
Кто лечит
Если секреторная недостаточность провоцирует развитие болей, то следует посетить хирурга или гастроэнтеролога.
4. Киста поджелудочной железы
На органе появляется доброкачественное новообразование, заполненное серозной жидкостью.
Причины
Провоцируют появление кист:
- тяжелая физическая работа;
- травмы верхних отделов живота;
- нерациональное питание;
- панкреатит.
Мелкие кисты не причиняют дискомфорта и выявляются только при УЗИ органов живота. Крупные образования давят на орган, вызывая боль, которая усиливается во время приема пищи
Симптомы
Появляются болезненные ощущения после еды, которые постепенно снижаются и исчезают спустя 2-3 часа. Это связано с тем, что при приеме пищи орган начинает сокращаться, синтезируя необходимые для пищеварения ферменты.
Прием ферментов и анальгетиков незначительно облегчает возникшее состояние.
Кроме болей в поджелудочной железе, при большом размере кисты может болеть желудок, печень или желчный пузырь.
Лечение
Если боль в поджелудочной железе после еды вызвана кистой большого размера, то показано хирургическое вмешательство.
- полостную операцию;
- лапороскопию.
После удаления образования проводят антибиотикотерапию для предотвращения послеоперационных осложнений.
Кто поможет
При выявлении кисты большого размера требуется операция в хирургическом отделении.
5. Опухоли
Мелкие опухолевидные образования на ранней стадии протекают бессимптомно и выявляются, когда достигают больших размеров.
Причины
Поражение тканей поджелудочной железы опухолевым процессом провоцируют:
- курение;
- употребление спиртного;
- работа с вредными веществами (пестициды, нефтеперерабатывающая промышленность, химические реактивы);
- радиоактивное облучение;
- нарушение обменных процессов.
У некоторых пациентов есть наследственная предрасположенность к развитию опухолей, и образование появляется без видимых причин.
Симптомы
Как поджелудочная железа болит от еды, зависит от характера новообразования.
Доброкачественное
Боль умеренная и чаще возникает в связи с приемом пищи. При большом размере новообразования появляется дискомфорт в желудке или печени из-за сдавления этих органов.
Злокачественные
Помимо того, что еда вызывает боль, у пациента выявляют:
- патологическое снижение веса;
- сухость и шелушение кожи;
- желтушность эпидермиса;
- отсутствие аппетита.
Нередко пациенты с онкологией поджелудочной железы не обращают внимание на похудение или шелушение кожи, а обращаются к врачу на поздней стадии, когда появляется боль.
Лечение
Терапия зависит от характера опухолевого процесса:
- доброкачественные образования удаляют и проводят восстановительные послеоперационные мероприятия;
- злокачественные формы болезни лечат в зависимости от стадии новообразования (на раннем этапе удаляют опухоль, а при запущенных формах проводят химиотерапию).
Если при доброкачественных опухолях прогноз благоприятный, о пр лечении злокачественных новообразований часто возможна только симптоматическая терапия для продления жизни пациента.
Куда обращаться
Удалением доброкачественных опухолей занимаются хирурги, а при раковых образованиях потребуется помощь онколога.
Почему после еды болит, если поджелудочная железа здорова
Причины боли после приема пищи не всегда связаны с патологиями поджелудочной железы, нередко болевой синдром провоцируют патологии близлежащих органов:
- Гастрит. Поджелудочная железа и желудок расположены рядом и поэтому при воспалении слизистой желудка появляются после еды боли в области поджелудочной железы.
- Неправильное питание. У людей, предпочитающих кушать копченую, сильно соленую ли жирную еду после приема пищи поджелудочная железа болит. Сначала это временные нарушения в работе органа, а потом развивается панкреатит.
- Дискинезия желчевыводящих путей. У печени и поджелудочной железы общие протки и затруднение оттока секрета органов провоцирует боль.
Реже в области поджелудочной железы от еды болит из-за отраженных болей в кишечнике или мочекаменной болезни.
Что делать при болях
При самодиагностике сложно определить: болит поджелудочная или близлежащие органы. Поэтому доктора советуют:
- при острой боли в верхних отделах живота вызывать «скорую»;
- если появление болей связано с едой – посетить гастроэнтеролога и, при необходимости, хирурга;
- сильное похудение и боли поле еды требуют, помимо консультации у гастроэнтеролога – посещения онколога (необходимо исключить рост раковой опухоли);
- метеоризм и болезненность в эпигастре после трапезы могут указывать на кишечные патологии, и стоит посетить терапевта или гастроэнтеролога;
- когда сильнее болит возле пупка и появляется синюшность в этой области, то следует предположить повреждение селезенки из-за воспаления или травм.
Не всегда после еды боль в области поджелудочной железы вызвана панкреатитом или другими отклонениями в работе органа. Иногда причиной становятся е связанные с пищеварением заболевания (патологии почек и печени). Но следует запомнить: у покушавшего человека ничего не болит, а если появилась боль после еды, то это повод для проведения медицинского обследования, чтобы выяснить причину возникшего нарушения
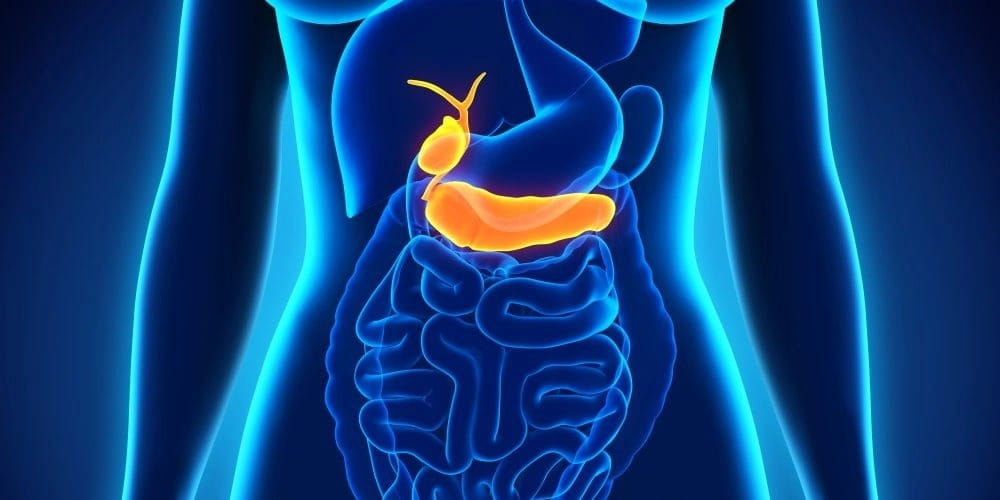
Сбой в работе поджелудочной железы может обернуться серьезным приступом. Знать о местонахождении важнейшего органа пищеварения в теле человека нужно. Это поможет определить локализацию болевого синдрома и по основным признакам быстро сориентироваться в проблеме.
Где она находится у человека, где расположена?
Рассматривая анатомическое строение брюшной полости человека, стоящего прямо, можно описать, как размещены органы в ней:
- сразу под диафрагмой находятся печень и желудок (основная часть печени – справа, желудка – слева);
- с левого бока, около желудка есть еще один орган, маленького размера, – селезенка;
- перед печенью, рядом с желудком помещается желчный пузырь;
- за желудком, прижимаясь к задней стенке брюшной полости, расположена поджелудочная железа;
- ниже – начинаются толстая и тонкая кишка.
Таким образом, интересующий нас орган лежит не под желудком, как об этом ошибочно думают, исходя из названия, а за ним. Если человек находится в горизонтальном положении, тогда поджелудочная железа действительно, оказывается ровно под желудком.
Со стороны спины расположение поджелудочной определяется по позвонкам: орган упирается изнутри в область между первым и вторым позвонками, принадлежащими поясничному отделу. Со стороны живота ориентируются на пупок: примерно на 6–9 см выше его.
Если говорить о размерах, то нормой у взрослого человека считается примерно 20-сантиметровая, весящая около 75 грамм поджелудочная железа.
Состоит она из трех отделов:
- основного – головки (начинается рядом с желчным протоком);
- тела (за желудком, вдоль поперечной кишки);
- хвоста (проходит возле селезенки).
То есть основная часть поджелудочной располагается справа от срединной линии живота, а ее хвост уходит в область левого подреберья.
Какие функции выполняет орган?
Функции поджелудочной железы условно делят на две основные:
- Эндокринную (или внутреннюю).
- Экзокринную (или внешнюю).
Первая отвечает за выработку гормонов, регуляцию обмена веществ. Вторая – за выделение панкреатического сока.
Внешняя секреция важна для того, чтобы правильно переварить пищу, попавшую из желудка в двенадцатиперстную кишку. Поджелудочная железа выделяет панкреатический сок, включающий в себя достаточное количество следующих ферментов:
- липазов, которые расщепляют жиры;
- лактазов и амилазов, переваривающих углеводы;
- трипсинов и химотрипсинов, так необходимых для усвоения белков.
Ферменты – это еще не все ценные вещества, которые содержит панкреатический сок. В нем также имеются элементы, способные предохранять слизистую кишечника от чрезмерной кислотности. Эти важные вещества нейтрализуют кислоту из желудочного сока и тем самым регулируют щелочной баланс ЖКТ.
Внутренняя секреция заключается в сбалансированной выработке таких гормонов, как глюкагон и инсулин. Первый повышает глюкозный уровень в крови, второй – понижает. В результате получается адекватный углеводный обменный процесс. Если в нем что-то пошло не так – развивается сахарный диабет.
Где болит, с какой стороны?
Очень часто человеку трудно описать болевой синдром, охватывающий его во время панкреатического приступа. Ощущения могут иметь следующие вариации:
- резкая боль в правом подреберье, отдающая в поясницу;
- ноющая боль под диафрагмой с покалыванием в левую руку;
- опоясывающая пупок сильная боль, которая немного облегчается при наклонах вперед.
Воспалившая поджелудочная железа, как правило, начинает болеть с основной своей части – с головки. Поэтому и боли скорее возникают в области, расположенной чуть выше пупка, справа от срединной линии. Если резкая боль резонирует в спину, в ее поясничный отдел, речь идет уже о распространении воспаления на хвост органа и на более серьезные патологии.
Почему болит?
Болевой синдром могут вызвать патологические процессы, происходящие в поджелудочной железе:
- когда повышается внутреннее давление в органе;
- если сдавливается желчный проток;
- возможно, влияние на сенсорные нервы фиброзных изменений в тканях;
- из-за ишемии сосудов, обогащающих кровью орган;
- появление кисты или ракового образования.
Воспаленная, отекшая поджелудочная железа увеличивается в размерах и давит на соседние органы. Из-за этого боль может усиливаться и распространяться по всей брюшной области.
Причин же, по которым панкреатические боли, вообще могут возникнуть, довольно много. К самым основным первичным факторам, по которым поджелудочная железа не справляется со своими функциями и дает сбой, относят:
- систематическое переедание и увлечение жирными блюдами;
- отравление организма никотином, алкоголем, химикатами, медикаментами;
- желчекаменная болезнь.
Нередко панкреатит возникает на фоне долгого психического или физического перенапряжения. Практически все причины панкреатической боли – это длительное систематическое пренебрежение здоровьем, не долечивание хронических болезней, ослабление иммунитета.
Как понять, что болит именно она?
Иногда легко спутать панкреатическую боль с другой патологией. Например, при радикулите неприятные ощущения возникают ближе к левому боку и могут резонировать в подреберье. Поэтому нужно обращать внимание не только на то, как болит поджелудочная, но и на сопутствующие симптомы:
- Если к резкой боли добавляется непрерывная рвота, можно заподозрить пищевое отравление. Острый панкреатит отличается тем, что боль становится все интенсивнее, а рвота не приносит даже временного облегчения.
- Частые давящие неприятные ощущения вверху живота и чувство переедания от малых порций говорят о хроническом панкреатите. Дополнительно об этом могут свидетельствовать снижение веса, сухость и горечь во рту.
О серьезных проблемах поджелудочной железы можно судить и по калу. Массы на вид становятся блестящими, прилипают к стенкам унитаза и могут содержать видимые кусочки не переваренной пищи.
Основные симптомы
Нарушенная секреция поджелудочного сока вызывает типичную и для мужчин, и для женщин симптоматическую картину:
- Болевой синдром. Невыносимая режущая боль над пупком, уходящая в левое подреберье или ноющая, нарастающая. Некоторое облегчение приносит сидячее положение с наклоном вперед или «поза эмбриона».
- Диспепсические расстройства. Тошнота, рвота с желчью, диарея, вздутие, отрыжка – все эти признаки сопровождают сбой ферментации панкреатического сока.
- Интоксикация. Ферменты, заблокированные в поджелудочной железе, начинают разрушать окружающие ткани, а пища в двенадцатиперстной кишке, не получив нужные элементы для расщепления, разлагается. Все это отравляет организм и проявляется в тахикардии, холодном поту, повышении температуры тела, головных болях, сильной слабости, головокружении.
Хронический панкреатит ведет к еще более серьезным патологическим процессам в организме. Например, из-за разбалансировки выработки инсулина, начинается сахарный диабет. А нарушения обменного процесса влияет на печень. В результате появляется желтушность кожных покровов и глазных склер.
Какие симптомы и признаки патологий органа?
По клинической картине и характеру болей врачи могут определять ту или иную патологию органа.
О наличии кисты, которая растет и увеличивает пресс на панкреатические ткани, говорит характерная симптоматика:
- ноющая боль после или во время трапезы;
- приступы тошноты с головокружением;
- рвота без облегчения общего состояния.
Об отечности и увеличении воспаленной железы сигналят симптомы:
- тяжесть и вздутие верхней части живота;
- потеря аппетита и тошнота;
- привкус желчи во рту;
- нестабильный стул.
О панкреатическом неврите, при котором воспаленная зона увеличивает сенсорность нервных окончаний, свидетельствуют признаки:
- боли высокой интенсивности в левом боку с резонацией в поясницу;
- болевой синдром несколько ослабевает, если наклониться вперед и обхватить руками колени;
- тошнота возникает из-за резкого приступа боли, когда становиться трудно дышать.
Чем скорее будет поставлен точный диагноз и начато полноценное лечение, тем меньше вероятность развития патологий и последствий.
Диагностика заболеваний
Для подбора эффективной комплексной терапии, прежде всего, необходим точный диагноз. Для его квалифицированного дифференцирования проводят комплекс диагностических мер, включающий несколько этапов:
- Визуальный осмотр врачом кожных покровов, глазных склер. Прощупывание болевых зон методом пальпации.
- Изучение анамнеза, генетических предрасположенностей, других хронических заболеваний пациента.
- Изучение лабораторным методом показателей крови, кала и мочи. В кровяной сыворотке измеряют уровень панкреатических ферментов. Биохимическим анализом выявляет степень активированности билирубина и печеночной ферментации, а также глюкозо содержание. В моче анализируют амилазный уровень. Содержание не переваренных жиров определяют из кала.
- УЗИ брюшной полости показывает контуры поджелудочной и степень ее увеличения, присутствие каменистых образований или рубцов в желчепротоках. С теми же целями могут назначать рентгенографию или послойную компьютерную томографию.
Только все данные в совокупности могут дать ясную картину патологии и помочь найти наиболее эффективную стратегию лечения.
Лечение
Консервативная методика лечения состоит из медикаментозных препаратов и обеспечения максимального покоя поджелудочной железе (голода с последующим переходом на строгую диету). К терапии могут быть добавлены некоторые домашние средства и рецепты народной медицины, но только после предварительного согласования с врачом.
Антацидные препараты
Медикаментозное лечение обязательно включает прием антацидных препаратов – лекарств, способных подавлять соляную желудочную кислоту. Сила действия, продолжительность эффекта и состав – основные характеристики лекарств, которые различают в этой группе.
К самым эффективным и быстродействующим относят антациды всасывающиеся. Предпочтение отдают проверенным много раз простым соединениям:
- окисю магния;
- фосфорнокислому или сернокислому натрию;
- гидрокарбонату натрия.
В стационарном лечении эти вещества вводят в чистом виде внутривенно. В амбулаторном лечении популярны аптечные препараты, состав которых основывается на перечисленных антацидах (речь идет о микстуре Бурже, смесях Ренни или Тамс).
Антациды не всасывающиеся действуют более продолжительный период, хотя и наступает эффект от них медленнее. На этих элементах (алюминиевой соли кислоты фосфорной, гидроокиси магния, алгината) основывается фармацевтика, выпускающая такие препараты, как «Алмагель», «Фосфалюгель», «Маалокс».
Ферментные препараты
Из-за ферментативных дисфункций пища плохо усваивается, и человеку, страдающему воспалением поджелудочной железы, прописывают препараты-ферменты. Потому, на каком веществе лекарства основаны, их делят на группы:
- их животных белков;
- растительные.
В производстве первых (например, панкреатина, мезима, креона) используют белок свиной. Он улучшает пищеварение и ферментацию панкреатического сока. Но может вызывать аллергии. Особенно у детей и беременных женщин. Вторая группа действует мягче и слабее, зато основывается на не аллергенных папаине или рисовом грибке (сомилаз, пепфиз, юниэнзим).
Гастроэнтерологи предупреждают о зависимости организма, привыкшего к искусственной ферментации. Со временем поджелудочная железа отказывается вырабатывать нужные элементы самостоятельно.
Поэтому, если патология еще не зашла слишком далеко, врачи сами рекомендуют рассматривать лекарственные рецепты народной медицины (травы, отвары, настои) – те, которые улучшают перистальтику желудка и выработку ферментов естественным природным путем.
Оперативное вмешательство
Хирургический метод лечения поджелудочной железы применяют нечасто, только если традиционная терапия не справляется с задачами и патология быстро прогрессирует. Показаниями к операции становятся кисты, раковые образования, некроз поджелудочных тканей, большие камни в желчных протоках.
Операция проходит под общим наркозом. В ходе вмешательства хирург может отсечь часть органа (провести резекцию отдельного пораженного участка) или удалить только опасное образование (кисту, опухоль). В исключительных случаях возможна пересадка поджелудочной железы. Во время операции купируется воспалительный процесс, устраняется болевой синдром, проводится дренаж и вывод желчи.
Как ухаживать за органом?
Лечение поджелудочной железы – это всегда сложный и долгий процесс. Намного легче предотвратить новое воспаление органа, придерживаясь простых советов гастроэнтерологов:
- Отказаться от алкогольных напитков и никотина. Ничто так сильно не разрушает поджелудочную и печень, как эти две опасные привычки.
- Следить за здоровым рационом в питании. Обильная жирная пища ведет к тому, что поджелудочная перестает справляться с выработкой ферментов в достаточном количестве, чтобы переварилась вся вредная еда.
- Периодически нужно очищать организм от шлаков и токсинов. Раз в месяц желательно устраивать разгрузочный день, полностью отказавшись от пищи, принимая лишь целебные отвары из трав.
Укрепить здоровье поджелудочной железы помогают полезные соки, приготовленные дома: морковный, картофельный, из петрушки и алоэ вера. Очень полезно начинать день со стакана чистой воды, в которую добавлена одна столовая ложка лимонного сока и одна чайная ложка меда.
Роль диеты в лечении органа
Диетическое питание – основополагающий фактор здоровой поджелудочной железы. Задача правильного рациона в том, чтобы как можно меньше нагружать ЖКТ тяжелой пищей, перенасыщенной жирами, белками и углеводами.
Пережив панкреатический острый приступ, человеку прописан голод для полного покоя поджелудочной и возможности очиститься от интоксикации. Нормальная ферментация не сможет восстановиться без строгой диеты.
Без нее не помогут ни медикаменты, ни народные средства. Только строжайшее соблюдение советов диетологов способно действительно вылечить заболевания поджелудочной железы.
Источник статьи: http://kancler32.ru/pri-pereedanii-bolit-podzheludochnaja-zheleza/