Панкреонекроз (некроз поджелудочной железы)
Общие сведения
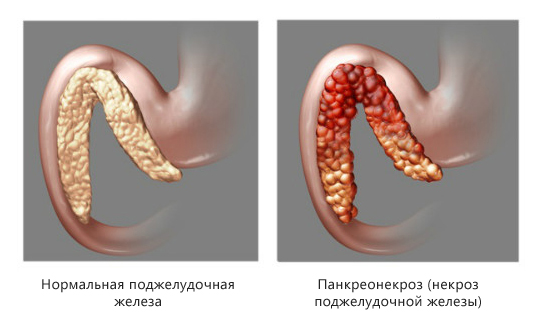
Панкреонекроз (некроз поджелудочной железы) – это деструктивное заболевание поджелудочной железы, которое является серьезным осложнением острого или хронического панкреатита. Код панкреонекроза по МКБ-10 — K86.8.1. Характерная особенность этого грозного недуга – постепенное омертвление тканей поджелудочной железы. Это очень опасный диагноз, представляющий угрозу для жизни человека.
Отмирание этого органа происходит ввиду того, что ткани поджелудочной растворятся ферментами, которые она сама и вырабатывает. Как правило, этот процесс сочетается и с другими патологическими явлениями – воспалительными процессами, инфекцией и др.
Этот недуг является самым тяжелым осложнением панкреатита. Как правило, он поражает молодых людей в трудоспособном возрасте. Согласно медицинской статистике, эта болезнь составляет около 1% от всех фиксированных случаев острого живота. Однако количество случаев этой болезни в последнее время увеличивается. Настораживает и высокий уровень смертности при некрозе поджелудочной железы – он составляет 30-80%. Поэтому крайне важно своевременно диагностировать недуг и начать адекватное лечение незамедлительно.
Патогенез
Основой патогенеза панкреонекроза является сбой в механизме внутренней защиты поджелудочной от влияния панкреатических ферментов, которые ее разрушают. Если человек обильно употребляет спиртное и постоянно переедает, внешняя секреция существенно усиливается, протоки железы растягиваются, и отток панкреатических соков нарушается.
Некроз поджелудочной развивается на фоне панкреатита – воспалительного процесса поджелудочной железы, при котором часто происходит отмирание части или всего органа.
Поджелудочная железа — это важный для нормального функционирования организма орган. Его основные функции – продукция основных ферментов, участвующих в пищеварении, а также регулирование содержания сахара в крови ввиду выработки гормонов инсулина и глюкагона. Соответственно, дисфункция этого органа приводит к серьезным нарушениям общего состояния организма.
Когда человек чувствует голод, соки и ферменты транспортируются через соединительный проток в тонкую кишку, благодаря чему и обеспечивается ферментативная обработка пищи. Панкреатическая жидкость воздействует на кислую среду желудочного сока, нейтрализуя ее. В кишечнике пищеварительные ферменты расщепляют и перерабатывают вещества.
Поджелудочная вырабатывает основные пищеварительные ферменты:
- липаза – расщепляет жиры;
- амилаза – перерабатывает крахмал в сахар;
- химотрипсин, трипсин– участвуют в расщеплении белков;
- глюкагон, инсулин, полипептиди др.
Если у здоровых людей ферменты, которые вырабатывает поджелудочная, проявляют активность непосредственно в пищеварительном тракте, то у больных при поражении протоков железы ферменты влияют уже непосредственно на поджелудочную. На фоне повышения давления внутри протоков развивается отек паренхимы, разрушаются ацинусы поджелудочной железы, и протеолитические ферменты активируются преждевременно. Как следствие, железа «перетравливает» себя же. Вследствие активации липазы происходит некроз жировых клеток, под влиянием эластазы разрушаются сосуды, и активированные ферменты, а также продукты распада оказываются в кровотоке. При этом отмечается токсическое действие на все ткани и органы. Прежде всего, происходит поражение печени, почек, сердца, мозга.
При панкреонекрозе определяется три стадии отмирания тканей:
- Токсемическая– в крови появляются токсины, имеющие бактериальное происхождение, железа активно вырабатывает ферменты.
- Развитие абсцесса – развивается гнойный воспалительный процесс тканей и органов, которые окружают поджелудочную.
- Гнойные изменения в тканях– если развивается гнойный сепсис, требуется немедленное оперативное вмешательство, так как это состояние угрожает жизни.
Классификация
В зависимости от преобладания повреждающих механизмов определяются три формы болезни:
- Жировая– при повышенной активности липазы разрушается жировая ткань поджелудочной. После того, как липаза оказывается за пределами панкреатической капсулы, она действует, провоцируя возникновение мест некроза в листках брюшины, большом и малом сальнике, брыжейке, внутренних органах. Как правило, при жировой форме впоследствии развивается тяжелый химический асептическийперитонит, полиорганная недостаточность.
- Геморрагическая– при повышенной активности эластазы преимущественно развиваются микроциркуляторные нарушения, вследствие чего развивается спазм сосудов поджелудочной. На протяжении короткого времени – нескольких дней, а иногда и часов – токсемия провоцирует парез сосудистой стенки, расширение сосудов, и кровоток в тканях железы замедляется. Это ведет к резкому увеличению вероятности образования тромбов, а позже — ишемического некроза. Изначально сосудистая стенка разрушается толще поджелудочной железы, позже – и в других органах. Следствием всех этих процессов является кровоизлияние в забрюшинную клетчатку и внутренние органы. Основной признак, которым характеризуется геморрагический панкреонекроз – это выпот в брюшную полость с наличием в нем крови. Болезнь развивается стремительно, поэтому в заключениях врачей можно часто увидеть вывод: «Причина смерти — геморрагический панкреонекроз».
- Смешанная– при примерно одинаковой активности эластазы и липазы одинаково выражены признаки жирового некроза и геморрагической имбибиции.
В зависимости от распространенности патологических проявлений определяют две формы:
- локальный(поражена одна область);
- диффузный(поражены две или больше областей).
В зависимости от темпов прогрессирования:
- прогрессирующий;
- вялотекущий.
В зависимости от глубины поражения:
- поверхностный;
- глубокий;
- тотальный.
В зависимости от протекания болезни:
- рецидивирующий;
- прогрессирующий;
- регрессирующий;
- молниеносный;
- абортивный.
В зависимости от выраженности проявлений болезни определяют несколько ее степеней:
- Легкая степень – как правило, это отечный или диффузный некроз с необширными очагами.
- Средняя степень— диффузный или локальный с более выраженными очагами.
- Тяжелая степень — диффузный или тотальный с крупными очагами.
- Крайне тяжелая стадия – панкреонекроз сопровождается осложнениями, ведущими к необратимым последствиям и летальному исходу.
Причины
Определяют ряд факторов, провоцирующих некротические процессы в тканях поджелудочной:
- регулярное чрезмерное потребление спиртного;
- постоянное переедание, злоупотребление копченой, жареной и жирной пищей;
- язвенная болезнь;
- камни в желчном пузыре;
- наличие травм брюшной полости и перенесенные хирургические вмешательства в этой области;
- тяжелые инфекционные заболевания.
Под воздействием этих факторов может развиваться дисфункция поджелудочной железы, что приводит к панкреатиту и панкреонекрозу. Но, как правило, панкреонекроз проявляется на фоне эпизодических приемов алкоголя. Исследования подтвердили, что в большинстве случаев панкреонекроз развивался после эпизода потребления спиртного в очень больших количествах.
Симптомы некроза поджелудочной железы
Признаки этого заболевания могут проявиться спустя несколько часов иди дней после того, как отмечалось влияние факторов, провоцирующих болезнь.

Также вероятны следующие симптом панкреонекроза:
- покраснение кожи, так как из-за повреждения поджелудочной железы в кровь попадают вещества расширяющие сосуды;
- метеоризм – следствие гниения и брожения в кишечнике;
- синюшные или багровые пятна на животе, ягодицах боках – так называемый симптом Грея-Тернера;
- кровотечения желудочно-кишечные – следствие разрушающего влияния ферментов на стенки сосудов;
- повышение температуры;
- напряженность передней брюшной стенки, болезненность при ее пальпации;
- сухость слизистых, кожи, жажда – следствие обезвоживания;
- понижение кровяного давления;
- спутанность сознания, бред.
Болезнь, как правило, начинается остро, и чаще всего первые ее признаки больные связывают с чрезмерным приемом алкоголя и существенным нарушением диеты. Медики свидетельствуют, что большая часть таких пациентов поступают в больницы еще в состоянии опьянения, что подтверждает стремительное развитие патологических изменений в железе. Существует прямая зависимость между выраженностью боли и степенью тяжести некроза. Если деструктивные изменения распространяются на нервные окончания, это ведет к постепенному снижению выраженности боли. Но этот признак в сочетании с интоксикацией является достаточно тревожным в плане прогноза.
После того, как появляется боль, спустя некоторое время больного начинает беспокоить рвота. Ее сложно укротить, и она не приносит облегчения. В рвотных массах присутствуют сгустки крови, желчь. Из-за постоянной рвоты развивается обезвоживание, что ведет к сухости кожи, обложенности языка. Постепенно замедляется диурез. Отмечается метеоризм, задержка стула и газов. Эти симптомы сопровождает лихорадка.
Вследствие колебания показателей глюкозы, токсемии и гиперферментемии поражается головной мозг и развивается энцефалопатия. Если воспалительный процесс прогрессирует, поджелудочная существенно увеличивается в размерах. В брюшной полости формируется инфильтрат. Такое состояние является опасным для жизни пациента.
Анализы и диагностика
При появлении подозрения на развитие некроза необходимо сразу же обратиться к врачу-терапевту. Специалист проводит осмотр, выясняет обстоятельства развития болезни. Он обязательно проводит пальпацию и определяет наличие, характер и место проявления боли. При подозрении на патологию железы больного осматривает эндокринолог. Если на железе обнаруживают опухоли, к процессу лечения подключается и специалист-онколог.
Чтобы установить диагноз, назначают инструментальное и лабораторное обследование.
Лабораторные исследования предусматривают расширенный анализ крови, так как при некрозе отмечаются следующие патологические изменения:
- Повышенный уровень сахара, повышенная зернистость лейкоцитов, нейтрофилов.
- Повышенный показатель СОЭ.
- Повышенный уровень эластаза, трипсина, гематокрита как следствие обезвоженности.
- Увеличение печеночных ферментов вследствие воспалительного процесса.
- На развитие некроза также указывает увеличенный уровень амилазы в моче.
- В процессе лабораторных исследований определяют состояние гормонов, пищеварительных ферментов.
Также в процессе диагностики могут назначать такие исследования:
- Ультразвуковое исследование – с целью определения неравномерности структуры тканей железы, выявления кист, абсцессов, жидкости в брюшной полости, камней в желчевыводящих путях. Также УЗИ дает возможность проанализировать, в каком состоянии протоки.
- Магниторезонансная томография, компьютерная томография – позволяют определить очаги развития болезни, размеры органа, а также узнать, развивается ли воспаление, есть ли отеки, абсцессы, новообразования, деформации.
- Ангиорграфия сосудов железы.
- Диагностическая лапароскопия.
- Пункция.
Окончательный диагноз специалист сможет поставить, только получив данные всех назначенных исследований.
Лечение
Если есть подозрение на развитие некроза, пациента необходимо сразу же госпитализировать. Ведь от своевременности лечения напрямую зависит благоприятность прогноза. Лечение проводят только в стационаре. Его схема зависит от того, насколько орган поражен. Если речь идет о ранней стадии, то хирургической операции часто удается избежать. Ведь такое вмешательство достаточно небезопасно, так как выяснить, какой именно орган пострадал, сложно.
В первые дни лечения практикуется лечебное голодание, далее – строгое соблюдение диеты.
Доктора
Пичушкина Ольга Сергеевна
Комарицкая Анна Игоревна
Чуракова Резеда Тимергалеевна
Лекарства
Консервативная терапия этого заболевания предусматривает назначение ряда медикаментов разных групп. В процессе лечения применяют мочегонные препараты, проводят местную блокаду. Если пациент страдает от сильной боли, ему внутривенно вводят спазмолитики. Также назначают антибактериальные средства.
При необходимости пациенту вводят инсулин, ингибиторы протеазы. Если камней в желчном не обнаружено, больному назначают желчегонные лекарства. Практикуют также потребление щелочной минеральной воды и охлаждение поджелудочной. При своевременной постановке диагноза и, соответственно, правильном лечении, избавиться от признаков некроза удается спустя несколько недель.
При панкреонекрозе применяют такие препараты:
- Обезболивающие средства – целью их приема является не лечение, а облегчение состояния при сильном болевом синдроме. С этой целью применяют Кетанов, Кетанол, Анальгин, Мебеверин, Ацетамифен, Баралгин, Индометацин, Папаверин, Мовалис, Вольтарен. При необходимости применяется и опиоидный анальгетик Трамадол. С целью обезболивания может вводиться глюкозо-новокаиновая смесь, также проводят паранефральную новокаиновую блокаду, эпидуральную блокаду.
- Чтобы достигнуть максимального эффекта в процессе лечения панкреонекроза в фазе токсемии, практикуют антиферментарную терапию. Ее цель – подавить синтез ферментов и инактивировать уже циркулирующие в крови энзимы. В этот период строго ограничивается прием пищи. Эффективными препаратами являются аналоги соматостатина (Октреотид, Сандостатин).
- Блокировать желудочную секрецию можно с помощью Н2-гистаминоблокоторов. С этой целью применяют Фамотидин, Ранитидин. Также эффективны блокаторы протонной помпы: Омепразол, Рабепразол.
- С целью инактивации циркулирующих ферментов антиферментные препараты вводят внутривенно. С этой целью используют лекарства на основе апротинина – Ингитрил, Гордокс, Трасилол.
- Ферменты, которые уже циркулируют в кровеносном русле, выводят с помощью форсированного диуреза, а в тяжелых случаях – с помощью гемосорбции, плазмосорбции, плазмафереза, перитонеального диализа.
- Применяются также средства, которые регулируют моторику ЖКТ. Для этого назначают антагонисты дофаминовых рецепторов: Домперидон, Метоклопрамид, Дротаверин.
- Если у больного проявляется неукротимая рвота, ему могут назначить седативный нейролептик Хлорпромазинв небольших дозах.
- В процессе панкреонекроза крайне важно обеспечить профилактику проявления гнойных осложнений, применяя антибактериальные препараты. Важно применять такие антибиотики, которые влияют на грамотрицательные и грамположительные аэробные и анаэробные организмы. В зависимости от назначения врача при лечении некроза поджелудочной применяют аминопенициллины, аминогликозиды, цефалоспорины; тазобактам + клавуланат, цефалоспорины III поколения, ципрофлоксацин, офлоксацин, пефлоксацини др. Антибактериальные средства улучшают состояние пациента, но при этом важно позаботиться о восстановлении микрофлоры кишечника, параллельно принимая пробиотики.
Процедуры и операции
Если отсутствует эффект после медикаментозного лечения, целесообразно проведения хирургического вмешательства. В процессе операции иссекается пораженная часть железы. Однако такой метод лечения считается крайним, так как эта операция является рискованной и переносится достаточно тяжело.
Как правило, на стадии гнойных осложнений практикуются малоинвазивные вмешательства, которые проводят с контролем КТ и УЗИ. Такая методика позволяет провести пункционно-дренажное лечение гнойников, эндоскопическую санацию абсцессов и др.
Лечение народными средствами
Когда у пациента обостряется панкреонекроз, у него возникает сильные боли. Помочь немного улучшить состояние могут народные средства, которые используют параллельно с основным лечением. Но, прежде чем практиковать такие методы, необходимо обязательно посетить врача, установить диагноз и начать практиковать правильную схему лечения.
- Плоды софоры японской – из них готовят отвар. Ложку сырья нужно залить 1 ст. кипятка и настаивать 5 часов. Пить перед каждым приемом пищи теплым. Курс приема – 10 дней.
- Ягоды и листья черники – из них готовят отвар, заливая сушеное или свежее сырье кипятком и проваривая 5 мин. (2 ст. л. сырья на 250 мл воды). Пить вместо чая.
- Трава бессмертника – отвар помогает снять боль и воспаление. Для приготовления отвара берут 1 ст. л. сухой травы и стакан воды, варят 5 мин. Полученный отвар процедить и пить в течение дня.
- Отвар овса– помогает снять раздражение и восстановить клетки органа. Чтобы приготовить средство, нужно замочить зерна и подождать несколько дней, пока они прорастут. Проросшие зерна нужно высушить и перемолоть. Смесь залить холодной водой (1 ст. л. овса на 1 стакан воды) и настаивают примерно полчаса. В день нужно пить 2 стакана такого средства.
- Лимон– помогает уменьшить боль. Для этого следует проварить в воде лимон 5 минут, после чего выжать из него сок и смешать с сырым желтком. Пить средство натощак и после него не есть три часа. Принимают его пять раз в день, один раз в три дня. Курс лечения длится несколько месяцев.
- Корень солодки – для его приготовления нужно взять 1 ст. л. измельченного сухого корня солодки, такое же количество одуванчика и листьев репейника. Залить смесь 2 стаканами кипятка, пить настой горячим по половине стакана 3-4 раза в сутки.
Существуют также специальные фитосборы, применяемые для лечения поджелудочной железы. Но важно учитывать, что пользу организму они приносят, если принимать такие сборы регулярно и по той схеме, которую одобрил врач. Практиковать самолечение народными средствами при столь грозном диагнозе, как панкреонекроз, нельзя ни в коем случае.
Профилактика
Чтобы не допустить панкреонекроза, необходимо следовать некоторым несложным рекомендациям:
- Ограничить количество и частоту потребления алкоголя.
- Отказаться от вредной пищи – фастфуда, полуфабрикатов, газировки, свести к минимуму потребление жирных и жареных блюд.
- Не принимать лекарства без назначения врача, тем более, не злоупотреблять ними.
- Стараться составлять рацион на основе натуральных продуктов, стараться практиковать дробное питание небольшими порциями.
- Своевременно лечить желчекаменную болезнь.
- При первых же симптомах, свидетельствующих о проблемах с поджелудочной, сразу обращаться к врачу.
- Соблюдать принципы здорового образа жизни.
Источник статьи: http://medside.ru/pankreonekroz-nekroz-podzheludochnoj-zhelezy
Последствия после панкреонекроза: прогноз на выздоровление и шансы выжить

Учитывая высокие цифры смертности от некроза поджелудочной железы, усилия современной медицины направлены на поиски эффективных методов лечения, способных повысить вероятность выздоровления и дать пациенту возможность жить после перенесенного тяжелого заболевания.
Панкреонекроз – инвалидность на всю оставшуюся жизнь?
Если происходит гибель тканей значительной части железы (тотальный или субтотальный процесс), выжить пациенту удается редко, несмотря на своевременно оказанную адекватную помощь. Омертвение клеток происходит молниеносно: иногда орган погибает за несколько часов. Даже если проведена своевременная операция, не всегда удается добиться положительного результата, и шанс, чтобы сохранить жизнь, сводится к нулю.
Нередко панкреонекроз протекает настолько тяжело, что полного выздоровления не происходит. В процесс разрушения вовлекаются головка, тело и хвост органа. Самым оптимистичным прогнозом после операции становится выживание, которое приводит к инвалидности. В этом случае человек значительно ограничен в трудоспособности.
К противопоказаниям после перенесенного панкреонекроза относятся:
- психоэмоциональное напряжение,
- тяжелый физический труд,
- занятия, требующие нарушения режима питания,
- деятельность в контакте с гепато- или панкреотропными ядами.
Все вышеперечисленные условия категорически запрещены после перенесенного панкреонекроза, поскольку они могут привести к развитию повторного рецидива со смертельно опасным исходом.
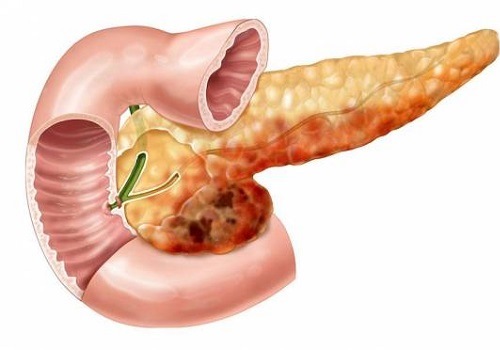
Органные осложнения панкреонекроза
Некроз тканей поджелудочной железы без немедленного оказания неотложной помощи приводит к выходу большого количества ферментов в сосуды, вызывая их расширение. Из-за повышения проницаемости стенок ферменты попадают в межклеточные пространства. Железа отекает, появляются кровоизлияния в ее тканях и забрюшинной клетчатке, что ведет к необратимым процессам, среди которых самые ранние и распространенные:
- инфильтрат,
- геморрагический выпот,
- перитонит,
- забрюшинный абсцесс или флегмона.
Инфильтрат
Развитие парапанкреатического инфильтрата происходит не только в железе, но и в соседних органах. Поражаются:
- двенадцатиперстная кишка,
- желудок,
- селезенка.
Процесс может перейти на желчный пузырь, печень, вызвать изменения в нижних отделах кишечника. Происходит спаивание их между собой с участием экссудата, заполняющего верхнюю часть брюшной полости или все ее пространство. Формирование инфильтрата — это реакция иммунной системы организма на некротические ткани железы. Сам процесс является на этой стадии асептическим, инфекция отсутствует. Поэтому возможно:
- обратное развитие — рассасывание,
- формирование кист,
- гнойный вариант.
Если на протяжении 3 месяцев инфильтрат не исчез, появляются кисты. Это предупреждение о возможном тяжелом осложнении.
Присоединение инфекции приводит:
- к гнойному поражению поджелудочной железы,
- перитониту,
- абсцессу,
- флегмоне.
Это значительно ухудшает состояние и прогноз заболевания.
Отдифференцировать парапанкреатический инфильтрат и выставить диагноз без дополнительных методов исследования трудно. Это связано со скудными клиническими проявлениями из-за асептичности процесса:
- общее состояние не нарушается, никаких жалоб у пациента нет,
- температура нормальная, лишь иногда наблюдается субфебрилитет — повышение до 37–37,9 градусов Цельсия,
- в общем анализе крови, кроме нейтрофильного сдвига влево (не всегда), изменений нет.
Заподозрить осложнение можно при проведении УЗИ забрюшинного пространства, анализов крови и мочи на содержание ферментов поджелудочной железы: в биохимических анализах определяется повышенной уровень амилазы, при ультразвуковом исследовании — характерные изменения.
Перитонит
Перитонит — воспаление серозного листка брюшной полости, приводящее к скоплению жидкости с большим содержанием ферментов. Частота этого осложнения — 60–70%. Проявляется яркой клинической картиной острого живота. Появляются:
- приступообразная боль высокой интенсивности, без четко выраженной локализации, иногда определяются в левом подреберье и эпигастрии,
- признаки острого живота: напряжение передней брюшной стенки и все положительные симптомы воспаления,
- выраженная интоксикация: фебрилитет до 40 и выше, тахикардия, падение артериального давления, тошнота, рвота, метеоризм,
- психоз,
- коллапс — резкое снижение АД и падение сердечной деятельности.
- общий анализ крови – лейкоцитоз и высокая СОЭ,
- биохимические — диастаза мочи и крови превышает норму.
Геморрагический выпот
Перитонеальный геморрагический выпот — одна из причин смерти от панкреонекроза. Является самым тяжелым осложнением. Высокоактивные энзимы приводят к прогрессированию некроза и массовой гибели клеток. Возникает массивное кровотечение, ткани органа пропитываются кровью. В процесс вовлекаются соседние органы, присоединяется инфекция, развивается гнойная интоксикация. Болезнь быстро прогрессирует, необходима срочная реанимация.
Клинически это напоминает острый живот, но все признаки его выражены максимально. Внезапно развивается:
- гипертермия — температура достигает 41–42 градусов Цельсия,
- сильнейший озноб и нарушение сознания,
- заторможенность или возбуждение,
- учащенное сердцебиение, нестабильность АД,
- одышка,
- кинжальная боль — интенсивные непереносимые приступы острой боли в животе, в основном, в левом подреберье,
- тошнота, многократная рвота,
- понос и метеоризм.
Флегмона
Забрюшинная флегмона — воспаление жировой клетчатки без четких границ, возникающее остро. Патогенная микрофлора с током крови или лимфы проникает в клетчатку из гнойного очага инфекции либо в процессе проведения операции. Клинические симптомы дают возможность предположить развитие осложнения:
- фебрильная температура (38–38,5 градусов Цельсия и выше),
- боль в поясничной области — пульсирующего или тянущего характера с иррадиацией в полость живота при вовлечении в патологический процесс других органов,
- усиление боли при движениях или перемене положения тела.
Помимо перечисленных органных поражений панкреонекроза, часто развиваются:
- свищи,
- тромбозы глубоких вен с нарушением функций органов малого таза,
- стриктуры гепатобилиарной зоны,
- желудочно-кишечное кровотечение,
- язвы желудка и кишечника,
- ферментная недостаточность.
Есть ли шансы выжить при заболевании?
Чтобы выжить при панкреонекрозе, необходима экстренная госпитализация в хирургическое отделение. Мучительный процесс гибели клеток протекает стремительно, может быть молниеносным и завершиться в течение одного-двух часов. Если некроз стал тотальным — гибель наступает в 100% случаев. Для прерывания замкнутого патологического круга нужно срочное проведение реанимационных мероприятий и операции. В этом случае возможно сохранение жизни.
Изначально пациент поступает в отделение реанимации, где проводятся все меры по неотложной терапии, чтобы вывести больного из шока. Проводится дезинтоксикация, обезболивание, создается полный функциональный покой поджелудочной железе. Примерно на 5 день, когда становятся понятны границы и масштабы поражения органа, проводят некрэктомию.
Но это происходит не всегда в такие сроки. Если поражение носит тотальный характер, и счет идет на часы, операция проводится сразу, иногда поджелудочная железа удаляется полностью — панкреатотомия. Больного необходимо зафиксировать для проведения дальнейших манипуляций по промыванию установленных дренажных систем, и в таком положении он может находиться продолжительное время.
Продолжительность лечения после операции длительная, занимает более полугода или год. В обязательном порядке соблюдается предписанная диета — стол № 5 по Певзнеру. В дальнейшем под наблюдением гастроэнтеролога она может меняться на стол № 1 и его модификации. Только специалист может определить, сколько времени нужно находиться на строгой диете.
Помимо режима питания, назначается прием ферментных препаратов, имеющих хороший отзыв о лечении панкреатита, и еще ряд медикаментов, которые необходимы для хорошего самочувствия. Все предписания должны неукоснительно выполняться — только так можно повысить качество жизни после операции.
Статистика смертности при панкреонекрозе
Статистика свидетельствует о том, что летальный исход при начавшемся некрозе наступает в 40–70% случаев. Причины:
- позднее обращение к врачу,
- обширная площадь поражения органа,
- присоединение инфекции,
- количество развившихся осложнений (больше трех).
Окончательный диагноз в таких случаях ставится уже патоморфологом, а не гастроэнтерологом или хирургом.
При панкреонекрозе (ПН) уровень смертности высокий (при тотальном процессе — до 100%), и тенденции к снижению не наблюдается. В 97% тяжелых ПН летальность у больных обусловлена осложнениями, в том числе — послеоперационными. Сам некротический процесс часто может регрессировать, но осложнения развиваются стремительно и приводят к разрушающим последствиям.
Статистические данные по смертности при ПН удручающие: из 10 заболевших от 2 до 9 погибают в стационаре или от тяжелых осложнений или новых заболеваний после выписки. Цифры еще более страшные с учетом того, что заболевают ПН лица трудоспособного возраста — от 30 до 50 лет.
После перенесенного панкреонекроза трудоспособность пациента ограничивается или полностью утрачивается. В дальнейшем может вновь потребоваться хирургическое вмешательство из-за развития осложнений при ПН или возникших в процессе проведенной основной операции.
Причины смерти при патологии
Смертность при ПН достигает 70%, прогноз – редко благоприятный. Согласно статистике, больше половины больных погибает на операционном столе при проведении срочного оперативного лечения. Риск смерти зависит от сроков обращения за специализированной врачебной помощью. Играют роль:
- пожилой возраст (после 50 лет),
- гипотония,
- сахарный диабет,
- мочевина крови, превышающая норму,
- метаболический ацидоз,
- лейкоцитоз.
Согласно многочисленным исследованиям, к основным причинам смерти относятся:
- ранние проявления токсемии,
- отдаленный септический вариант осложнения.
Из-за их развития у каждого четвертого пациента происходит полиорганная недостаточность. Причина смерти в поздние сроки – инфекционно-токсический шок.
Важными факторами также являются:
- чрезмерная длительность приема алкоголя — свойственно пациентам мужского пола,
- нарушение режима питания и чрезмерное употребление жирной, острой и жареной пищи,
- желчнокаменная болезнь — чаще развивается у женщин, если больная не придерживается рекомендаций по лечебному питанию,
- постоянные стрессовые ситуации.
Реабилитационный период после операции
После хирургического лечения пациенты сталкиваются с проблемами, связанными с возникающими послеоперационными осложнениями, а не с продолжающейся симптоматикой панкреонекроза. В этот период необходимо наблюдение хирурга, эндокринолога, реабилитолога.
После перенесенного тяжелого панкреонекроза в 70% случаев пациенты остаются в реабилитационном центре или реанимационном отделении под контролем врачей длительное время — до одного года. Поскольку назначается щадящий режим и полный покой, больной пребывает на постельном режиме. Со временем это приводит к атрофии мышц и развитию сгибательной контрактуры ног. Притом слабые мышцы не выдерживают массу тела самого человека. Чтобы этого избежать, рекомендуется делать массаж, выполнять комплексы специальных упражнений, способствующих укреплению мышц.
Из-за аутолиза (самопереваривания железы в острый период) грубо нарушается пищеварение. Больной теряет до 50% массы тела. В послеоперационном реабилитационном периоде важно соблюдать лечебный режим питания, чтобы не обострить повторно процесс и восстановить вес. Рекомендуется есть маленькими порциями 6–8 раз в день протертую пищу.
Строгое соблюдение диеты предписывает исключение из рациона острых, жирных, жареных, маринованных блюд, алкоголя, газированных напитков, крепкого чая и кофе, шоколада. Список запретов большой, но каждый пациент должен его знать, чтобы не нарушать диету.
При соблюдении диетического питания больной возвращается к прежней жизни и не испытывает боли или дискомфорта. Нарушение диеты приводит к смерти.
Как не допустить возникновение фатальных последствий панкреатита?
Панкреонекроз после оперативного и консервативного лечения, если человек выжил, относится к заболеваниям, течение которых поддается контролю. Если есть желание жить, то человек живет с таким диагнозом, выполняя рекомендации, и смертельный исход не грозит. А также необходимо следить за эмоциональным состоянием, избегать стрессов, соблюдать правила здорового питания, посещать диспансерные осмотры и обращаться к врачу, не занимаясь самолечением. Профилактика осложнений включает отказ от вредных привычек: отказаться от употребления крепких и слабоалкогольных напитков. При соблюдении этих правил самочувствие может оставаться удовлетворительным.
Источник статьи: http://diabetsahar.ru/pankreatit/posledstviya-posle-pankreonekroza-prognoz-na-vyzdorovlenie-i-shansy-vyzhit.html