Сколько лет живут после удаления поджелудочной железы
Поджелудочная железа является важным органом, который несет ответственность за переваривание пищи и обмен веществ. Без него человеческий организм не может нормально работать. Однако существуют некоторые заболевания, которые требуют немедленного удаления железы, так как только таким путем можно спасти жизнь человека. А в каких ситуациях осуществляют удаление поджелудочной железы и как после этого меняется жизнь пациента, вы сейчас и узнаете.
Функции органа
Поджелудочная железа занимается синтезом ферментов, необходимых для нормального протекания пищеварительных процессов. Именно они обеспечивают расщепление белков, жиров и углеводов, а также способствуют формированию пищевого комка, который затем попадает в кишечник. Если в работе поджелудочной железы наблюдается сбой, все эти процессы нарушаются и возникают серьезные проблемы со здоровьем.
Но кроме пищеварительных ферментов, поджелудочная вырабатывает гормоны, главным из которых является инсулин, контролирующий уровень глюкозы в крови. Его дефицит становится причиной развития сахарного диабета, который, к сожалению, не поддается лечению и требует от больного постоянного приема медикаментозных средств, что также негативным образом сказывается на общем функционировании организма. А без них больной обойтись не может, так как резкий скачок сахара в крови может привести к внезапной смерти.
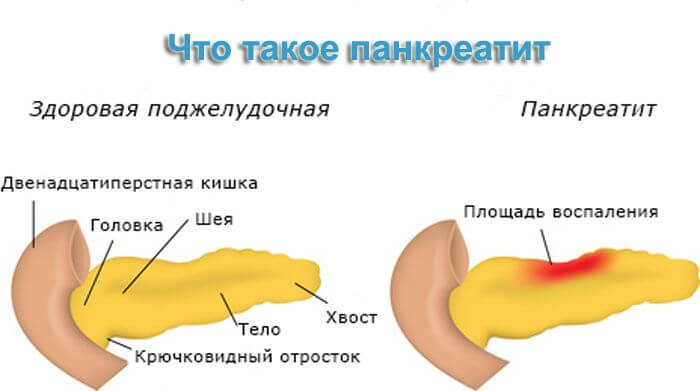
Факторов, которые могут привести к нарушению работы поджелудочной железы, большое количество. Но чаще всего виновником проблем с этим органов является сам человек, употребляющий в пищу вредные продукты питания и алкогольные напитки. В результате этого развивается панкреатит, характеризующийся воспалением паренхимы поджелудочной и нарушением ее функциональности.
Раз этот орган настолько важен для человеческого организма, удаляют ли поджелудочную железу? Людей, болеющих панкреатитом, в основном лечат медикаментозно. Но это заболевание является провокатором более серьезных патологий, таких как формирование злокачественных опухолей на поверхности железы, кисты, камней в протоках, или развития некроза. Во всех этих случаях единственным верным способом лечения является операция. Однако врачи не спешат прибегать к нему, так как поджелудочная является важным органом в организме человека и предугадать последствия, которые могут возникнуть после ее удаления, практически невозможно.
Даже если во время операции планируется частичная резекция железы, это не дает 100% гарантии того, что воспаление не возникнет повторно. Если же речь идет о раке поджелудочной, то в этом случае шансы на полное излечение после хирургического вмешательства и вовсе составляют всего 20%, особенно если болезнь поразила близлежащие органы.
Показания к удалению
Удалить поджелудочную железу могут при развитии следующих заболеваний:
- острый панкреатит, осложненный некрозом;
- онкология;
- кисты;
- отложение камней в протоках железы;
- панкреонекроз;
- абсцесс;
- кровоизлияния внутри кисты.

Показаний к удалению поджелудочной много, но чаще всего операцию проводят при онкологиях и некрозе
Метод удаления
Для частичной или полной резекции поджелудочной железы применяется такой метод, как панкреатэктомия. При необходимости полного удаления органа операция осуществляется лапаратомическим путем, то есть доступ к пораженной железе получают через разрез в брюшной полости. После проведения всех мероприятий место разреза сшивают или закрепляют скобами.
Иногда во время такой операции в брюшной полости устанавливают дренажные трубки, которые позволяют выводить жидкость, скапливающуюся в области работы хирурга. В некоторых случаях врачи также устанавливают дренажные трубки в кишечнике. Как правило, делается это только при возникновении необходимости зондированного питания.
Если железа удаляется не полностью (только часть ее), то в этом случае панкреатэктомия может осуществляться лапараскопическим методом – доступ к органу получают через проколы брюшной полости посредством введения в брюшную полость специального прибора, оснащенного камерой, который позволяет отслеживать на мониторе компьютера все совершающиеся действия. Такая операция является менее травматичной и требует более короткого периода реабилитации. Но, к сожалению, не во всех случаях имеется возможность использовать данный метод хирургического вмешательства.
Во время операции может производиться не только удаление поджелудочной железы, но и других органов, располагающихся вблизи нее, например:
- желчного пузыря;
- селезенки;
- верхней части желудка.
Во время проведения операции и после нее существует большая вероятность возникновения серьезных осложнений. В данном случае говорится не только о возможности развития воспаления или занесения инфекции, но и о дальнейшей работе всего организма. Ведь совсем недавно операции, в ходе которых производилось полное удаление железы, в медицинской практике не осуществлялись, так как считалось, что без этого органа люди не могут прожить и одного года.

Завершающий этап панкреатэктомии
Однако на сегодняшний день ситуация полностью изменилась, и прогноз после таких операций является благоприятным, но только при условии соблюдения всех предписаний врача. Как будет происходить восстановление организма в реабилитационный период и сколько сможет прожить после этого человек, зависит от нескольких факторов:
- веса пациента (люди с избыточной массой тела тяжелее восстанавливаются после операции и меньше живут);
- возраста больного;
- питания;
- наличия у человека вредных привычек;
- состояния сердечно-сосудистой системы;
- наличия у пациента других проблем со здоровьем.
Можно ли жить без поджелудочной железы человеку? Конечно же, да! Но следует понимать, что чем больше негативных факторов воздействует на организм, тем больше вероятность того, что после операции возникнут осложнения, которые, возможно, приведут к сокращению продолжительности жизни. После удаления поджелудочной можно жить долго и счастливо только при условии ведения здорового образа жизни и соблюдения всех рекомендаций врача.
Реабилитационный период
Жизнь после удаления поджелудочной железы у человека меняется кардинально. Даже если был удален только хвост органа или другая его часть, а сама операция прошла без осложнений, пациенту потребуется много времени и сил, чтобы полностью восстановиться.

Если пациент следует всем рекомендациям врача, реабилитационный период в 90% случаях протекает без серьезных осложнений
Если удалили поджелудочную, больному придется соблюдать строгую диету, осуществлять прием специальных препаратов и использовать инъекции инсулина, чтобы обеспечить контроль над уровнем сахара в крови.
Многие пациенты еще в течение долгого времени жалуются на то, что у них болит в оперируемой области, причем боли носят выраженный характер. И чтобы их минимизировать, врачи, как правило, назначают в качестве дополнительной терапии обезболивающие препараты. Полное восстановление организма после операции на поджелудочной железе занимает около 10–12 месяцев.
Возможные последствия в послеоперационный период
Последствия удаления поджелудочной железы могут быть разными. Любое хирургическое вмешательство имеет высокие риски развития воспалительных или инфекционных процессов в тканях организма в послеоперационный период. И чтобы их избежать, перед операцией и после врач назначает курс антибиотиков. Если пациент будет принимать их строго по выписанной схеме, риски возникновения таких осложнений снижаются в несколько раз.
После удаления железы развивается сахарный диабет, ведь после операции в организме отмечается острая нехватка инсулина, из-за чего человек вынужден постоянно ставить инъекции инсулина. Если пропускать их или использовать их неправильно, это тоже чревато различными последствиями, среди которых находится гипо- и гипергликемическая кома.
Помимо этого, даже удаление небольшой части поджелудочной железы нарушает ее экзокринные функции, ответственные за пищеварение. Поэтому больному придется также постоянно осуществлять прием ферментных препаратов (назначаются они в индивидуальном порядке).

Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Питание после операции
После операции по удалению поджелудочной железы всем пациентам без исключения назначается строгая диета. Придерживаться ее придется постоянно. Из рациона раз и навсегда убирают:
- жареные и жирные блюда;
- копчености;
- соленья;
- мучное;
- пряности;
- консервы;
- полуфабрикаты;
- колбасные изделия;
- острые блюда и соусы;
- газированные и алкогольные напитки;
- шоколад;
- какао;
- бобовые.
Кушать овощи и фрукты в сыром виде также не рекомендуется, так как в них содержится много клетчатки, которая трудно поддается перевариванию. Все блюда следует готовить на пару либо запекать в духовом шкафу, но только без добавления масла.
В ежедневном рационе больного обязательно должны быть мясо и рыба нежирных сортов. Однако употреблять их вместе со шкуркой нельзя. Также каждый день ему необходимо кушать молочные и кисломолочные продукты (содержание жиров в них не должно быть более 2,5%).
Употреблять пищу нужно также по определенным правилам:
- первые 3–4 месяца после операции ее нужно измельчать до пюреобразной консистенции;
- кушать необходимо маленькими порциями не менее 5 раз в день;
- за 30–40 минут до еды нужно ставить инъекцию инсулина (только в том случае, если используется инсулин короткого действия), а во время принятия пищи необходимо осуществлять прием ферментного препарата;
- еда должна быть теплой, горячие и холодные блюда запрещены;
- последний прием пищи должен осуществляться за 2–3 часа до сна.

Диета должна соблюдаться не только в период реабилитации, но и на протяжении всей жизни
Если строго следовать диете и своевременно применять лекарственные средства, назначенные врачом, можно прожить долгую и счастливую жизнь даже после полного удаления поджелудочной. Если же пренебрегать рекомендациям врача, то это может привести к серьезным последствиям и значительно сократить продолжительность жизни.
В организме человека все органы и компоненты объединены в одну гармонично слаженную систему. Если выходит из строя один механизм, в большинстве случае, тело компенсируем это соседними органами. Но когда организм сам не справляется, медицина разрабатывает устройства, аппараты, помогающие пациентам жить дальше, причем порой даже не меняя свой образ жизни, привычки. Трансплантация, внедрение, вживление – все это дает человеку шанс жить полной жизнью, даже если естественные функции организма по тем или иным причинам не работают. Но не любой орган можно заменить, например, жизнь без поджелудочной железы будет существенно отличаться.
Функции органа
Поджелудочная железа – центр пищеварительной системы, отвечающий за следующие процессы:
- расщепление пищи;
- регулировку обмена веществ;
- выработку гормонов;
- слаженную работу организма.
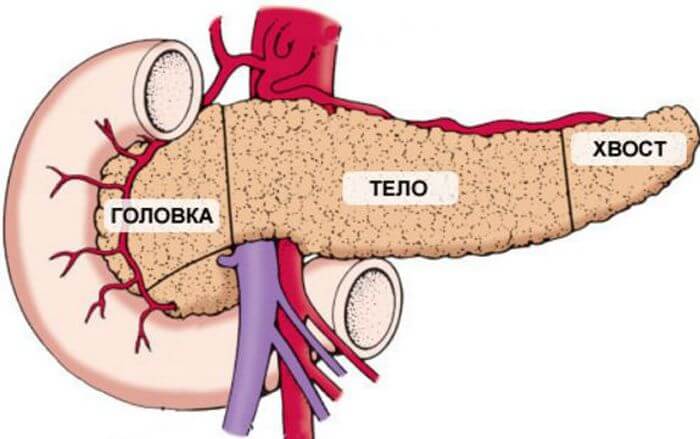
Патологии, поражения и диффузные изменения железы могут значительно ухудшать самочувствие человека, а ее отсутствие вовсе может ограничить во многом. Это небольшой по размерам орган, но очень весомый в плане функционирования организма человека. Состоит он 3 частей:
- голова;
- тело;
- хвост.
Структура железы неоднородная, встречаются островки, протоки, железистая, соединительная ткань. Такое строение объясняется функциями, возложенными на этот орган. Поджелудочная железа играет роль эндокринного и экзокринного плана, вырабатывая огромное количество разных веществ – ферментов.
Эндокринная функция заключается в выработке гормонов, которые продуцируются непосредственно в кровь. Важнейшим из этих гормонов является инсулин, регулирующий уровень глюкозы в крови.
Экзокринная функция заключается в выработке ферментов и панкреатического сока, способствующих обмену питательных веществ, выводу из организма через кишечник разных шлаков, вредных компонентов.
Нарушение одной из функций приводит к сбою в работе организма, на фоне которого развиваются разнообразные заболевания, нарушается гормональный фон, образуется дисбаланс в иммунной системе.
Можно ли жить без поджелудочной железы?
Современная медицина, заботясь о долголетии и качестве жизни человека, разрабатывает все новые устройства, аппараты, поддерживающие жизнеобеспечение, даже в тех случаях, когда отсутствуют важнейшие органы в организме.
Потеря органов может быть в результате:
- хирургического вмешательства;
- травмы;
- перенесенного заболевания.
Жизнь человека без поджелудочной железы возможна, но ее качество уже никогда не будет прежним, потому что необходимо соблюдать следующие аспекты:
- требуется жесткая диета, лечебный стол;
- для предотвращения развития сахарного диабета крайне важна инсулинотерапия, то есть введение инсулина в определенное время, по назначению врача;
- прием ферментов, помогающих процессу пищеварения, выводу шлаков из организма;
- категорически запрещается употреблять алкоголь, курить сигареты, прибегать к наркотическим веществам;
- нужно максимально беречь себя от стрессов, нервов.
Поджелудочная железа не поддается трансплантации, а другие органы не в состоянии взять все её функции на себя. Даже люди, у которых есть их две с отдельными протоками, после удаления основного рабочего органа не могут надеяться на то, что второй будет функционировать нормально.
Сегодня без поджелудочной можно жить, так как существуют аппараты, которые вживляются в тело человеку, автоматически осуществляют её функции. Искусственный орган программирует доктор, но даже с этим устройством необходим постоянный контроль своего рациона, режима дня, важны систематические консультации лечащего поджелудочную железу врача.
На данный момент сделано все возможное, чтобы облегчить жизнь тому, у кого случилась потеря железы. Однако стоит понимать, что бионическая поджелудочная, искусственный орган – недешевое удовольствие. Более приемлемой по стоимости будет медикаментозная терапия, которая негативно сказывается на качестве жизни пациента, подрывает иммунную систему, нагружает организм лекарствами.
Сколько можно прожить без поджелудочной железы – зависит непосредственно от человека, насколько он соблюдает рекомендации, советы врача, придерживается правильного питания, здорового образа жизни, следит за терапией, не подвергается стрессам.
Диета после удаления поджелудочной
Сегодня без этого органа живет достаточно много человек – может ли больной жить с этим полноценно, уже совсем другой вопрос. Это вполне возможно, однако, придется придерживаться строгой диеты и очень внимательно относиться к своему рациону. Каким будет ваш рацион питания, как жить относительно образа жизни, что кушать – подробно объясняет врач, который реабилитирует пациента после сложнейшей операции по удалению поджелудочной железы.
Кроме медикаментозной терапии, доктор прописывает лечебный стол № 5. Главным принципом его является построение системы питания пациента таким образом, чтобы все минералы, питательные вещества и витамины поступали в полном объеме, но с теми продуктами, которые разрешены.
- жареного;
- соленого;
- острого;
- кислого;
- варенья и джема;
- запеченного;
- маринованного;
- продуктов с приправами;
- газированных напитков;
- алкоголя;
- крепкого чая;
- кофе;
- сладостей и халвы;
- сдобной или свежей выпечки;
- некоторых медикаментов;
- продуктов, вызывающих усиленное газообразование.
Основу рациона человека, у которого удалена поджелудочная железа, должны составлять овощные супы, паровое нежирное мясо и изделия из него, каши на воде, некислые ягоды и фрукты, облегченные варианты кисломолочных продуктов.
Прожить без поджелудочной железы возможно, причем жить долго и вполне счастливо, но важно понимать, что образ жизни будет кардинально отличаться от предыдущего, который привел к удалению органа.
Диета при панкреатите
Людям с диагностированным панкреатитом дается шанс избежать удаления поджелудочной железы, соблюдая определенную диету. Воспаление органа может быть спровоцировано плохим питанием, перееданием, неправильным образом жизни, стрессами и нервными ситуациями, однако если от всего этого отказаться с развитием панкреатита, плюс соблюдать диету лечебного стола № 5, то риск новых приступов минимален, а с течением времени болезнь и вовсе отступит. Сегодня живут люди, перенесшие приступы панкреатита, полноценной жизнью, изредка позволяя себе фастфуд, употребление жареной пищи и соусов.
Однако в первое время диета будет очень строгой, разрешается есть:
- пареное;
- вареное;
- сушеное;
- пить отвары;
- настойки.
Рекомендуется употреблять много минеральной щелочной воды, травяных чаев. Особое внимание можно будет уделить народной медицине, которая имеет в своем арсенале множество рецептов и отваров трав, способствующих стимуляции работы поджелудочной железы, снятию отеков и воспалений при приступах панкреатита. Нельзя забывать и о лекарственных препаратах, которые прописывает доктор для поддержания нормального самочувствия, естественного очищения органа. Отказ от «вредной еды» и привычек обеспечит долголетие тем, у кого диагностирован панкреатит либо удалена поджелудочная железа. И очень важно при первых симптомах панкреатита не ждать, а сразу идти на обследование к доктору: https://metod-diagnostiki.ru/zhkt/vidy-procedur/simptomy-zabolevaniy-podzheludochnoy-zhelezy-pecheni/
Удаление поджелудочной железы
Многие годы безуспешно боретесь с ДИАБЕТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить диабет принимая каждый день…
Еще несколько десятилетий назад любой врач, отвечая на вопрос о том, можно ли жить без поджелудочной железы человеку, решительно сказал бы: «Нет!». Но сегодня доказано, что жизнь без этого жизненно важного органа возможна, если не забывать соблюдать строгий режим питания, выполнять все рекомендации врача, принимать специальные препараты и вести здоровый образ жизни.
Показания к операции
Поджелудочная железа считается самой крупной железой в организме человека. Она состоит из тела, головки и хвоста, а ее ткани соединены мелкими и тонкими сосудами. В нашем организме она выполняет множество ключевых функций – регулирует уровень сахара в крови, вырабатывает ферменты и гормоны, расщепляет белки, жиры и углеводы. Однако в результате неправильного питания, травмы брюшной полости, злоупотребления алкоголем и других причин работа этого жизненно важного органа может быть нарушена.
Когда поджелудочная железа выходит из строя, в ее тканях развивается воспаление, которое называют панкреатитом, и многие другие патологические процессы, которые нередко приводят к появлению кисты или злокачественной опухоли. И если панкреатит можно лечить консервативными методами, то 80% онкологических образований на поджелудочной железе можно вылечить только хирургическим путем.
Удаляют ли поджелудочную железу полностью? Да, путем операции, которую называют панкреатэктомией. Так как поджелудочная железа – это очень хрупкий орган, который находится в дальних отделах брюшной полости, панкреатэктомия считается сложной и небезопасной операцией.
Как проводится панкреатэктомия?
Удаление поджелудочной железы осуществляется только путем лапаротомии. Во время панкреатэктомии хирург разрезает брюшную полость, затем удаляет орган или его часть. В среднем операция длится 5–6 часов.
Во время панкреатэктомии может быть проведена резекция и других органов, пораженных опухолью. Например, части желудка и кишечника, лимфатических узлов, селезенки. А наличие камней в желчном пузыре может стать показанием к одновременной резекции и этого органа.
Во время операции может открыться внутреннее кровотечение и возникнуть другие осложнения, поэтому заранее спрогнозировать результат панкреатэктомии очень сложно. Наиболее благоприятный прогноз врачи дают после удаления головки или хвоста поджелудочной железы.
Возможные осложнения и последствия
И полное, и частичное удаление поджелудочной железы – чрезвычайно сложная операция, которая нередко приводит к осложнениям. И речь идет не только об обширном внутреннем кровотечении или головокружении после анестезии, но и о таких серьезных нарушениях в организме, как:
- острый послеоперационный панкреатит;
- недостаточность кровообращения;
- повреждение нервов;
- инфекционные поражения;
- перитонит;
- обострение сахарного диабета;
- печеночная недостаточность.
Согласно статистике, вероятность возникновения осложнений увеличивается под влиянием таких факторов, как:
- несоблюдение правильного питания в дооперационный период;
- наличие у больного вредных привычек, прежде всего табакокурения;
- заболевания сердца;
- избыточный вес;
- преклонный возраст.
Больше всего последствий для человеческого организма имеет полная резекция поджелудочной железы, которая неизбежно приводит к сбою в работе пищеварительной системы, печени, кишечника, желчного пузыря и других органов ЖКТ. В результате операции у человека прекращает вырабатываться инсулин, перестают выделяться ферменты, необходимые для переваривания пищи, нарушается углеродный обмен.
Реабилитация после панкреатэктомии
Пациентам, которым частично или полностью удалили поджелудочную железу, требуется полноценный индивидуальный уход. В первые дни после панкреатэктомии пациентам показан строгий постельный режим – сидеть, вставать и ходить можно только с разрешения врача. Поскольку и живот, и шов после операции сильно болит, человеку назначаются сильные обезболивающие препараты.
Несоблюдение постельного режима после панкреатэктомии может стать причиной внутреннего кровотечения и разрыва швов.
Неотъемлемой частью реабилитации является голодание. Первые 2–3 дня пациенту разрешено пить только негазированную минеральную воду. Суточная норма воды составляет 1–1,5 л, пить ее нужно на протяжении дня.
По истечении трех дней в рацион больного нужно вводить чай, несоленый овощной суп-пюре и белковый омлет на пару. Также разрешается употреблять протертые каши на воде.
Через 7–10 дней после панкреатэктомии меню больного можно расширить такими продуктами, как:
- сливочное масло;
- обезжиренный творог;
- нежирные сорта мяса (крольчатина, курятина, индейка) и рыбы (окунь, треска);
- печеные яблоки не кислых сортов;
- паровые овощные котлеты из кабачка, морковь, цветная капуста, картофель;
- отвар шиповника, компоты, кисели без сахара;
- сухари из пшеничного хлеба.
Диета после панкреатектомии
После выписки пациенту, которому удалили поджелудочную железу или ее части, назначается специальная диета – стол №5. Данная диета предусматривает строгий режим питания, ключевыми пунктами которого является:
- полный отказ от соленой, жареной, острой и жирной пищи;
- дробное питание небольшими порциями (не реже 5–6 раз в день);
- включение в меню полезных продуктов;
- обильное питье (1,5–2 л воды в сутки);
- полный отказ от алкоголя.
В список запрещенных продуктов входят:
- сладости, сдобные изделия, хлеб;
- специи и приправы;
- некоторые овощи и фрукты (редька, лук, капуста, шпинат, кислые яблоки, чеснок);
- консервы, колбаса;
- фаст-фуд и полуфабрикаты;
- жирные сорта мяса и рыбы;
- кофе и газированные напитки;
- копчености и соленья.
Медикаментозная поддержка после операции
Людям, которым оперативным путем убрали поджелудочную железу, жизненно необходима комплексная ферментная и инсулиновая терапия. Главная задача ферментной терапии – помочь организму в выработке ферментов для переваривания пищи. С этой целью назначают препараты, которые содержат в своем составе панкреатин. Например, Микразим, Вестал, Креон. Данные препараты улучшают пищеварение, устраняют тошноту и неприятные ощущения в желудке и практически не имеют побочных эффектов.
Сколько живут без поджелудочной железы?
Даже в том случае, если панкреатэктомия прошла успешно и без осложнений, многие люди спрашивают, сколько можно прожить без поджелудочной железы. Однозначного ответа на данный вопрос не существует. Согласно статистике, продолжительность жизни после полного удаления поджелудочной железы составляет приблизительно 5 лет. Однако известны случаи, когда без этого жизненно важного органа люди счастливо живут еще несколько десятилетий.
Чтобы продлить жизнь после панкреатэктомии, необходимо не только принимать ферментные препараты и употреблять правильные продукты, но и регулярно проходить комплексное медицинское обследование.
Безусловно, удаление любого органа, а особенно поджелудочной железы, – это огромный стресс для человека. Но жизнь после удаления поджелудочной железы не заканчивается!
Рак головки поджелудочной железы: прогноз, причины, признаки стадий
Рак поджелудочной железы относится к наиболее коварным заболеваниям человеческого организма. На долю этого недуга приходится около 3-4% всей онкологии. Более 40 лет медицинское сообщество всего мира пристально изучает рак поджелудочной железы.
Но существенного прогресса, к сожалению, в этом плане не наблюдается, так как затрудняется ранняя диагностика болезни. Обнаруживается заболевание, когда его стадия уже не оставляет практически шансов пациенту на благоприятный исход.
Основные располагающие факторы, способствующие развитию рака:
- Принадлежность к мужскому полу.
- Возраст после 45 лет.
- Сахарный диабет.
- В анамнезе – резекция желудка.
- Вредные привычки.
- Желчнокаменная болезнь.
- Употребление жирной пищи.

В подобных случаях от первых небольших до клинически ярких проявлений может пройти несколько недель и даже месяцев.
В Америке смертность от аденокарценомы занимает 4 «почетное» место среди общей онкологической смертности, на ранней стадии, при своевременном обнаружении, рак все еще лечится, но не на последней.
Молекулярный механизм развития аденокарценомы
Неопластический процесс в большей мере выражается в мутации гена KRAS 2, особенно в 12-ом кодоне. Эти нарушения диагностируются при пункционной биопсии методом ПЦР.
Кроме того при выявлении рака поджелудочной железы в 60% случаях отмечается повышение экспрессии гена р53, но это не единственные признаки рака поджелудочной железы.
Удельный вес пораженной головки в структуре онкопатологии поджелудочной железы составляет 60-65%. Остальные 35-40% — неопластический процесс в хвосте и теле.
Аденокарценома занимает более 90% случаев рака поджелудочной железы, но причины рака поджелудочной железы так и остаются не до конца изучены.
Особенности строения опухолей поджелудочной железы

Агрессивное распространение метастазов прогрессирует, несмотря на назначенные цитостатики. Этому состоянию сопутствуют нарушение пищеварения и иммунодепрессия. Если стадия последняя, то можно прожить очень недолго с таким онкологическим образованием.
Опухоли могут иметь сходную клиническую картину, но происходить из разных анатомических образований:
- фатерова соска и ампулы;
- ацинусов головки поджелудочной железы;
- слизистой оболочки ДПК;
- эпителия протоков;
- эпителия общего протока.
Все эти опухоли объединяются в одну группу именуемую рак головки поджелудочной железы или периампулярный рак, последняя стадия которого не оставляет шансов пациентам.
Особенности анатомического строения поджелудочной железы объясняют возникновение патологических проявлений при ее поражении. Размеры поджелудочной железы колеблются от 14 до 22 см. Близкое нахождение головки железы к общему желчному протоку и луковице дуоденальной кишки проявляются сбоями в работе ЖКТ.
Основные клинические симптомы
Если опухоль локализуется в области головки, у больного можно диагностировать следующие проявления:
- Дискомфорт.
- Боль в правом подреберье и околопупочной области. Характер болей может быть самым различным, то же самое касается длительности. Боль усиливается после приема алкоголя или приема жареной пищи, в положении лежа.
- У 80% больных наблюдается желтуха без лихорадки, которая сопровождается синдромом Курвуазье, то есть при отсутствии желчной колики пальпируется увеличенный желчный пузырь.
- Наличие в крови желчных кислот вызывает кожный зуд, проявляющийся в преджелтушный период.
- Неопластические симптомы: нарушения сна; прогрессирующая потеря веса; быстрая усталость; отвращение к мясной, жаренной и жирной пище.
Диагностика
Своевременно выявить рак поджелудочной железы не так уж и просто. Информативность КТ, УЗИ и МРТ составляет примерно 85%, поэтому ранняя стадия так редко выявляется.
При помощи КТ можно определить наличие опухолей от3-4 см, но частое прохождение этого исследования не рекомендуется из-за сильной дозы рентгеновского облучения.
Ретроградная эндоскопическая холангиопанкреатография применяется в диагностических сложных ситуациях. Определяют признаки рака поджелудочной железы закупорка или стеноз протока самой железы либо общего желчного протока. В половине случаев у больных можно заметить изменения в обоих протоках.
В связи с явными отличиями в тактике лечения и дальнейшем прогнозированием аденокарциномы, опухолей и лимфомы островковых клеток, в этот период необходима правильная доскональная гистологическая верификация (подтверждение) диагноза. Контролируемая КТ или УЗИ позволяет получить материал для исследований гистологического уровня.
Однако точный диагноз нельзя поставить даже во время лапаротомии. Наблюдаемые в головке очаги уплотнения невозможно определить методом пальпации как при раке, так и при хроническом панкреатите.
Плотная воспалительная ткань, имеющая признаки отека и образовавшаяся вследствие хронического панкреатита, зачастую окружает злокачественную опухоль. Поэтому данные биопсии поверхностных слоев новообразования не всегда имеют смысл.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рациональная терапия
Больных всегда интересует вопрос: сколько они могут прожить после операции. Радикальное хирургическое вмешательство – это сегодня единственный метод, который в первоначальной стадии рака может навсегда избавить пациента от этого недуга. Оправданность операции составляет 10-15% всех случаев, если стадия не развилась. В легкой стадии диета при раке поджелудочной железы может оказывать определенную помощь.

Более 5-ти лет живут 15-20% больных, перенесших подобную операцию. Хотя, если метастазы распространятся в лимфоузлы и топографически близкие органы, то вероятность рецидива очень высока. Здесь уже речь идет о раке поджелудочной железы 4 степени, эта стадия не дает сколько бы ни было времени.
Прогноз
При раке поджелудочной железы прогноз неблагоприятный. В среднем неоперабельные больные с 4-ой степенью проживают около 6 месяцев. Им показана паллиативная терапия. При развитии желтухи следует проводить чрезпеченочное либо эндоскопическое дренирование.
Если состояние пациента позволяет, ему накладывают анастомоз, который нужен для выполнения функции дренажа, однако 4-я стадия не оставляет шансов пациенту.
Нельзя терпеть боль и самостоятельно диагностировать болезни. Только при своевременном обращении к специалисту возможен благоприятный для жизни исход.
Источник статьи: http://mr-gergebil.ru/skolko-let-zhivut-posle-udalenija-podzheludochnoj-zhelezy/
Как долго живут люди после удаления поджелудочной железы
Порой, человек не совсем понимает одного из смыслов счастья – счастье быть здоровым. Не бережет заложенное природой здоровье, пренебрежительно относится к нему, его сигналам.
А когда осознает катастрофичность ситуации, бывает, уже совсем мало времени на принятие решения, и жизнь уже рисуется в мрачных красках. Иногда выходом является только операция: плановая или срочная. В этой статье разберем удаление поджелудочной железы последствия и жизнь после.
Как выгляди и какие функции у поджелудочной железы?
Поджелудочная железа — орган, который встроен в пищеварительную цепочку человеческого организма, выполняет в ней определенный важные функции. Железа имеет вытянутую форму, состоит из трех частей (головка, тело и хвост), располагается сзади желудка, соединена протоками с двенадцатиперстной кишкой.
Через эти протоки в кишку поступает панкреатический сок, необходимый для переваривания пищи, расщепления ее составляющих (белки, жиры, углеводы) и дальнейшего усвоения организмом. Еще поджелудочная нужна для синтеза гормонов, участвующих в работе разных систем организма.
Все слышали медицинский термин «инсулин», необходимы для поддержания уровня сахара в крови. Так вот, поджелудочная железа является кузницей этого гормона. И не только его (глюкагон, соматостатин, панкреатический полипептид).
Нарушения в работе этого органа провоцирует такую серьезную болезнь, как сахарный диабет, а также несут людям проблемы с перевариванием пищи. Воспаление поджелудочной железы ведет к ряду заболеваний, которые лечатся медикаментозно, например, панкреатит.
Хирургическое вмешательство
Однако не всегда удается с помощью лекарственной терапии восстановить все функции органа. Врач может рекомендовать операцию на поджелудочной железе, причем, иногда экстренно, для спасения жизни пациента. Услышав такой «приговор» больной задается вопросом: можно ли жить без поджелудочной железы? Каковы последствия? Эти вопросы будоражат его сознание, не дают успокоиться, адекватно взглянуть на ситуацию. Как жить? – роятся в голове мысли и не дают покоя.
Операция по удалению поджелудочной железы (панкреэктомия) назначается обычно при раке. Если не удается сохранить весь орган человека, вследствие, его полного поражения, врач настаивает – удалить поджелудочную железу! Могут быть вырезаны и близлежащие органы (Селезенка, верхняя часть желудка, желчный пузырь).
Делается операция под общим наркозом. Перед ее проведением больной сдает анализы, в том числе на онкомаркеры, ферменты, проходит УЗИ, КТ, с помощью лапароскопа врач оценивает степень поражения органов, может быть назначен также курс химиотерапии. Во многих случаях врачи-хирурги удаляют лишь больные части железы. Это в медицинской терминологии получило название — резекция поджелудочной железы.
Показания к частичному удалению органа следующие:
- Частичное отмирание тканей (например, при панкреонекрозе).
- Травмы.
- Опухоли.
- Кровотечения
- Кисты, свищи.
- Обострился хронический панкреатит (терапия не помогает).
Операция на поджелудочной железе чаще проводятся по удалению ее головки или хвоста. Считается сложным видом, т. к. железа «спрятана» глубоко в брюшине и доступ к ней затруднен, плюс близость других органов (возможное их заражение), несут тоже свои сложности в работе хирурга.
Риски
Есть, конечно, определенные риски и опасности для пациента, такие так: открывающиеся кровотечения, занесение инфекций в организм, возможные проблемы с анестезией, случайно поврежденные соседние органы.В зависимости от тяжести состояния поступившего больного на операционный стол, его возраста, степени ожирения, состояния сердечно-сосудистой системы и других факторов, будет зависеть, как быстро пациент начнет восстанавливаться.
Реабилитация
Процесс реабилитации долгий, сопровождающийся ноющими болями, тяжело, порой, заживающей раной на месте шва. Больной переводится на строгую диету. Но постепенно идет на поправку. Человек, перенесший операцию, конечно, не может полностью восстановить полноценное здоровье.
Последствия операции на поджелудочной железе непременно проявятся. Теряется вес, нарушается пищеварение, назначаются больному пожизненно инъекции инсулина, препараты ферментной терапии, т. к. организм не вырабатывает уже ни инсулин, ни ферменты, приобретается диабет.
Жизнь без железы
Может ли человек ощущать себя в относительной гармонии с миром после столь серьезной операции?
Без поджелудочной железы прожить можно, и даже очень долго. Люди живут, работают, создают семьи, рожают детей. Главное, научиться новым правилам и приемам, мочь принять ситуацию такой уже, как есть.
Это раньше считалось, что жизнь без поджелудочной железы не жизнь, а мучения, ведущие к смерти. А сегодня, как таковой критичной, ситуации нет. Медицина шагнула далеко вперед, колоссальные наработки, опыт накоплен в международной практике и нашей медицине.
Поможет в восстановлении и специальная диета после удаления поджелудочной железы. Сначала очень строгая (сразу после операции: голодовка, одно питье). В первую неделю можно человеку употреблять кашки на воде (гречневую, рисовую), омлет из белков яиц, супы из перетертых овощей, очень капуста полезна, хлеб сухой, нежирный творог.
Пища не должна быть жирная, как можно меньше углеводов, сбалансированные белки, постепенно вводится мясо нежирное и рыба. Питание дробное, исключает сахар и уменьшает в разы соль.
Без железы как без одного из органов пищеварения возможно жить. Пациент потихоньку с помощью родных будет приходить в норму, свыкаясь с некими новыми для себя обстоятельствами, требованиями, понимая необходимость в отказе от пагубных привычек. Что делать? Жизнь одна и жизнь дороже!
Источник статьи: http://clinica-opora.ru/%D1%82%D0%B5%D1%80%D0%B0%D0%BF%D0%B8%D1%8F/%D0%BA%D0%B0%D0%BA%D0%BE%D0%B2%D1%8B-%D0%BF%D0%BE%D1%81%D0%BB%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%B8%D1%8F-%D0%B8-%D0%B6%D0%B8%D0%B7%D0%BD%D1%8C-%D0%BF%D0%BE%D1%81%D0%BB%D0%B5-%D1%83%D0%B4%D0%B0%D0%BB/