Лечим диабет
Как взаимосвязаны панкреатит и диабет
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Панкреатит и сахарный диабет — это болезни, от которых страдает поджелудочная железа.
Хронический панкреатит – это воспаленный процесс в этом органе, который длиться продолжительное время, поражает его клетки и приводит к изменениям в его тканях. Если он длиться долго, то заболевание становится хроническим и приводит к замещению здоровых тканей органа на жировые ткани или соединительные.
Это вызывает внешнесекреторную недостаточность, которая проявляется в том, что вырабатывается мало пищеварительных ферментов. Одновременно развивается и внутрисекреторная дисфункция, во время которой появляется толерантность клеток организма к глюкозе, которая позже вызывает сахарную болезнь.
Но такая последовательность развития заболеваний не является обязательной. Иногда люди при диабете 2 типа начинают болеть панкреатитом. А люди с хроническим заболеванием поджелудочной не обязательно должны стать диабетиками.
Как развивается сахарная болезнь при панкреатите
Сначала заболевание проявляется болевым синдромом, затем начинается пищеварительная дисфункция, после этого развивается сахарная болезнь.
Первый этап может длиться несколько лет, сопровождаясь болями разной силы.
На втором этапе у больного появляется изжога, вздутие. Он теряет аппетит, его беспокоят частые диареи. Эти состояния являются следствием инсулиновых выбросов раздраженных бета-клеток.
На третьем этапе, когда клетки этого органа уже частично разрушены болезнью, поднимается уровень сахара в крови выше нормы после приема пищи. Это состояние в 30% случаев заканчивается сахарной болезнью 2 типа.
Изменения в поджелудочной железе при сахарной болезни
При диабете 2 типа в этом органе происходят пагубные необратимые изменения. Заболевание приводит к дистрофическому поражению островков Лангерганса. При этом эндокринные клетки уменьшаются, и часть их гибнет.
Дальше начинается один из вариантов патологических изменений в поджелудочной. В первом случае развивается панкреатит, во втором – орган вовсе перестает выполнять свои функции. Он перестает работать потому, что место погибших клеток занимает соединительная ткань. Разрастаясь, она сдавливает здоровые клетки, и они тоже погибают. Так сахарная болезнь приводит к полному разрушению поджелудочной железы.
Как лечить панкреатит и диабет
Больному при диабете 2 типа и панкреатите назначаются препараты и ферментативные, и гормональные.
Одновременно с приемом лекарств больной должен соблюдать диету. Исключив из рациона еду, вредную для поджелудочной, и принимая лекарства, назначенные врачом, при диабете можно успешно лечить воспаление этого органа.
Особенности диеты
- соусы и острые специи;
- майонез;
- жирные бульоны;
- колбасы, копчености;
- яблоки и капусту, а также другие продукты, в которых много клетчатки.
При диабете 2 типа углеводы нужно подсчитывать и ограничивать их употребление. Сахар надо исключить из меню полностью.
- овощи по 300 г в сутки;
- фрукты в небольшом количестве;
- жиры до 60 г;
- белковые продукты до 200 г в день.
При непереносимости сахара организм должен быть обеспечен всеми необходимыми витаминами, чтобы не развивались осложнения связанные с этой болезнью. Пищу принимают 4-5 раз в день, обязательно соблюдая распорядок дня. Это делается для того, чтобы желудочный сок выделялся в определенное время перед едой.
Рацион человека должен быть сбалансированным и содержать много овощных блюд приготовленных в пароварке или духовке. При диабете можно овощные супы, рагу, печеный лук, а картофель и каши нужно ограничивать. Жареное при этих заболеваниях кушать запрещено.
Лекарства при хроническом панкреатите
Можно ли помочь поджелудочной с помощью медикаментов? Да! Кроме диеты врачи при сахарном диабете 2 типа и хроническом панкреатите назначают таблетки, содержащие ферменты, которые поджелудочная железа не может вырабатывать в нужном количестве из-за этих заболеваний. Чаше всего они выписывают панкреатин и фестал.
Эти препараты отличаются количеством активных веществ. В фестале их больше, но он имеет много противопоказаний и может вызывать запоры, тошноту и аллергические реакции. Панкреатин переносится легче и редко вызывает аллергию. Врач в каждом конкретном случае подберет препарат и его дозировку, чтобы нормализовать работу поджелудочной железы.
Соблюдение рекомендаций врача и правильное питание поможет этому органу восстановить свои функции. Постепенно состояние больного улучшиться. Диета при сахарном диабете и панкреатите одновременно с приемом лекарств помогает человеку избежать осложнений этих тяжелых заболеваний.
Видео
Почему худеют при сахарном диабете, что делать при снижении веса?
- Почему худеют при сахарном диабете?
- В чем опасность резкого снижения веса?
- Основные рекомендации по восстановлению веса
- Диета для теряющих вес диабетиков
Похудение при диабете является тревожным признаком. В связи с этим необходимо разобраться в причинах этой проблемы. Именно ответ на вопрос о том, почему худеют при сахарном диабете, позволит улучшить общее состояние пациента. Важно понимать еще и в чем заключается опасность состояния, а также какой должна быть диета.
Почему худеют при сахарном диабете?

При диабете 2 типа факторы снижения веса можно условно подразделять на мужские и женские. В первом случае речь идет о:
- заболеваниях органов кроветворения;
- деструкции тканевых покровов;
- нервных заболеваниях.
Ответом на вопрос о том, почему при сахарном диабете худеют женщины, могут оказаться следующие проблемные состояния: нервная анорексия, гормональный дисбаланс, проблемы в работе пищеварительной системы. Некоторые сопутствующие заболевания тоже оказывают влияние на то, что происходит снижение веса. Так, люди худеют при онкологии, панкреатите, гипотонии. Следует понимать, что оставлять без внимания подобные изменения в работе организма нежелательно. Диабетику потребуется полноценная диагностика и лечение.
В чем опасность резкого снижения веса?
Резкое и внезапное похудение у диабетиков может спровоцировать развитие ряда серьезных патологий и отклонений в работе организма. Прежде всего, отмечается дестабилизация обмена веществ. Кроме того, человеческий организм начинает получать энергию сначала из мышечных структур, а впоследствии из запасов жира.
Помимо этого, снижение веса при сахарном диабете 2 типа приводит к ухудшению состояния пищеварительной системы. Вследствие стремительной потери веса около 50% пациентов могут жаловаться на расстройства в работе желудка, потому что происходит дестабилизация его моторики. Кроме того, резкое похудение может спровоцировать сбой в работе поджелудочной железы и желчного пузыря. Вследствие этого панкреатит и гастрит можно считать закономерными заболеваниями, которые возникают на фоне снижения массы тела.

По причине нарушения водного и солевого баланса формируются патологические отклонения в работе печени и почек. Специалисты обращают внимание на то, что:
- необратимыми последствиями могут быть печеночная недостаточность, гепатит (последний формируется крайне редко);
- если же говорить о почках, то наиболее критичным похудение является при наличии в почках конкрементов или же склонности к их появлению;
- снижение артериального давления может быть еще одним последствием похудения.
Потеря веса при диабете вполне может провоцировать усугубление памяти и концентрации внимания. У диабетика усугубляется или развивается кариес, проявляется ломкость волос и ногтевых структур, образуется отечность нижних конечностей.
Сахарный диабет проявляется в нарушенном обмене глюкозы в организме, а при 2 типе многие пациенты страдают ожирением, поэтому питание больного играет большую роль в лечении этого заболевания.
Особенно важно соблюдать диету при легком течении диабета, поскольку она является практически основным методом лечения.
Принцип диеты при сахарном диабете:
- Принимать пищу в течение дня необходимо 5-6 раз небольшими порциями (каждые 2-3 часа).
- Соотношение белков, углеводов и жиров должно быть сбалансированным.
- Объем получаемых с пищей калорий должен быть равен энергозатратам больного.
- Пациент должен получать правильное питание: определенные овощи и фрукты, крупы, диетическое мясо и рыба, натуральные соки без добавления сахара, молочные продукты, супы.
В каждом индивидуальном случае врач назначает больному сахарным диабетом специальную диету, которой необходимо придерживаться для поддержания организма в норме. Лечебное питание способно поддерживать уровень сахара в крови в допустимых границах и положительно сказывается на общем состоянии диабетика.
Полезные свойства сухофруктов давно известны. Но при высушивании плодов концентрация сахара увеличивается в разы, а некоторые витамины разрушаются. В этой статье рассмотрим влияние таких продуктов на уровень глюкозы в крови и разберемся можно ли есть курагу при сахарном диабете.
Сухофруктами заменяют сладости, их используют в качестве источника витаминов зимой, как лекарственное средство. Это ценный продукт в рационе любого человека. Особенно полезна курага. Она не только обладает замечательным вкусом, но имеет ярко выраженное лечебное действие. Как быть людям, которые страдают диабетом и вынуждены придерживаться жестких ограничений в питании?
О возможности употребления диабетиками в пищу кураги во врачебной среде ведутся споры. С одной стороны, сухофрукт содержит до 85% натуральных сахаров, с другой — его гликемический индекс довольно низкий. То есть в больших количествах она может нанести вред больному, но при дозированном употреблении (100 г в сутки) сухофрукт все-таки можно и нужно употреблять. Его витаминный и минеральный состав весьма богат:
| Калорийность (ккал) | 230 |
| Белки (г) | 5,3 |
| Жиры (г) | 0,35 |
| Углеводы (г) | 51,5 |
| Вода (г) | 21,0 |
| Пищевые волокна (г) | 19,0 |
| Бета-каротин (мкг) | 3458 |
| Витамин А (мкг) | 584 |
| Витамин В2 (мг) | 0,21 |
| Витамин Е (мг) | 5,6 |
| Витамин РР (мг) | 4,0 |
| Калий (мг) | 1719 |
| Кальций (мг) | 161 |
| Фосфор (мг) | 148 |
| Магний (мг) | 106 |
| Гликемический индекс | 30 |
Кроме того, вещества, содержащиеся в сухофрукте, положительно влияют на работу поджелудочной железы. А та в свою очередь обеспечивает полную и своевременную регуляцию сахара в крови.
Как выбрать
Качественная курага довольно твердая, при постукивании об стол должна издавать ясный четкий звук. Если плод мягкий, значит в него в процессе обработки был добавлен диоксид серы, сульфиты, гидрогенизированные жиры. Их добавляют для придания продукту товарного вида и увеличения срока хранения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
О применении сульфитов говорит яркий цвет. Такие сухофрукты лучше не есть, несмотря на их заманчивую «внешность». Соединения серы могут спровоцировать развитие серьезных заболеваний: астмы, других патологий дыхательной системы, проблем с желудком и пр. Гидрогенизированные жиры откладываются на сосудах в виде холестериновых бляшек.
Лечебные свойства
Курага не теряет полезные свойства исходного продукта, а некоторые даже приумножает. Ее используют как лекарственное средство — например, рекомендуют при малокровии. В 100 г кураги содержится такое же количество железа, как в двух порциях телячьей печени или 40 мг железосодержащих фармпрепаратов.
Она полезна при заболеваниях сердца, благодаря содержанию калия. Он обеспечивает нормальную работу сердечной мышцы, помогает регулировать давление. При болезнях сердца врачи рекомендуют больным употреблять именно курагу, а не свежие абрикосы, так как концентрация магния и калия в сушеном продукте намного выше.
Кроме того, содержащийся в ней пектин помогает связывать и выводить радиоактивные элементы, попадающие в наш организм из окружающей среды.
Употребление кураги рекомендуют при ослабленной функции зрительных органов, в качестве общеукрепляющего средства. Она хорошо влияет на кожу, волосы, помогает устранению закупорки сосудов, смягчает твердые опухоли.
Привлекательный внешний вид не свидетельствует о высоком качестве продукта, порою даже наоборот. Как уже упоминалось, абрикосы при сушке обрабатывают различными жирами и красителями, которые придают ей блестящий оттенок, и, как правило, опасны для здоровья.
Противопоказания
Курага может вызывать аллергические реакции и принести вместо ожидаемого здоровья вред организму. Детям нужно давать с осторожностью. При острых состояниях желудочно-кишечного тракта (панкреатит, язвенные болезни и так далее) запрещено употребление сухофрукта. При гестационном диабете злоупотребление также нежелательно, может спровоцировать повышение уровня гликемии. Это очень опасно для формирующегося плода.
Лицам с избыточной массой тела нужно с осторожностью употреблять курагу. Для низкоуглеводного питания она не очень подходит. Лучше изредка съесть свежий абрикос — в высушенном велика концентрация сахара.
Не стоит употреблять натощак, особенно людям с чувствительным желудком. Не рекомендуется запивать большим количеством воды — продукт вызывает усиление работы кишечника.
Лучше употреблять, добавляя в другие блюда. Это способствует более полноценному ее усвоению и не вызывает раздражающего действия на желудочно-кишечный тракт.
Полезные рецепты
Чистку организма можно провести при помощи «компота» из кураги. З00 г ягод залить тремя литрами воды. Держать на тихом огне около часа. На фоне полного голодания пить полученный настой каждые час-полтора. Это помогает не только хорошо очистить организм, но и избавиться от неприятных ощущений, которые дает голодание.
Запустить работу кишечника поможет следующий рецепт:
- курага, изюм (по 100 г);
- инжир (200 г);
- чернослив (400 г);
- экстракт шиповника (100 г) или его семена (200 г);
- мед (200 г);
- трава сенны (50 г).
Шиповник и сухофрукты измельчить в кашицеобразную массу. Мед слегка нагреть и довести до жидкого состояния, смешать с остальными ингредиентами. Измельченную траву сенны добавить в смесь, размешать. Принимать вечером и утром по столовой ложке.
Заключение
Курага имеет много полезных свойств, но есть ее нужно с осторожностью. Это относится в первую очередь к диабетикам и пациентам с проблемами пищеварительного тракта. Но и здоровым людям не следует злоупотреблять продуктом, есть его более 100 г в сутки.
Диета является хорошим подспорьем для поддержания нормального самочувствия у людей с эндокринными нарушениями. При лёгкой форме этого заболевания она даже может стать единственным лечебным методом. От того, насколько продуман и сбалансирован рацион при недостатке инсулина, зависит то, как будет себя ощущать пациент. Преддиабет и не тяжёлые стадии «сахарной болезни» отлично корректируются низкоуглеводным питанием. Сложные формы недуга нуждаются в медикаментозном лечении в дополнение к строжайшей диете.
Многие продукты обладают сахароснижающим действием. Они отлично сказываются на здоровье. А некоторые блюда пациентам очень вредны. Давайте узнаем, можно ли есть мандарины при сахарном диабете 2 типа и как они влияют на организм больного?
Состав продукта
Главное в диетическом питании людей с плохим метаболизмом – ограничение в рационе легкоусвояемых углеводов, то есть сахарозы и глюкозы. Но при этом организм должен получать достаточно питательных веществ для восполнения своих затрат на функционирование. Общая энергетическая ценность пищи для диабетика должна быть чуть ниже, чем для здорового человека с теми же индивидуальными характеристиками (возраст, вес, физическая нагрузка).
Мандарины являются как раз тем продуктом, который не влияет на уровень гликемии и к тому же обладает невысокой калорийностью, богатым и разнообразным составом:
| Энергетическая ценность | 37 ккал |
| Белки | 0,85 г |
| Жиры | 0,21 г |
| Углеводы | 7,6 г |
| Вода | 88,5 г |
| Пищевые волокна | 1,95 г |
| Витамин С | 38 мг |
| Гликемический индекс | 40-45 |
Несмотря на присутствие сахара в составе, цитрусовые в небольших количествах не только не повредят диабетикам, но и принесут им неоценимую пользу. Употребление этих сочных солнечных плодов будет стимулировать синтез гормона инсулина. А высокое содержание клетчатки не даст натуральным сахарам быстро усваиваться организмом, поэтому скачков глюкозы в крови не случится.
Хотя мандарин считается новогодним фруктом, его нужно кушать также и весной, когда многие, особенно дети, страдают повышенной утомляемостью. Организм в это время особенно нуждается в ценных веществах и элементах.
В конце зимы в цитрусовых сохраняется больше витамина С, чем в картофеле и яблоках.
Кроме того, в этих плодах содержится много органических кислот, улучшающих микрофлору пищеварительных путей и способствующих избавлению от дисбактериоза.
Кожура и мякоть этого дара природы имеют в своем составе синефрин. Это вещество, которое ускоряет метаболизм, помогает уменьшить отложения жировой ткани. Мандариновый сок в большой концентрации содержит фитонциды, обладающие ярко выраженным противомикробным действием.
При помощи цитрусовых можно здорово укрепить иммунитет. Для этого следует хотя бы раз в день готовить такой салат: одну морковь натереть на тёрке. Стебли сельдерея в количестве 4 штук нарезать дольками. Очистить мандарины. Все смешать, заправить оливковым маслом, солью. Это блюдо поспособствует улучшению обмена веществ, укреплению иммунной защиты организма, свежести кожи.
Мандарины в низкоуглеводных диетах
Несмотря на низкую калорийность, эти фрукты могут обеспечить больного большинством витаминов и микроэлементов, необходимых для поддержания здоровья пациента. Поэтому они идеально подходят для включения в состав при низкоуглеводном питании, рекомендованном эндокринологами. Ведь углеводы – это тот же самый сахар. И не важно, в каком виде он представлен, как белый сладкий порошок или хлеб, тарелка макарон и прочее.
В процессе метаболических превращений молекулы углеводов трансформируются в глюкозу и вызывают гипергликемию. У здорового человека состав крови вскоре приходит в норму, а у больного диабетом сохраняется высокая концентрация сахара, которая вызывает многие патологические изменения в организме, начиная своё разрушительное действие с сосудов, по которым течёт густая вязкая кровь.
При гестационном диабете также нужно следить за питанием, ограничивая в рационе количество углеводов. Чрезмерная концентрация сахара опасна для плода. Риск формирования этого заболевания увеличивается у женщин забеременевших после 35 лет.
Полезные рецепты
При употреблении цитрусовых в пищу, необходимо помнить, что корочки плодов обладают целебным действием. Они могут пригодиться не только для лечения диабета, но и многих осложнений, сопутствующих заболеванию.
Из яркой кожуры этих фруктов получается довольно неплохой напиток (чай). Он не только обладает отличными вкусовыми качествами, но и полезен для здоровья. А всё потому, что даже в сухих корочках содержатся эфирные масла. Эти летучие вещества действуют сродни ингаляции, заставляя больного откашляться и имеют противобактериальный эффект. Кожуру сушат, перемалывают до состояния порошка, смешивают с заваркой. На 200 г чёрного чая достаточно одной ложки (столовой) сырья. Вот какие рецепты из мандаринов мы можем предложить для лечения разных заболеваний:
Сахарный диабет
Измельчить корки от трёх предварительно тщательно вымытых и ошпаренных кипятком мандаринов. Залить их литром воды и подержать на слабом огне десять минут. Процеживать не надо. Когда остынет, перелить в банку вместе с кожурой и поставить в холодильник. Принимать по половине чашки (стакана) с утра и незадолго до сна. 1 – 2 порций выпитого отвара достаточно, чтобы сахар в крови упал до того же уровня, который поддерживается у здоровых людей.
Катаракта
Чтобы улучшить зрение и прояснить восприятие окружающего мира глазами, можно воспользоваться средством, применяемым в польской народной медицине. Необходимо выдавить сок из корочек мандарина и закапать его в глаза. Может беспокоить небольшое жжение, которое проходит очень быстро, примерно через полминуты.
Кашель
Готовить мандариновые корки как варенье (500 г кожуры и 250 г сахара в небольшом количестве воды). Держать на тихом огне, пока не получатся цукаты. Затем разложить их на блюдце и посыпать сахарным песком (250 г). Давать ребёнку по 3-4 штуки в день. Хватает недели, чтобы его лёгкие пришли в норму.
Настой, приготовленный из сухих корок мандарина, применяют как отхаркивающее средство при бронхитах. Взять 2 ст. л. сырья на 250 мл кипящей жидкости. Настоять несколько часов в тёплом месте или в термосе. Принимать по 100 мл за 30 минут перед основными приёмами пищи. Можно использовать для улучшения аппетита и протекания пищеварительных процессов.
При тех же заболеваниях готовят напиток из сухой мандариновой кожуры. Следует взять такое же количество сырья, но уже на 300 мл воды. Варить 5 минут, настаивать 2 часа. Принимать в тех же количествах и по той же схеме, что и настой.
Из свежих очисток мандарина можно приготовить алкогольную вытяжку. 50 г сырья на 250 мл спирта настаивают 10 дней. Пить по 20 капель с водой так же, как и в предыдущих случаях.
Сердечно-сосудистая система
Для очищения кровотока, лечения постинсультных состояний необходимо собрать следующий состав (в г):
- лабазник (цветки) – 50;
- мандарины (кожура) – 50;
- малина (листья) – 50;
- мята – 40;
- кипрей – 40;
- калина (корни, кора) – 30;
- фиалка (трава) – 30;
- черника (листья) – 20;
- лаванда – 20;
- бадан (корни) – 20;
- полынь – 10;
- брусника (листья) – 10;
- герань луговая (трава) – 10.
На пол-литра кипящей жидкости взять 2 ст. л. смеси, настаивать всю ночь, хорошо укутав ёмкость с лекарством. Принимать 4 раза в день по полчашки два-три месяца с небольшими перерывами.
В качестве выводов
Несомненно, мандарины – это очень полезный продукт. Но необходимо помнить, что их поверхность часто обрабатывают различными химическими веществами, способными нанести здоровью человека непоправимый вред. Поэтому для приготовления цукатов и различных лекарственных средств из кожуры, её необходимо тщательно очищать. Предпочтительнее использовать мандарины, привезённые с Кавказа, так как они не покрываются воском и прочими неполезными составами.
Яблоки присутствуют на прилавках магазинов круглый год. Доступность, питательные и лечебные свойства плодов делают их незаменимыми в рационе любого человека, в том числе тех, кто страдает диабетом и различными другими тяжелыми заболеваниями.
Состав продукта
К сожалению, продается очень много импортных яблок, — красивых, крупных и блестящих. Такими они остаются месяцами, потому что для продления срока хранения их обрабатывают химическими веществами. Например, используют консервант дифенил, побочный продукт переработки нефти. Доказано, что он обладает канцерогенным действием, наносит урон нервной, сосудистой системе человека, а также сердцу, почкам и печени. Если такой фрукт погрузить в горячую воду, на ее поверхности останется маслянистая пленка. Использование дифенила у нас запрещено, а вот в европейских странах нет. Поэтому фрукты нужно каждый раз мыть щеткой с мылом.
В магазинных плодах кожуру лучше срезать, чтобы вредные вещества не попали в организм. Но если яблоки с садового участка и вы уверены в их экологической чистоте, лучше их съедать неочищенными. В кожуре много пектина, который помогает выводить из организма ненужный холестерин, таким образом защищая сердечно-сосудистую систему от атеросклероза, являющегося причиной инсультов и инфарктов.
Польза или вред
При сахарной болезни второго типа сладкие плоды вызывают повышение глюкозы в крови, поэтому к употреблению яблок больным диабетом следует подходить с осторожностью. Но исключать продукт из своего рациона врачи не рекомендуют ввиду необычайной полезности для организма.
| Калорийность | 46 ккал |
| Белки | 0,43 г |
| Жиры | 0,41 г |
| Углеводы | 9,7 г |
| Вода | 86,2 г |
| Пищевые волокна | 1,76 г |
| Витамин С | 10 мг |
| Медь | 0,12 мг |
| Кобальт | 1 мкг |
| Калий | 276 мг |
| Гликемический индекс | 30 |
У яблок низкий гликемический индекс. Чтобы избежать нежелательных последствий в виде скачков сахара, необходимо выбирать фрукты кислых сортов и строго ограничивать количество их употребления. В них содержится больше органических кислот (яблочная, лимонная, винная, арабиновая, хлорогеновая), полезных для организма. Кроме того, они стимулируют пищеварительные процессы, — помогают переваривать жирную тяжелую пищу. Но излишняя кислотность продукта может спровоцировать развитие гастрита, поэтому такие яблоки не рекомендуется есть людям, у которых диагностирован панкреатит, колит или язвенная болезнь.
Количество натуральных сахаров (фруктозы, глюкозы) примерно одинаково и в сладких, и в кислых плодах. Различие вкуса диктуется разницей в содержании кислот — в разных сортах этот показатель различается почти в 30 раз.
Думать, что цвет плодов как-то влияет на калорийность и состав — это заблуждение. Если яблоки произрастали в северных регионах, где солнечных лучей меньше, естественно, что и окрас их будет зеленоватый. В жарких солнечных областях, напротив, плоды имеют насыщенный цвет.
Поэтому диабетикам при введении яблок в свой рацион основное внимание нужно уделять количеству съеденного продукта и содержанию в нем кислот, если имеются к тому противопоказания.
При диабете будут особо полезны яблоки печеные. Наилучший вариант для диабетиков, особенно если есть проблемы с органами ЖКТ. Сохраняет все свойства исходного продукта. Отличная замена сладостям.
Моченые. Имеют повышенное содержание аскорбиновой кислоты. Укрепляют организм в сезон простуд. Используются для профилактики от остеопороза.
В виде компота. Полезны при воспалительных процессах в желудке.
Сушеные. Не больше пятидесяти граммов в день, так как это продукт повышенной сладости. Из них хорошо готовить компоты без сахара.
Диабетикам нельзя употреблять фрукты в виде соков, а также варенья или компоты с сахаром. Если хочется полакомиться джемом, повидлом, при готовке можно использовать подсластитель, например, стевию.
При низкоуглеводном питании
Низкоуглеводная система питания подразумевает полное исключение из рациона продуктов, содержащих «быстрые» углеводы. Это различные сладости, сдоба, хлебобулочные изделия, алкогольные напитки и многое другое. Кроме того пища, состоящая из «медленных» (сложных) углеводов также сводится к минимуму. Основное место занимают белковые продукты, овощи, зелень, а также фрукты и ягоды. Однако, не забывайте проверять влияние новых продуктов на уровень глюкозы в крови.
Яблоки — отличный выбор для тех людей, которым предписано придерживаться НУП. Как правило, это диабетики, больные, страдающие ожирением и некоторыми другими заболеваниями. Продукт обладает низкой энергетической ценностью и не будет обременять рацион лишними калориями. Даже в небольших количествах польза яблок для организма ощутима: у них богатый минерально-витаминный состав, много клетчатки.
Низкоуглеводная диета рекомендована больным диабетом.
Углеводы из всех пищевых элементов наиболее отрицательно влияют на концентрацию сахара в крови.
Они состоят из молекул глюкозы, расположенных последовательно друг за другом. Одни цепочки длиннее, другие короче. Соответственно, и углеводы бывают медленными и быстрыми. Вкус тем слаще, чем короче цепочка.
При гестационном диабете
Диабетом беременных называется гипергликемическое состояние, развивающееся на фоне гормональных изменений в организме женщины. В большинстве случаев заболевание протекает в легкой форме. На самочувствие женщины он никак не влияет, но отражается на состоянии плода. Важной составляющей лечения является диета.
От яблок в период беременности отказываться не рекомендуется.
Необходимо лишь ограничить их употребление до 1-2 в день, контролируя при этом уровень сахара.
Заключение
Яблоки, несомненно, полезный продукт. Их можно и нужно есть больным диабетом. Но вводить в рацион фрукты нужно правильно, соблюдая все необходимые ограничения и противопоказания.
Целебная сила этого растения давно известна в народной медицине. С его помощью лечатся различные заболевания. Он главный помощник в борьбе с простудами, паразитами, чистит не только сосуды, но и организм в целом. Мало кто знает, что при помощи этого растения можно контролировать уровень гликемии при сахарном диабете.
Состав продукта
Чеснок применяется во всем мире. Его любят за пряный, острый вкус, а также за лекарственные свойства. Такую популярность растение заслужило не зря: у него уникальный витаминный и минеральный состав. Это делает его незаменимым продуктом питания, в том числе и для диабетиков.
| Калорийность, ккал/100 г | 150 |
| Белки, г | 6,6 |
| Жиры, г | 0,6 |
| Углеводы, г | 30 |
| Пищевые волокна, г | 1,6 |
| Витамин С, мг | 10,5 |
| Витамин В6, мг | 0,65 |
| Витамин РР, мг | 2,9 |
| Фосфор, мг | 98 |
| Кальций, мг | 179 |
| Калий, мг | 259 |
| Марганец, мг | 0,82 |
| Кобальт, мкг | 10 |
| Медь, мг | 0,14 |
| Вода | 70 г |
| Гликемический индекс | 30 |
Чеснок часто используют как сахароснижающее средство, в том числе и при гестационном диабете.
С его помощью больные достигают устойчивого уровня гликемии в пределах нормы, благодаря соединениям, повышающим концентрацию инсулина.
В чесноке присутствуют такие вещества, как аллаксин и ванадий, они помогают установить нормальную функциональность щитовидной железы. Кроме того, растение помогает нейтрализовать очаги воспаления в организме, нормализовать вес, оздоровить кишечную микрофлору.
Ученые доказали, что чеснок способен уничтожить более сотни различных видов патогенных микроорганизмов: в том числе сальмонеллу и стафилококк. В народной медицине он всегда применялся в качестве природного антибиотика. Такие свойства растению придает содержание фитонцидов.
Ученые обнаружили в нем вещество под названием аджоен, которое уменьшает густоту крови и не дает склеиваться тромбоцитам, тем самым предупреждая развитие инсульта. Пряность снижает кровяное давление, что обеспечивается присутствием в нем аллицина — это вещество обладает способностью расширять кровеносные сосуды.
В чесноке содержится большое количество серосодержащих соединений. За счет этого растение оказывает онкопротекторное воздействие на организм, предупреждая появление поврежденных раком клеток и даже останавливая их рост. В его составе обнаружена аминокислота цистеин, из которой в результате биохимических реакций образуется сероводород. Так вот, ученые доказали, что это соединение значительно повышает сексуальный потенциал.
Ежедневное добавление пряности в пищу стимулирует деятельность кишечника, благодаря эфиромаслам, присутствующим в нем. Они усиливают выработку желудочного сока, тем самым облегчая переваривание пищи и ее усвоение.
Однако необходимо помнить, что все хорошо в меру. Чрезмерное употребление может негативно повлиять на нежную слизистую желудка и пищеварительных путей, что будет сопровождаться дискомфортом и болью в ЖКТ.
Противопоказания
При постоянном добавлении чеснока в блюда уровень сахара можно снизить на четверть, но такой метод лечения годится лишь для тех, кому позволяет здоровье. Прием противопоказан при:
- заболеваниях почек;
- панкреатите;
- аритмии;
- патологиях ЖКТ (гастрит, язва);
- желчнокаменной болезни.
Во всех этих случаях лучше отказаться от употребления чеснока в сыром виде или ограничить его употребление до одного зубчика в день. Это тоже даст свои результаты в виде снижения сахара.
Для лечения диабета фармакологическая промышленность выпускает препарат «Алликор», изготовленный на основе экстракта чеснока.
Лечебные свойства
Чеснок при сахарном диабете 2 типа повышает иммунитет, усиливает сопротивляемость организма простудным заболеваниям. Это особенно актуально с наступлением холодов, ведь пациентам с подобным диагнозом крайне нежелательно болеть, любая простуда может значительно осложнить течение основного заболевания.
Иммунная система, «утомленная» высоким содержанием сахара в крови, перестает бороться с вирусами и другими инфекциями. У детей-диабетиков простудные заболевания протекают тяжелее, чем у взрослых. Могут быть осложнения в виде судорог, обезвоживания, присутствует высокий риск развития гипергликемии и кетоацидоза.
Из-за постоянных скачков глюкозы сосуды изнашиваются и теряют свою эластичность. Кроме того, повышенное АД, которое часто встречается у диабетиков, также ухудшает их состояние. Чеснок не только улучшает состав крови на предмет лишнего холестерина и стабилизирует давление, но и расслабляет мышечные волокна сосудов, снимая в них напряжение.
Народные рецепты
Фитотерапевты предлагают съедать ежедневно по три зубчика чеснока. Учитывая, что его и так добавляют во многие блюда, выполнить рекомендацию народных лекарей несложно. Применяются и специальные лекарственные средства, изготовленные на основе этого растения.
Для снижения сахара нужно съедать ежедневно 50-60 грамм очищенных зубчиков чеснока (около 20 штук). Измельчить их, нарезав мелкими кубиками, и принимать в пищу понемногу. Делать так на протяжении трех месяцев.
Десять капель чистого сока чеснока добавлять на чашку молока и выпивать перед едой за полчаса.
Одну чесночную очищенную головку настаивать целую ночь в чашке простокваши. Разделить на несколько порций и за день выпить.
Смешать красное вино (0,8 л) и чеснок (100 г). Настаивать две недели. Пить по ложке столовой до еды.
Для очистки и укрепления кровеносных сосудов, а также всего организма, рекомендуется применять следующий народный рецепт. Необходимо взять лимон, петрушку и чеснок, смешать, перекрутить на мясорубке и залить водой в небольшом количестве. Еще лучше все измельчить блендером — получится отличный витаминный смузи. Принимать до еды утром и вечером. Через три дня необходимо убрать чеснок из состава напитка, готовить и пить его дальше по той же схеме. И так чередовать прием двух разных по составу смузи на протяжении девяти дней. Через полмесяца лечение повторить.
При низкоуглеводном питании для лечения ожирения хорошо готовить чесночную воду или настаивать растение на красном вине. Чеснок ускоряет процессы метаболизма в организме, помогая сжиганию жиров. При изготовлении напитка в него можно добавить лимон, который тоже способствует потере веса.
Итак, чеснок (3 зубчика) и лимон (4 ломтика) залить чашкой теплой воды. Добавить пару капель оливкового (или любого растительного) масла.
Заключение
Чеснок очень полезен для людей, больных диабетом. Употребляя его в пищу можно не только поддерживать уровень гликемии в норме, но и укрепить организм против различных заболеваний. Растение полезно для сосудов, которые в первую очередь страдают при сахарном диабете, и при других осложнениях этого заболевания.
Томаты относятся к тем продуктам, которые не опасны для диабетиков, так как не приводят к гипергликемии. Для них даже не нужно пересчитывать хлебные единицы. Главное достоинство овощей – богатый и разнообразный биохимический состав. А благотворное действие, которое оказывают эти красные сочные плоды на организм, делают помидоры незаменимым продуктом в меню людей с эндокринными нарушениями, в частности сахарным диабетом.
Состав
Любые проблемы с обменом веществ требуют от пациентов соблюдения строгих ограничений в питании. Помидоры – идеальный продукт для этой категории населения. Они низкокалорийные, не повышают глюкозу, предупреждают развитие многих заболеваний, а кроме того чрезвычайно полезные, питательные и вкусные. Томаты разрешены даже при гестационном диабете.
| Калорийность | 24 ккал |
| Гликемический индекс | 30 |
| Белки | 1, 2 г |
| Жиры | 0,21 г |
| Углеводы | 3,9 г |
| Вода | 91,5 г |
| Пищевые волокна | 1,5 г |
| Витамин С | 25,5 мг |
| Бета-каротин | 802 мкг |
| Хром | 5,1 мкг |
| Калий | 292 мг |
| Медь | 0,12 мг |
| Кобальт | 6,2 мкг |
| Молибден | 7,2 мкг |
Помидоры при сахарном диабете 2 типа не только помогают сохранить показатели глюкозы на отметке нормы, но и приносят пользу при других заболеваниях, часто сопутствующих этой патологии. Например, эти плоды можно кушать для профилактики сердечно-сосудистых проблем. Калий, содержащийся в овощах, снижает АД, нейтрализует аритмию. Томаты богаты бета-каротином, который в организме трансформируется в витамин А. Он улучшает работу иммунной системы, зрение, состояние кожи и волос, укрепляет кости.
В составе плодов этой сельскохозяйственной культуры есть тирамин. В результате биохимических реакций, происходящих в организме, он превращается в серотонин, так называемый гормон счастья. Это вещество помогает справляться с депрессией, наполняет внутренней энергией.
Помидоры снижают нагрузку на желудок и кишечник, способствуют лёгкому усвоению пищи.
В них много пектина, клетчатки, которые тоже улучшают работу органов ЖКТ.
- свежими;
- маринованными;
- солеными;
- жареными;
- варёными;
- тушёными.
Встречаются и менее традиционные виды приготовления. К примеру, смузи. Делается так: снять с плодов (800 г) кожицу, измельчить в блендере вместе с двумя зубчиками чеснока, базиликом. Добавить столовую ложку масла, соль, соус табаско, сок половины лимона. Взбивать в течение нескольких минут. Такой напиток поможет держать организм всегда в форме, так как он ускоряет процессы метаболизма, насыщает энергией, витаминами и способствует сжиганию жиров. Идеально подходит для меню при низкоуглеводном питании.
Томатная паста
Не только свежие помидоры вкусны, полезны и популярны. Любима в народе и томатная паста. На ней делается пережарка для борща, красные соусы для мяса или лапши, а также для заготовок лечо, тёмной фасоли и так далее. В ней содержится много ликопина: в тридцать раз больше, чем в том же количестве сырых помидоров. Этот антиоксидант обладает онкопротекторной активностью, препятствует развитию воспалительных процессов в сосудах. Всего две столовые ложки пасты в день предотвратят появление атеросклероза.
Всё дело в том, что при варке жидкость из помидоров испаряется. Соответственно количество ликопина в том же объёме продукта растёт. Поэтому томатная паста защищает организм намного эффективнее, чем свежие плоды. Однако очень важно её правильно выбрать.
Цвет качественного помидора должен быть оранжево-багряный (высший сорт) или бордовый с коричневым оттенков. Если он ярко-красный, значит, в продукт добавили красители и он опасен для аллергиков и диабетиков. Томатная паста не должна сильно пахнуть помидорами. В противном случае это свидетельствует о присутствии в продукте ароматизаторов. Такой товар лучше не покупать.
Антиоксидант ликопин придаёт томатам яркую окраску. Поэтому желтые сорта помидоров менее полезны, чем красные.
Кетчуп
Большой популярностью среди населения пользуется кетчуп. Он бывает разных вкусов – от очень острого до сладкого, с добавлением интересных приправ, к примеру, прованских трав. Это идеальный, а потому самый популярный в мире, соус для макаронных изделий, шашлыка, риса.
Кетчуп готовят из спелых томатов. Но в магазинах покупать его людям, страдающим диабетом, не стоит. На предприятиях массового производства в продукт добавляют много сахара, крахмала и прочих вредных компонентов. Такой кетчуп опасен для пациентов с заболеваниями обмена веществ, людей с ожирением, аллергиков, маленьких детей и некоторых других категорий населения.
Можно попытаться приготовить домашний вариант вкусного соуса. Он получится безопасным и полезным. Кетчуп, сделанный самостоятельно из хороших, качественных овощей, можно будет смело добавлять к гарнирам всех членов семьи. Кроме того, состав блюда каждая хозяйка сможет изменить по своему усмотрению и предпочтениям. Необходимо подготовить такие продукты:
- свежие томаты – 1 кг;
- перец сладкий болгарский – 3 шт.;
- красный чили или немного паприки – 1 шт. (для острого варианта кетчупа);
- зубчики чеснока – 5 шт.;
- соль – 1 ч. л.;
- сахар – 70 г.
Очистить помидоры от кожицы, сложить их в блендер. Туда же опустить перец двух видов и все вместе измельчить в однородную кашицу. Переложить эту массу в кастрюлю, добавить соль, сахар, проварить на тихом огне 40 минут. Незадолго до окончания готовки бросить в соус измельчённый чеснок. Разлить в стерилизованные банки и закатать.
Противопоказания
Томаты имеют очень мало противопоказаний. В первую очередь, они приносят вред людям, склонным к аллергии. Нежелательно есть помидоры больным, страдающим гиперацидным гастритом, язвенными патологиями ЖКТ, желчнокаменной болезнью. Свежие плоды и томатный сок усиливают выделение желудочных ферментов и сократительную деятельность кишечника.
Важно: не покупайте помидоры с трещинами, разрывами кожицы.
Сочная сладкая мякоть плодов является благодатной почвой для того, чтобы в ней прижились и стали размножаться различные патогенные микроорганизмы, в том числе и бактерии рода сальмонелла. Они вызывают острые кишечные расстройства, поэтому томаты необходимо перед употреблением обдавать кипятком.
Лечебные свойства
Помидоры и томатный сок используют в качестве лекарственных средств для профилактики и лечения органов ЖКТ и сердечно-сосудистых заболеваний, например, гипертонии, атонии кишечника и других.
Косметические маски из этих овощей полезны при сухой и вялой коже лица. Плоды также применяются при язвах и гнойных ранах благодаря их бактерицидным свойствам. Томатидин, получаемый из листьев растения, используют для лечения грибковых заболеваний кожных покровов. Вот ещё несколько полезных рецептов:
- При варикозном расширении вен нарезать кружочками зеленые помидоры. Прикладывать к узлам. Как только начинается жжение, снимать дольки и промывать пораженное место чистой водой.
- Эффективное средство от трещин на пятках готовится так. Истолочь отварную картофелину, добавить в неё сок свежих томатов. Полученную кашицу наложить в виде компресса к трещинам на всю ночь.
- При пародонтозе поможет следующее лечение. Измельчить хрен с помидорами в блендере или мясорубке, и из полученной массы делать аппликации на дёсны.
- При помощи этих овощей можно убрать старые мозоли. Перед сном подержать ноги в горячей воде с содой, вытереть их насухо. Спелый плод разделить на две половины, открытым срезом приложить к мозоли. Сверху завязать чистой тканью и целлофаном. Утром компресс снять и соскоблить ножницами ороговевшую кожу.
В качестве выводов
Помидоры – отличный продукт для больных диабетом. Но это утверждение касается только тех даров природы, которые выросли в естественных условиях в соответствующий им сезон. Овощи, произраставшие в теплицах с синтетическими удобрениями, не приносят никакой пользы организму.
В нашей стране одним из самых популярных продуктов наравне с картофелем является морковь. Она входит в ежедневное меню россиян, добавляется во многие блюда. В древности корнеплод использовали как лекарственное средство. И сегодня этот овощ включается во многие оздоровительные диеты, в том числе для больных диабетом.
Состав
Несмотря на то, что морковь довольно сладкая, её употребление в разумных количествах рекомендовано людям с эндокринными заболеваниями. Сто грамм корнеплода включает:
| Калорийность | 32 ккал |
| Углеводы | 6,9 |
| Белки | 1,3 |
| Жиры | 0,1 |
| Гликемический индекс | 35 |
| Хлебные единицы | 0,7 |
Калорийность моркови зависит от того, каким способом она приготовлена.
Кулинарная обработка может как увеличивать, так и уменьшать показатели (в ккал):
- варёная – 25;
- печёная – 28;
- тушёная – 29;
- жареная – 75;
- по-корейски – 85.
Полезные вещества (на 100 г и в % от суточного рациона):
- А – 183,3 мкг, 20,4%;
- бета-каротин – 1,1 мг, 22%;
- В1 – 0,1 мг, 6,7%;
- В2 – 0,02 мг, 1,1%;
- В5 – 0,3 мг, 6%;
- В6 – 0,1 мг, 5%;
- В9 – 9 мкг, 2,3%;
- С – 5 мг, 5,6%;
- Е – 0,6 мг, 4%;
- Н – 0,06 мкг, 0,1%;
- РР – 1,2 мг, 6,1%;
- К – 13,2 мкг, 11%.
Кроме того, в составе высокое содержание кобальта (20% от нормы), молибдена (28,6%), бора (10%), марганца (10%), калия (9,4%), магния (9%), меди (8%), железа (7,8%), фосфора (7,5%), хрома (6%), натрия (5%) и некоторых других микроэлементов.
Этот продукт необходимо включать в своё меню как здоровым людям, так и тем, у кого есть разные проблемы со здоровьем. Ведь всего 100 – 200 г этого овоща закрывают ежедневную потребность нашего организма в вышеперечисленных витаминах и элементах. А тем, кто страдает от болезней печени, следует кушать морковь больше и чаще или хотя бы пить её сок, так как ценные вещества у многих пациентов плохо усваиваются.
Варка моркови – самый полезный способ приготовления этого продукта. При ней антиоксидантные характеристики растут, так как на 50% повышается содержание антоцианов.
Количество полифенолов увеличивается в 4 раза.
Влияние на глюкозу в крови
Морковь при сахарном диабете 2 типа не причиняет вред организму. Напротив, она приносит пользу. Особые вещества в растительных волокнах овощей ограничивают воздействие пищеварительных ферментов на углеводы, поступающие вместе с едой. Так организм получает защиту от резких скачков глюкозы в крови и усиленной выработки гормона инсулина, стимулирующего синтез жиров. Пищевые волокна, в том числе и в моркови, снижают уровень липопротеинов малой плотности, то есть вредного холестерина. Продукт будет полезен и при гестационном диабете. Регулярное включение его в состав блюд поможет перекрыть дефицит витаминов, свойственный беременным женщинам.
Как правильно выбирать
Наибольшее количество витаминов содержится в овощах среднего размера, весом примерно около 150 грамм.
Чем больше корнеплод, тем меньше в нём полезных веществ.
Чтобы купить сочную морковь, необходимо слегка поскрести её ногтем. Если сразу же выступит на поверхность сок, значит, продукт качественный. В некоторых местах овощи моют для улучшения их товарных характеристик. Но такой продукт быстро теряет свою свежесть и питательную ценность. Если его к тому же мыли с использованием ПАВов, то он приобретает токсичные и аллергенные свойства.
Противопоказания
Свежая натёртая морковь и сок, приготовленный из неё, нельзя употреблять при энтеритах, язвенных патологиях ЖКТ. Крайне нежелательно включать корнеплод в рацион во время обострения проблем с кишечником, проявляющихся диареей.
Лечебные свойства
Медицине давно известна польза моркови при заболеваниях почек. Витамин А, содержащийся в ней в избытке, благотворно влияет на состояние эпителия внутренних органов. А бета-каротин делает крепкими и устойчивыми к нагрузкам кости. Поэтому солнечный корнеплод нужно обязательно включать в питание детей. В целом этот дар природы оказывает следующее влияние на организм:
- способствует активации внутриклеточных окислительно-восстановительных процессов;
- регулирует углеводный обмен;
- улучшает эмоциональный фон;
- рекомендуется в качестве легкого слабительного.
Ещё морковь можно использовать для профилактики рака.
Частое включение этого продукта в пищу или применение его в качестве лекарственного препарата предотвращает развитие онкологии. Наиболее эффективно он защищает от рака легких.
Часто пережёвывая во рту кусочек сырой моркови, можно избежать появления кариеса. Фитонциды, содержащиеся в этой сельскохозяйственной культуре, резко уменьшают количество микробов во рту, а значит, снижают риск заболевания.
Полезные рецепты
Каждый знает, что из овощей можно приготовить вкусные и питательные блюда. Но мало кому известно, что корнеплоды издавна используют в народной медицине для оздоровления организма. Вот несколько интересных рецептов:
- Чтобы избавиться от кожного зуда при сахарном диабете морковь нужно мелко натереть, на ночь приложить полученную кашицу к зудящим местам и оставить до утра, обернувшись чистой старой простыней. После трёх процедур зуд как рукой снимет.
- Снижает давление и нормализует состав крови смесь соков моркови и черной редьки (1:1). Нужно слить их в тёмную бутылку, закатать её в тесто, несколько часов потомить на тихом огне в духовке или печи. Принимать по 10-15 капель через тридцать минут после окончания трапезы до пяти раз в день.
- При низкоуглеводном питании для борьбы с тучностью и ожирением рекомендуется ужинать консервированной кукурузой и корнеплодами. Кукуруза восстанавливает обмен веществ, а морковь помогает ей усваиваться и повышает содержание в организме витаминов. Если несколько раз в неделю съедать вместо ужина 200-250 грамм такого салата, заправленного неочищенным растительным маслом, то за полгода можно сбросить около семи килограмм.
- Напиток из морковного сока с молоком – это идеальный завтрак для каждого. Следует взять по половине чашки обоих ингредиентов и сахарозаменитель по вкусу. Всё хорошенько взбить в блендере или миксером. Охладить.
- Самый простой способ лечения анемии – ежедневно утром натощак съедать 100 г свежего оранжевого овоща, заправленного растительным жиром или сметаной.
- В старину были хорошо известно ранозаживляющее действие моркови. Чтобы приготовить лечебное средство, нужно корнеплод натереть на тёрке, перемешать с сахаром и прикладывать к ранке. Этот рецепт используют в том числе и для заживления послеоперационных швов. С измельчённой морковной кашицей или соком делают повязки при:
- обморожениях кожи;
- солнечных ожогах;
- гнойных ранах;
- язвах.
Вещества, содержащиеся в этом продукте, очищают повреждённые места на коже от гноя, уменьшают воспалительные процессы и болевые ощущения в поражённой зоне, ускоряют регенерацию тканей.
Заключение
Употребляя морковь в пищу, можно насытить организм нужными и полезными веществами, необходимыми для поддержания хорошего самочувствия у диабетика. Этот овощ часто является незаменимым помощником при лечении «сахарной болезни» и тех осложнений, которые она за собой влечёт. Только правильный выбор продуктов в меню и регулярные проверки уровня сахара с глюкометром помогут стабилизировать показатели крови и в целом повысить качество жизни человека с эндокринными нарушениями.
У этого растения неоднозначные взаимоотношения с диабетическим меню. Многие эндокринологи включают его в список разрешенных продуктов при повышенном сахаре, опираясь на гликемический индекс. Данный показатель действительно невелик – от 25 до 35 – в зависимости от вида продукта. Чтобы получить 1 хлебную единицу, нужно съесть 3 столовые ложки отварной фасоли (около 50 граммов). Кроме того, эти бобы содержат большое количество легкоусвояемого белка, много калия и фосфора. Однако если обратиться к углеводному содержанию и калорийности свежего растения, сразу возникает вопрос: действительно ли фасоль стоит включать в меню при гликемии?
Доктор Берштейн, автор книги «Решение для диабетиков», предлагает своим пациентам придерживаться низкоуглеводной диеты, поскольку именно упомянутые вещества, неважно, быстрые или медленные, вызывают повышение уровня сахара в крови. И в этом случае фасоль попадает под запрет. Фактически рассматриваемый продукт на 47% состоит из углеводов, а его пищевая ценность составляет почти 300 килокалорий на 100 граммов. По этим двум параметрам фасоль в несколько раз опережает даже отварной картофель. Однако не стоит совсем отказываться от этих бобовых.
ВАЖНО: растение может занять достойное место в рационе диабетика, только использовать нужно не созревшие бобы, а стручки, их еще иногда называют створками. Конечно, употреблять в пищу стручки, оставшиеся после очистки уже созревшего растения, не получится: жесткие и невкусные. Их используют в народной медицине для приготовления отваров и настоев, о чем речь пойдет далее. А вот специальные спаржевые сорта можно есть.
Такой продукт становится пригодным для употребления, когда зерна еще не превратились в настоящие плоды. Стручки очень нежные и приятные на вкус. По виду они напоминают спаржу, за что сорт растения и носит свое название.
Сравнение состава плодов и створок
| бобы (%) | стручки (%) | |
| вода | 14 | 90 |
| белок | 21 | 2,5 |
| жир | 2 | 0,3 |
| крахмал | 43,8 | 1 |
| углеводы | 47 | 3 |
| пищевые волокна | 12,4 | 3,4 |
| калорийность (кКал) | 298 | 23 |
По химическому составу спаржевая фасоль близка к таким низкоуглеводным овощам, как огурцы, редис, кабачки. По большей части она состоит из воды, почти не содержит жира, малокалорийна. Кроме того, продукт богат витаминами, а также микро- и макроэлементами. Употребление в пищу 100 граммов приводит к скачку сахара не более, чем на 0,84 ммоль/л.
Нутриентный состав спаржевой фасоли
| мг % | |
| натрий | 2 |
| калий | 260 |
| кальций | 65 |
| магний | 26 |
| фосфор | 44 |
| железо | 1,1 |
| каротин | 0,4 |
| тиамин | 0,1 |
| рибофлавин | 0,2 |
| ниацин | 0,5 |
| аскорбиновая кислота | 20 |
Всего 100 граммов стручков содержат 10% суточной нормы калия. Этот макроэлемент необходим при диабете, чтобы избежать осложнений со стороны сердечно-сосудистой системы, а также для поддержания артериального давления в норме. Кроме того, калий нужен для профилактики диабетической нефропатии – очень распространенного осложнения, являющегося следствием повышенного сахара. Другой важный минерал, находящийся в створках фасоли, – это магний (6,5% дневной потребности). Заявленное вещество также необходимо при диабете для эффективной работы сердечной мышцы. Кроме того, магний задействован в регуляции углеводного обмена. Нормальный уровень микроэлемента в крови усиливает восприимчивость клеток к инсулину. Дефицит же, наоборот, провоцирует развитие инсулинорезистентности.
В стручках бобовых много витамина С – почти четверть количества, ежедневно требуемого организму. Аскорбиновая кислота – мощный антиоксидант, который стимулирует иммунитет, помогает бороться с простудными заболеваниями. Кроме того, при повышенном сахаре вещество особенно необходимо, так как его количество напрямую связано с уровнем гликированного гемоглобина. Чем ниже обозначенный показатель, тем выше концентрация витамина С в крови. Следовательно, риск развития осложнений диабета сокращается. Также присутствие аскорбиновой кислоты улучшает всасывание железа. По некоторым данным, анемия диагностируется у каждого четвертого больного с повышенным содержанием сахара.
Створки фасоли являются ценным источником витаминов группы В, особенно рибофлавина и фолиевой кислоты. Первый необходим для улучшения функции глаз, повышения остроты зрения и снижения риска развития катаракты. Он поддерживает выработку энергии, активизирует метаболизм белков, жиров и углеводов, способствует насыщению клеток крови кислородом. Также B2 показан в комплексной терапии длительно незаживающих ран и язв. Что же касается фолиевой кислоты – витамина В9, – ее дефицит чреват развитием депрессии, бессонницы, быстрой мышечной и умственной усталости.
Противопоказания
Как и любые другие продукты, фасоль разрешена к употреблению не всегда. Впрочем, прямых противопоказаний совсем немного:
- гипогликемия. Если у больного диабетом часто фиксируется падение глюкозы, рассматриваемое растение стоит ограничить или даже исключить из рациона;
- аллергия. Бобовые относятся к числу продуктов питания, чаще всего вызывающих гиперсенсибилизацию. Признаками могут служить чихание, слезотечение, покалывание в горле, ощущение начинающейся простуды, сыпь на коже или зуд. Если эти симптомы возникли после употребления фасоли, от нее необходимо отказаться. Следует помнить, что способов лечения пищевой аллергии не существует, единственный выход – исключить из рациона продукт, вызывающий реакцию;
- заболевания желудочно-кишечного тракта. Даже молодые стручки способны вызвать неприятные ощущения и повышенное газообразование из-за большого количества клетчатки.
Другие виды
Сортов этой разновидности бобовых существует множество. Растение различается не только по цвету и вкусовым качествам, но и по пищевой ценности, а также количеству углеводов. Меньше всего их в красной фасоли – 21,9%, которая к тому же и наименее калорийная, – 123 Ккал в 100 граммах. Больше всего углеводов в розовой фасоли – 27,9%. Она же и самая калорийная.
Различается продукт и по витаминному составу.
Содержание витаминов группы B в разных видах фасоли (отварной):
Как видим, розовая фасоль является лидером по содержанию фолиевой кислоты, о которой уже шла речь ранее. Также в ней присутствует почти пятая часть суточной нормы витамина В1 –катализатора углеводного обмена. Тиамин оказывает положительное воздействие на нервную систему, отвечает за защиту мембраны клеток, на которые токсическим образом влияют продукты окисления. По уровню витаминов В1 и В9 к розовой фасоли близка черная, при этом она менее калорийна и содержит меньше углеводов – 23,7%.
Стоит отдельно отметить, что все указанные параметры относятся к отварным бобам. Употребление сырого продукта, вне зависимости от цвета и сорта, запрещено при диабете: содержание углеводов и калорий в них в три раза выше. Кроме того, многие диетологи утверждают, что есть фасоль без термической обработки вообще небезопасно. Ее нужно обязательно отварить в течение как минимум 10 минут. Либо перед приготовлением следует несколько часов вымочить продукт в холодной воде, которую затем слить. Это позволит избавиться от токсичных веществ, имеющихся в сырых бобах.
Народные рецепты
Содержащиеся в стручках флавоноиды обладают высокой антиоксидантной активностью. Поэтому, наряду с листьями черники, фасолевые створки являются безусловными лидерами по частоте встречаемости в традиционных рецептурных справочниках России, Белоруссии и Украины, когда речь идет о лечении диабета. Все рецепты делятся на монокомпонентные и комбинированные. Первые включают только стручки, вторые в качестве дополнения предлагают использовать другие растения. Чаще всего из лекарственных трав готовят отвары и настои. Чтобы запастись сырьем, необходимо дождаться полного созревания бобов. Створки вылущивают и высушивают, желательно делать это на открытом воздухе в теплый, солнечный, немного ветреный день. Если погода неподходящая, можно использовать специальную сушилку для овощей или просто оставить сырье в сухом помещении на несколько дней, предварительно накрыв чистым полотенцем. По некоторым данным, употребление чаев створок фасоли позволяет поддерживать сахар на оптимальном уровне.
Монокомпонентные
- Высушенные стручки смолоть, столовую ложку порошка с горкой залить стаканом кипятка. Оставить на ночь в герметичной посуде, например, в термосе. Пить по полстакана за тридцать минут до еды.
- 30 г створок залить 0,5 литра охлажденной воды. Настаивать 8 часов. Процедить, пить по 3 столовые ложки перед едой.
- 300 г сырья отварить в литре воды. Пить по стакану перед приемом пищи.
Комбинированные
- 60 граммов смеси из измельченных стручков и листьев черники залить 0,5 литра воды, вскипятить. После того, как отвар остынет, процедить. Принимать перед каждым приемом пищи по полстакана.
- К предыдущему сбору добавить 30 г овсяной соломы и 15 г семян льна, взять две столовые ложки травяной смеси, залить 400 мл воды, прокипятить в течение двадцати минут, настоять, процедить. Принимать по 75 мл до еды трижды в день.
- Овсяную солому и семена льна можно заменить на высушенный корень одуванчика и крапивные листья. Также взять три ложки смеси, залить кипятком, отварить, процедить. Принимать в том же количестве, что и в предыдущем рецепте.
ВАЖНО: любое лечение народными средствами является длительным. Для достижения заметного результата отвары и настои нужно пить не менее двух-трех месяцев.
Отзывы о лечении гипергликемии створками фасоли
Ирина Сергеевна, 56 лет, Волгоград. Я диабетик со стажем, болею с 2009. Соблюдаю все рекомендации эндокринолога, стараюсь поддерживать сахар в норме. Для меня это 7-8 ммоль/л утром натощак. Два месяца назад стала заваривать створки. Пью, как рекомендуется, перед завтраком, обедом и ужином ровно за 30 минут до еды, даже ставлю будильник, чтобы не пропустить время. Не знаю, связано ли это именно со створками, но вот уже две недели, как тощаковый сахар у меня 5,2–5,5. Собираюсь пропить отвар еще месяц, посмотрим, какой будет результат.
Владимир Александрович, 71 год, Калининград. Створки фасоли мне купила жена. Пью каждый день, но результата не вижу. Чувствую только тяжесть в желудке. Сахар как был, так никуда и не делся. Без инсулина все равно не обойтись. Зачем тратить время на заваривание всяких бесполезных травок?
Марина, 48 лет, Москва. Диагноз диабет мне поставили в 2015. Долгое время не могла подобрать диету: сахар скакал непредсказуемо даже от той еды, которая не должна давать такой реакции. Начала пить настой из створок просто, чтобы попробовать, поскольку продукт натуральный, принести вреда, думаю, не может. Нельзя сказать, что пью регулярно. Часто забываю по вечерам, после работы. Но такое ощущение, что показатели все-таки стабилизировались. По крайней мере, не скачут так, как раньше.
Вывод
При диабете предпочтение следует отдавать спаржевым видам фасоли. Они содержат минимум углеводов и малокалорийны. При этом сбалансированный витаминно-минеральный состав растения положительно влияет на метаболические процессы, в том числе на переработку углеводов. Иногда можно есть и бобы, но обязательно отваренные в несоленой воде. Настои из высушенных фасолевых створок также эффективны для снижения уровня глюкозы.
Источник статьи: http://diabet.zydus.su/chto-proishodit-s-podzheludochnoj-zhelezoj-pri-saharnom-diabete-2-tipa/
Чем лечить поджелудочную железу когда у вас сахарный диабет?
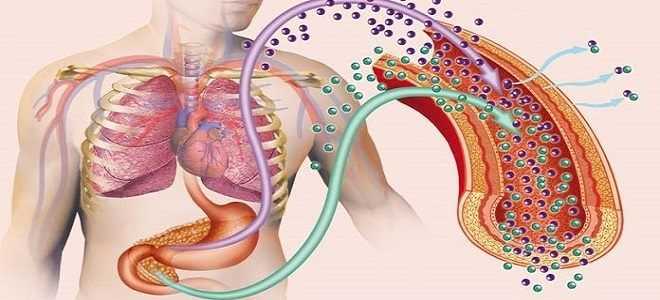
Что влияет на работу ПЖ?
ПЖ — орган со сложной структурой, относится одновременно к двум различным системам: пищеварительной и эндокринной. На функции железы влияют различные внешние и внутренние факторы. При нарушении внешнесекреторной функции ПЖ чаще всего развивается панкреатит. Недостаточность эндокринной деятельности ПЖ приводит к развитию диабета.
Выраженное воспаление поджелудочной железы приводит к прекращению синтеза инсулина и появлению диабета 1 типа. При 2 типе СД функции ПЖ не нарушаются, но организм не реагирует на нормально вырабатываемый гормон. Выявлены факторы, провоцирующие изменения уровня сахара:
- наследственные заболевания (муковисцидоз),
- воспалительный процесс в тканях ПЖ (панкреатит), его осложнения в виде панкреонекроза с необратимыми изменениями в тканях ПЖ в виде развития фиброза,
- опухоль ПЖ или доброкачественное новообразование больших размеров, сдавливающее ткани железы,
- травмы и оперативные вмешательства,
- болезни надпочечников,
- атеросклероз и, как следствие этой патологии, — снижение кровообращения и нарушение питания органа,
- врожденные заболевания, не связанные с генетическими поломками,
- внешние воздействия в виде неправильного питания и вредных привычек,
- злоупотребление углеводами, которое может привести к гипогликемической коме — после нее может нарушиться секреция инсулина,
- беременность.
Помимо этого, существуют общие причины, которые значительно нарушают функции ПЖ и влияют на ее работу:
- повышенная масса тела,
- заболевания других органов пищеварения (чаще всего — патология желчного пузыря и дискинезия желчевыводящих путей),
- вирусные инфекции с вовлечением ПЖ,
- глистные инвазии,
- бактериальные инфекции, провоцирующие гнойные процессы в ПЖ,
- длительный прием химических препаратов — кортикостероидов, нестероидных (даже длительное применение индометациновой мази), эстрогенов, антибиотиков из группы тетрациклина,
- побочное действие длительного приема противозачаточных препаратов,
- аутоиммунные заболевания.
Виды диабетов
Чтобы пациент мог эффективно лечиться лекарством для поджелудочной железы при сахарном диабете, необходимо выяснить, какой вид болезни у него развился. Это зависит от многих факторов. Основную роль играет возраст и патогенез заболевания.
Сахарный диабет относится к патологии эндокринной части ПЖ. Она представлена островками Лангерганса и занимает всего 2% объема всего органа. Островки образованы разными по строению и функциям клетками. Их объединяет секреция гормонов — активных компонентов, контролирующих различные виды метаболизма, процессы пищеварения, роста. В основном выделяют 5 видов эндокринных клеток, играющих значимую роль в выработке гормонов. Среди них с углеводным обменом связаны:
- бета-клетки (60%), продуцирующие инсулин и в небольшом количестве – амилин, также участвующий в регуляции уровня сахара,
- альфа-клетки (25%), выделяющие глюкагон – антагонист инсулина (расщепляет жиры, увеличивая количество глюкозы в крови).
По механизму развития и клиническим проявлениям заболевание разделяется:
Все виды сахарного диабета, независимо от их этиологии и патогенеза, характеризуются гипергликемией, иногда — глюкозурией, осложнениями, развивающимися на фоне этого. Источником энергии становятся жиры — начинается активный процесс липолиза с образованием большого количества кетоновых тел, которые обладают токсическими свойствами и нарушают обмен жиров, белков, минералов.
Боли в поджелудочной железе, возникающие при диабете
Наибольшая вероятность развития СД — это патология поджелудочной железы. Чаще всего встречается панкреатит — воспаление тканей органа. Поскольку происходит поражение всей ткани, патологический процесс захватывает ацинусы, ответственные за внешнесекреторную функцию, и расположенные между ними островки Лангерганса, вырабатывающие инсулин. Часто это происходит при алкогольном панкреатите, желчнокаменной болезни, после операций на ПЖ. При образовании участков панкреонекроза с гибелью клеток, когда нарушаются все функции ПЖ, клинически это проявляется:
- болями в животе,
- диспепсическим синдромом.
Выделяют первичную фазу воспаления, когда начинает болеть живот, и возникающие ощущения характеризуются разной интенсивностью и локализацией. Продолжительность этой фазы составляет до 10 лет.
Следующая фаза характеризуется появлением диспепсии: к болям присоединяется тошнота, рвота, не приносящая облегчения, диарея в виде многократного жирного зловонного панкреатического поноса, вздутие живота, отрыжка. На этом этапе разрушаются клетки ПЖ, восстановить которые невозможно — происходит необратимый процесс, наступает привыкание к глюкозе. Гипергликемия появляется после еды, в остальное время уровень сахара в крови нормальный.
При поражении поджелудочной железы при сахарном диабете 2 типа выявляются все признаки хронического панкреатита. Длительно протекающее воспаление железы вызывает развитие у больного сахарного диабета, поскольку эти изменения взаимосвязаны в связи со строением ПЖ.
При обострении панкреатита локализация болевого симптома в животе бывает различной локализации. Это зависит от распространенности воспаления в органе:
- боли могут беспокоить в правом подреберье и эпигастрии, если процесс больше поразил головку ПЖ или распространился на тело,
- локализация в эпигастрии и левом подреберье условно указывает на поражение тела с возможным вовлечением хвоста,
- при болях в подреберьях с иррадиацией в поясницу, руку, челюсть, как при стенокардии, или боли опоясывающего характера могут возникать при тотальном поражении всех отделов ПЖ с вовлечением брюшины.
При обострении боли могут быть интенсивными, приступообразными, носить «кинжальный» характер.
Механизм появления болей
Возникновение болей в ПЖ при сахарном диабете на первых этапах болезни не бывает. Это происходит намного позже, когда развивается панкреатит. При первых его появлениях можно помочь больному, если своевременно провести обследование и назначить лечение. В некоторых случаях, когда именно тяжелый панкреатит стал причиной диабета, боли появляются при приступах панкреатита и повышении сахара.
Помимо панкреатических болей, при СД у пациента возникают боли как реакция на пищу (кратковременные), и указывающие на другую патологию. При любой интенсивности болей, даже невыраженной, нужно обращаться к врачу для обследования, поскольку при СД снижается болевой порог — боли могут ощущаться уже при значительных или критических изменениях, требующих немедленной медицинской помощи.
Кроме болей, которые возникают при значительных изменениях в ПЖ в основном воспалительного характера, недомогания могут быть вызваны осложнениями панкреатита. К факторам, провоцирующим болевой симптом при сахарном диабете, относятся:
- язва желудка или ДПК,
- реакция на прием метформина при недостаточном питании или на применение диабетиком бигуанидов одновременно со спиртными напитками,
- кетоацидоз,
- болезни печени,
- молочнокислый ацидоз.
Диагностика
Диагностика ПЖ при имеющемся диабете должна быть комплексной и определять не только патологию в строении органа, но и функциональную сохранность. Это связано с тем, что при воспалительном процессе повреждение может развиться на небольшом участке, и остальная часть органа может компенсировать его функции. Клинические проявления, а также изменения при проведении УЗИ могут отсутствовать, но лабораторный метод определит функциональные изменения.
Поэтому диагноз выставляется на основании истории болезни, жалоб, объективного статуса, лабораторных и функциональных исследований.
При осмотре больного пропальпировать ПЖ невозможно в связи с ее забрюшинным расположением. Осматриваются и проверяются доступные органы брюшной полости. А также внимательно осматриваются кожные покровы, состояние ногтей и слизистых оболочек. Признаки, которые наблюдаются при панкреатите и сахарном диабете, свидетельствуют о патологии, но не являются характерными только для этих заболеваний:
- бледность или иктеричность (желтушность) кожи,
- сухость языка, его обложенность,
- слоящиеся ломкие ногти, выпадающие волосы,
- гиперестезия (повышенная чувствительность или болезненность) кожи слева от пупка,
- болезненность в эпигастрии или подреберьях при пальпации.
При назначении какого-либо диагностического способа для верификации диагноза учитываются особенности тканей железы: при обычном рентгенологическом осмотре она не видна, но ее протоки визуализируются при введении контраста.
Лучше всего и удобнее для пациента и врача уточнять заболевание с помощью УЗИ — самый безопасный и доступный метод, хорошо определяющий изменения в структуре и плотности органа, а также точно определяющий размеры железы, ее частей, главного протока, выявляющий наличие образований.
Допплерография определяет имеющиеся нарушения кровотока в сосудах.
Компьютерная томография (КТ) дает возможность увидеть послойное строение железы, а магнитно-резонансная томография (МРТ) определяет мельчайшие структуры. МРТ менее опасна, по сравнению с КТ.
Лабораторное исследование
Лабораторная диагностика является обязательной при верификации диагноза. Анализы дают возможность оценить степень функционального поражения органа. Притом определяется нарушение экскреторной (уровень вырабатываемых пищеварительных ферментов) и инкреторной (сахар в крови и мочи) функций железы, а также воспалительные изменения в соседних органах, которые всегда сопровождают панкреатит (уровни трансаминаз, билирубина и его фракций, общего белка с его составляющими).
- общий анализ крови — по нему определяется наличие воспалительного процесса в момент исследования (повышение СОЭ, лейкоцитоз),
- биохимические исследования: диастаза крови и мочи, сахар крови и мочи, копрограмма.
В случае эпизодического повышения сахара в крови или при нормальных его цифрах, но имеющихся притом жалобах на появившуюся жажду, иногда сухость во рту, необходимо сделать определение сахара в крови с углеводным завтраком или ТТГ (тест толерантности к глюкозе, когда определяется гликемия натощак и через 2 часа после углеводного завтрака). Таким образом выявляется скрытый сахарный диабет.
Инструментальная диагностика
Наиболее широко применяется УЗИ забрюшинного пространства, где и расположена ПЖ, и брюшной полости.
Ультразвуковое исследование ПЖ и органов брюшной полости — самый безопасный и удобный метод диагностики, не занимающий много времени, не требующий особой подготовки, кроме голодания перед проведением манипуляции. УЗИ дает возможность контролировать состояния в ПЖ и отслеживать их в динамике, его хорошо переносит даже ребенок любого возраста. Поэтому необходимо делать УЗИ 1 раз в полгода, чтобы увидеть, как восстанавливается железа после лечения.
Сахарный диабет — это инкреторное нарушение функций ПЖ. Поэтому при СД ткани органа претерпевают дальнейшие изменения, которые проявляются в виде:
- фиброза,
- липоматоза,
- атрофии.
Если процесс острый, наблюдается отек железы, увеличиваются ее размеры, изменяется плотность тканей.
При длительном течении диабета на УЗИ просматриваются участки уплотнений, в основном в головке ПЖ, размеры самого органа становятся значительно ниже нормы.
Изменения поджелудочной железы, которые визуализируются при сахарном диабете, имеют картину, характерную для панкреатитных нарушений. Притом одновременно определяются изменения в соседних органах: печени и желчном пузыре.
К рентгенологическим методам относятся:
Инструментальная диагностика, помимо УЗИ, включает:
- ЭФГДС (эзофагофиброгастродуоденоскопию) для исследования состояния слизистой ДПК и желудка — часто эта патология является косвенным признаком воспаления ПЖ или ее осложнением,
- МРТ – магнитно-резонансную томографию.
Лечение поджелудочной железы при диабете
Сахарный диабет в большинстве случаев протекает на фоне панкреатита. Эти два заболевания связаны, поскольку инсулин, участвующий в углеводном обмене, вырабатывается бета-клетками островков Лангерганса, которые находятся в окружении специальных железистых структур – ацинусов, вырабатывающих пищеварительные ферменты. При воспалительном процессе в ПЖ поражается не только железистая ткань с ее внешнесекреторной функцией, но и островковая, с развитием сахарного диабета.
Поэтому назначается комплексное лечение, включающее:
- модификацию образа жизни,
- диетическое питание,
- медикаментозную терапию,
- хирургические методы в тяжелых случаях.
Эндокринолог может назначить при невысокой гликемии рецепты народной медицины с применением лекарственных трав, влияющих на уровень сахара.
Медикаментозная терапия
Комплексная медикаментозная терапия панкреатита при сахарном диабете — основной метод лечения. Пациент наблюдается у гастроэнтеролога и эндокринолога, получает сахароснижающие лекарственные препараты, а также комплекс витаминов, сосудистых, ноотропов в связи с поражениями нервной и сосудистой системы. Объем лечения зависит от гликемии и развившихся осложнений сахарного диабета.
Трансплантация поджелудочной железы, как метод восстановления
При неэффективности консервативного лечения заболеваний поджелудочной железы возникает вопрос о пересадке органа. После трансплантации могут возникнуть тяжелые осложнения или отторжение органа. Но если операция прошла успешно, состояние пациента улучшится, и он будет избавлен от постоянного введения инсулина в случае сахарного диабета.
Трансплантация ПЖ представляет собой сложную операцию. Это связано:
- с забрюшинным расположением ПЖ,
- с соседством со многими крупными сосудами и жизненно важными органами,
- со строением ткани ПЖ, которая реагирует на любые воздействия,
- с возможными тяжелыми осложнениями в виде самопереваривания органа и повреждения соседних при поражении ПЖ.
Но такие операции проводятся: описано примерно 200 случаев, и, согласно статистическим данным, ежегодно им подвергается 1 тысяча человек. Пересадка органа – дорогостоящее и чрезвычайно опасное лечение, но помогает больному существовать без привязки к постоянному введению инсулина.
При панкреатите поражаются ткани ПЖ, включая и островки Лангерганса: частично погибают все виды клеток, синтезирующие гормоны. Повреждаются, прежде всего, бета-клетки, которые вырабатывают инсулин. В тяжелых случаях, когда вылечить сахарный диабет нельзя и медикаментозной терапии оказывается недостаточно, альтернативой трансплантации ПЖ является пересадка клеток островков Лангерганса. Это дает возможность лечить сахарный диабет I типа в тех случаях, когда инсулинзамещающая терапия достигла пределов и становится малоэффективной.
Метод заключается во введении пациенту при помощи катетера здоровых эндокринных донорских клеток в воротную вену печени. Способ направлен на то, чтобы заставлять работать и сохранившиеся собственные бета-клетки, а также избежать дальнейших тяжелых осложнений сахарного диабета.
Прогноз благоприятный, летальных случаев при проведении вмешательства не зафиксировано.
Увеличение бета-клеток
Увеличения бета-клеток можно добиться и терапевтическими методами благодаря развитию современной медицины. Научный метод основан на введении в организм специального белка внутримышечно, стимулирующего превращение предшественниц бета-клеток в полноценно функционирующие. Этот лечебный метод сегодня успешно тестируется при диабетическом поражении ПЖ.
Как восстановить орган посредством иммуномодуляции?
У пациентов с сахарным диабетом первого типа значительно снижено количество бета-клеток, вырабатывающих инсулин. В их организме образуются антитела, направленные на уничтожение этих клеток (аутоиммунный процесс). Сегодня изучается возможность создания иммуномодуляции: если изолировать антитела, можно будет создать специальную вакцину, которая будет стимулировать иммунитет к разрушению этих антител. В таком случае выжившие бета-клетки начнут размножаться и нормализовать углеводный обмен в организме.
Диета и предупреждение болезни
Профилактика нарушения функций ПЖ заключается в отказе от алкоголя и курения, соблюдении диеты (исключение жирной пищи, ограничение сладкого). При сахарном диабете назначается диетический стол № 9, исключающий легкоусвояемые и ограничивающий трудноперевариваемые углеводы. При панкреатите соблюдается стол № 5: помимо жиров, запрещается острое, жареное, соленое, копченое. Ограничения по питанию зависят от тяжести заболевания и состояния ПЖ, назначаются врачом, который их корректирует.
Рекомендуется физиотерапевтическое лечение, предполагающее двигательную активность, прогулки, систематическую зарядку и специальный массаж для ПЖ. Он представляет собой комплекс дыхательных упражнений, направленных на изменение тонуса передней брюшной стенки, стимулирующих деятельность соседних органов и самой ПЖ.
Важно исключить или свести к минимуму нервные стрессы и психоэмоциональные перегрузки.
При ухудшении самочувствия рекомендуется обращаться к врачу, не заниматься самолечением. В таком случае можно спасти ПЖ: своевременно предупредить развитие развернутой клинической картины заболевания и его осложнений.
Источник статьи: http://diabetsahar.ru/pankreatit/podzheludochnaya-zheleza/chem-lechit-podzheludochnuyu-zhelezu-kogda-u-vas-saxarnyj-diabet.html
Поджелудочная железа изменения при сахарном диабете 2 типа
Поджелудочная железа выполняет в организме две основные функции. Она производит ферменты для переваривания пищи и секретирует инсулин для усвоения глюкозы. Нарушение процессов утилизации сахаров не всегда сопровождается изменениями в работе органа, но поджелудочная железа при сахарном диабете иногда поражается вторично. И для правильного лечения важно понимать, что является первичным, а что развивается на фоне основной патологии.
Сахарный диабет и поджелудочная железа
При сахарном диабете отмечается постепенное нарушение питания всех органов. Сдвиги обменных процессов приводят к атрофии клеток, в том числе и в поджелудочной железе. На этом фоне все вещества, которые она вырабатывает, снижают свою концентрацию. Возникает вторичное поражение органа, ухудшается секреция инсулина. Замкнутый круг приводит к усугублению течения диабета.
Иногда панкреатит развивается независимо от наличия или отсутствия сбоев в обмене сахаров. Но и в этом случае лечение должно как можно скорее восстановить секреторную функцию железы, иначе прогрессирование процесса неизбежно.
Панкреатический сахарный диабет
Иногда недостаточность выработки инсулина – это результат длительного осложненного воспаления или интоксикационного поражения поджелудочной железы. В этом случае у пациента диагностируется панкреатический (или панкреатогенный) диабет.
Механизм развития
Изменения структуры железы происходят чаще всего при хроническом панкреатите. Периодические воспалительные процессы и затихания сопровождаются типичной симптоматикой. Возникает тошнота, рвота, сильная боль. Длительность этого этапа недуга составляет около 10 лет.
Правильное лечение на этой стадии болезни еще может восстановить воспаленные ткани.
На втором этапе диспепсия становится постоянным признаком. Человек всегда испытывает дискомфорт после приема пищи, у него возникает метеоризм, нарушение стула (периодически возникает запор или диарея), при нарушении диеты развивается рвота. В этот период появляются первые необратимые изменения в бета-клетках, продуцирующих инсулин. Они время от времени выплескивают в кровь повышенные порции этого вещества, поэтому у больного случаются гипогликемические состояния.
Запущенная стадия панкреатита характеризуется полной атрофией клеток. Натощак у такого диабетика отмечается нормальное содержание глюкозы, а после еды уровень сахара резко возрастает и долго не снижается.
Симптомы панкреатического диабета
При панкреатическом диабете наблюдаются такие симптомы:
- умеренное повышение сахара крови;
- частые и непродолжительные приступы гипогликемии;
- уровень глюкозы до 11 ммоль/л не сопровождается нарушением состояния;
- более высокий уровень отмечается типичными симптомами (сухостью во рту, жаждой, увеличением диуреза);
- использование препаратов и диеты благотворно действует на показатели обмена.
В отличие от диабета 1 и 2 группы, панкреатическая форма диабета очень редко осложняется кетоацидозом и кетонурией. При снижении сахара крови пациент чувствует сильный голод, у него возникает холодный пот, возбуждение, тремор конечностей, побледнение. Отсутствие лечения и прогрессирование заболевания заканчивается тотальным нарушением многих систем (сердца и сосудов, органов зрения), развивается нейропатия, ретинопатия.
Панкреатит при диабете второго типа
Первичное воспаление поджелудочной железы часто приводит к развитию инсулиннезависимого диабета (2 типа). Для болезни характерны боли под нижним ребром слева и нарушение пищеварительных процессов. Обострения сменяются ремиссией.
Постепенно происходит расстройство метаболизма глюкозы, что и ведет к появлению диабета. Согласно статистике, причиной диабета второго типа в 40% случаев становится панкреатит.
Одна болезнь потенцирует течение другой, поэтому лечение следует проводить одновременно в двух направлениях. Важно достичь устойчивой ремиссии в состоянии поджелудочной железы и принимать таблетки для регуляции уровня сахара.
Иногда поражение органа происходит во время оперативного вмешательства по поводу рака поджелудочной железы или панкреонекроза. В этих случаях развивается стойкая гипергликемия, которая с трудом поддается терапии.
Диагностика
Панкреатогенный дибет диагностировать сложно. Он появляется на поздних стадиях хронического воспаления, и на первое место выходят нарушения пищеварения из-за снижения ферментной активности. Нередко выявляют диабет на фоне незначительно выраженных признаков первичного заболевания, а пациент принимает исключительно сахароснижающие средства.
Лабораторные исследования
В диагностике панкреатогенного диабета необходимо мониторирование уровня сахара. Для этого проводят анализ с нагрузкой (натощак и через два часа после еды). При таком типе недуга увеличение уровня глюкозы будет отмечаться после еды.
С помощью биохимических тестов состояние поджелудочной железы оценивают по уровню амилазы, липазы, диастазы и трипсина. В урине ацетон и глюкоза не определяются.
Инструментальная диагностика
Для подтверждения изменений в железе и дифференциальной диагностики проводят УЗИ органов живота. При запущенной форме панкреатита с помощью ультразвука можно обнаружить участки атрофии.
Наиболее информативный способ диагностики – МРТ. Исследование позволяет оценить размеры органа, наличие включений, эхогенность и особенности строения.
Как лечить
Лечение железы при диабете и восстановление ее функций невозможно без медикаментозных средств. При недостаточной эффективности терапии может понадобиться трансплантация органа.
Медикаментозная терапия
Лечение поджелудочной железы при сахарном диабете включает в себя прием таких медикаментов:
- ферментсодержащие средства;
- сахароснижающие;
- инсулин (в качестве заместительной терапии после операции).
Для восстановления пищеварения используют препараты с содержанием ферментов (амилаза, липаза и другие), так как железа их вырабатывает недостаточно. Ферментные медикаменты также позволяет увеличить всасывание белка.
Купируют гипергликемические эпизоды с помощью средств для снижения сахара крови. Препараты выбора – производные сульфанилмочевины.
Если больному делают операцию с частичной или полной резекцией поджелудочной, то в этом случае врач назначает заместительное лечение инсулином.
Его не применяют более 30 ЕД в день, так как при передозировке существует опасность резкого снижения сахара. После стабилизации состояния человек переходит на таблетки для снижения сахара.
В том случае, когда отмечается острый приступ и сильно болит в верхней части живота, используют анальгетики и спазмолитики. Чтобы быстро купировать приступ, препараты вводят парентерально.
Трансплантация поджелудочной железы
При значительном нарушении органа и отсутствии положительной динамики в ходе лечения единственным выходом из положения становится пересадка донорской поджелудочной железы. Сейчас используется альтернативный вариант трасплантации с частичной заменой той части, где локализуются бета-клетки. После эксперимента по внедрению этих клеток больному врачам удалось улучшить обмен глюкозы вплоть до его полной нормализации.
Наращивание клеток
Проблему при диабете, который развивается на фоне снижения внешней секреции железы, можно решить увеличив количество инсулинпродуцирующих клеток. Для этого их клонируют и вживляют в орган. Такое лечение поджелудочной железы при диабете способствует восстановлению ее функции и обменных процессов. Существует специальные белковые препараты, помогающие переходу трансплантационного материала в зрелые бета-клетки. Лекарства эти также активизируют выработку инсулина оставшимися клетками.
Иммуномодуляция
У человека при заболевании поджелудочной железы некоторое количество бета-клеток сохраняется. Но собственный организм вырабатывает антитела, разрушающие эти оставшиеся структуры. В этом случае используется новый метод воздействия, который заключается во введении препарата с активным веществом, уничтожающим антитело. Клетки железы сохраняются и начинают размножаться.
Массаж поджелудочной железы
Среди множества способов улучшить состояние больного практикуется массаж поджелудочной железы при сахарном диабете. Эта процедура помогает усилить приток крови, поддержать выработку ферментов и гормонов, снизить воспаление и застойные процессы. Делать ее следует только специально обученному медицинскому специалисту.
Не показано массирование органа в таких ситуациях:
- обострение хронического воспаления;
- острый панкреатит;
- наличие острой гнойной инфекции любой локализации;
- гипертония;
- подозрение на опухоль в брюшной полости;
- алкогольное опьянение.
Упражнения
Существует много специальных упражнений, которые улучшают состояние при панкреатическом диабете. С помощью специалиста лучше всего подобрать индивидуальную программу. Начинать нужно с минимальной нагрузки (от 3-4 раз), а потом постепенно увеличивать ее (до 9 раз). Если во время выполнения движений болит живот или ухудшается самочувствие, нужно прекратить занятие.
Полезно делать дыхательные упражнения:
- втягивание живота на глубоком выдохе с задержкой дыхания (на 3 секунды);
- выпячивание живота при тех же условиях;
- попеременное повторение движений.
Для любителей йоги также существует множество асан, помогающих уменьшить воспаление и снизить боль. Они способствуют нормализации обмена (в том числе и сахаров), а также улучшают усвоение питательных веществ и повышают защитные силы организма.
Диета
Диета при диабете заключается в максимальном ограничении употребления легких углеводов. К ним относятся конфеты, сдоба, сладкая выпечка – все они под запретом.
В основе рациона лежат белки (мясо и рыба с низким процентом жирности), овощи, крупы. Питание дробное до 4-5 раз в день. Исключаются жареные блюда, острые приправы, бобы, мясные и грибные бульоны.
Народные средства
В качестве дополнения можно применять рецепты народной медицины. В этом случае рекомендуется использовать овсяное молоко. Для приготовления берут полстакана цельного овса на 1,5 литра кипятка и варят в течение 40 минут. После этого размягченные зерна раздавливают и продолжают варить еще 20 минут. Молочко процеживают, отжимают и хранят в холодильнике. Принимают по половине стакана 3-4 раза в день.
Как предупредить заболевание
Для профилактики панкреатического диабета следует заботиться о состоянии поджелудочной железы. Необходимо отказаться от алкоголя, соблюдать диету (не только в момент обострения, но и в период ремиссии), при малейших признаках ухудшения идти к врачу.
Сахарный диабет и поджелудочная железа неразрывно связаны друг с другом. Поскольку неправильная работа последней является одной из причин возникновения заболевания.
Как позаботиться о своем организме? Как лечить поджелудочную железу, если ее функции нарушены? Во всех этих вопросах необходимо разобраться, чтобы контролировать состояние своего здоровья.
Работа поджелудочной железы при сахарном диабете

Сахарный диабет появляется из-за расстройства эндокринной функции органа. У поджелудочной железы очень сложное строение. Островки Лангерганса занимают только 2% площади органа, а ведь именно они отвечают за производство гормонов, нужных для нормализации обмена веществ.
Если бета-клетки, которые находятся на островках, разрушаются, возникает недостаток инсулина – гормона, перерабатывающего глюкозу. Его переизбыток вызывает гипогликемическое состояние, а недостаток – рост содержания сахара в крови.

Причиной возникновения воспалительного процесса становится отравление, удар, грибковая или желчнокаменная болезнь. Но чаще всего панкреатит диагностируют у людей, злоупотребляющих алкогольными напитками.
Панкреатит опасен тем, что его легко перепутать с обычным отправлением. Приступ проходит, за лечением никто не обращается. Болезнь перетекает в хроническую. Воспаление постепенно разрушает бета-клетки, вызывая инсулиновую недостаточность.
У больных часто возникает вопрос, болит ли поджелудочная железа при сахарном диабете. Поскольку сахарный диабет и панкреатит «ходят» вместе, во время приступа хронического заболевания может возникать боль в левой верхней части живота.
Как восстановить поджелудочную железу при сахарном диабете?
Сегодня нет медикаментозных способов полностью восстановить функции поджелудочной железы, если человек болен сахарным диабетом. Однако есть возможность восстановить ее клетки. Например, с помощью пересадки костного мозга и других процедур с меньшим уровнем риска.
Поджелудочная железа при сахарном диабете нуждается в постоянной поддержке. Поэтому необходимо тщательно выполнять все рекомендации лечащего врача.
Как лечить поджелудочную железу при сахарном диабете?
Ответ один – под строгим наблюдением доктора. Только квалифицированный специалист может выбрать правильную схему лечения, которая будет эффективной в конкретном случае. Чтобы обеспечить пациенту хорошее самочувствие, врач должен обеспечить регулярное поступление инсулина в организм. Сам больной обязуется принимать назначенные медикаменты и соблюдать диету.

Основу рациона должны составлять низкоуглеводные продукты.
Если человек болен сахарным диабетом 1 типа, ситуация обстоит немного иначе. Ученые активно ищут новые методы лечения. Основная задача найти способы реанимации бета-клеток, в количестве достаточном для правильной работы поджелудочной железы.
Ведутся исследования в таких направлениях:
- Иммуномодулирование;
- Размножение бета-клеток;
- Пересадка органа.
Операция на поджелудочной железе при сахарном диабете
Трансплантация поджелудочной железы при сахарном диабете считается сложной и опасной операцией. Но такой подход дает возможность реанимировать структуру бета-клеток.
Во время клинических исследований больным пересаживали донорские клетки островков Лангерганса, что помогало восстановить способность организма регулировать уровень углеводов. На послеоперационный период назначается врачом иммуносупрессивная терапия.
Еще один перспективный метод – ксенотрансплантация. В этом случае пациенту пересаживают свиную поджелудочную железу. До того, как был открыт инсулин, ее экстракты применяли, чтобы лечить диабет.
Лекарства для поджелудочной железы при сахарном диабете
Таблетки для поджелудочной железы при сахарном диабете составляют значительную часть терапевтического лечения. Назначать медикаменты должен врач на основе анализов и самочувствия больного. Заниматься самолечением, принимая лекарства, которые советуют друзья или знакомые, столкнувшиеся с подобной проблемы, категорически запрещено.

Самолечение может привести к резкому ухудшению самочувствия и обострению хронических заболеваний.
Как помочь поджелудочной железе при сахарном диабете
Поджелудочная железа при сахарном диабете 2 типа нуждается в определенной заботе. Это не значит, что вам придется отказаться от комфортного образа жизни. Но подкорректировать некоторые привычки придется.
Как правило, чтобы пациент почувствовал значительное облегчение достаточно пересмотреть рацион. Люди, страдающие от сахарного диабета 2-го типа, в 90% случаев имеют проблемы с лишним весом и обменом веществ.
Устранив их, достигается значительный терапевтический эффект. Поэтому прежде всего врач назначает специальную диету, основой которой являются низкоуглеводные блюда. Чтобы увеличить эффект от диеты, пациенту также предлагается регулярно выполнять физические упражнения. Начать можно с обычной утренней зарядки, по мере снижения веса дополняя ее походами в тренажерный зал, на фитнесс или аэробику, йогу или пилатес.

Кроме того, следует отказаться от курения и употребления алкоголя. Эти привычки и для здорового организма губительны, а для диабетика и вовсе смертельно опасны.
Массаж поджелудочной железы при сахарном диабете
Людям, болеющим сахарным диабетом, чаще всего назначают общий массаж. Процедура должна иметь среднюю интенсивность, допускается использование всех массажных приемов.
После пройденного курса массажа у пациентов значительно улучшается самочувствие:
Ускоряется обмен веществ;
- Повышается работоспособность;
- Уменьшается уровень сахара в крови.
Процедура активизирует поджелудочную железу, заставляя лучше работать инсулярный аппарат. А эффект от инсулина, вводимого искусственно, усиливается. Кроме того, стимулируется гликогенообразовательная функция печени.
Во время массажа прорабатываются крупные группы мышц. Первая процедура длится не более 30 минут, последний сеанс занимает около 40 минут. Если пациент не испытывает неприятных ощущений во время, и после массажа, его можно делать ежедневно. Курс обычно состоит из 30 процедур.
Упражнения для поджелудочной железы при сахарном диабете
Известно, что люди, регулярно занимающиеся спортом, выглядят и чувствуют себя лучше других. Добавив в свою жизнь физкультуру, уже через несколько недель вы почувствуете, как улучшается самочувствие, подтягивается кожа, тело обретает рельефы.
Но для того, чтобы хотелось ежедневно заниматься спортом, необходимо потратить немного времени и найти тот вид, который будет доставлять удовольствие и положительные эмоции.
Сегодня очень много различных спортивных залов, где предлагается множество самых разных программ на любой вкус. Фитнес и шейпинг, аэробика или пилатес, йога, каланетика – подобрать интересные занятия не сложно. Если вы не хотите посвящать себя физкультурным упражнениям, займитесь танцами.
Больные диабетом 1-го типа подвержены скачкам уровня сахара в крови, хронической усталости и депрессиям. В таком состоянии заниматься спортом не хочется, но малая подвижность только усугубляет проблемы со здоровьем. При сахарном диабете 1 типа физкультура может повысить сахар в крови, но для этого необходимо тщательно подбирать упражнения.
Заниматься составлением физкультурной программы должен врач.
Для больных диабетом 2-го типа занятия спортом могут стать настоящей панацеей. Они способствуют повышению чувствительности клеток к инсулину, стимулируют выработку гормона поджелудочной железой.
Инсулинорезистентность снижается благодаря росту мышечной массы. Впрочем, добиться такого результата можно и регулярными кардио-тренировками. Доказано, что простые физические упражнения в 10 раз эффективнее любых таблеток, повышающих инсулиночувствительность клеток.
Как и при любом заболевании, эффективность лечения сахарного диабета и поджелудочной железы зависит от самого пациента. Задача врача подобрать комплексную программу, включающуюся в себя медицинские препараты, диету и физические упражнения.
Ваша задача состоит в том, чтобы тщательно выполнять все предписания. Тогда вы сможете вести привычный образ жизни, сохраняя бодрость тела и духа.
Источник статьи: http://mr-gergebil.ru/podzheludochnaja-zheleza-izmenenija-pri-saharnom-diabete-2-tipa/







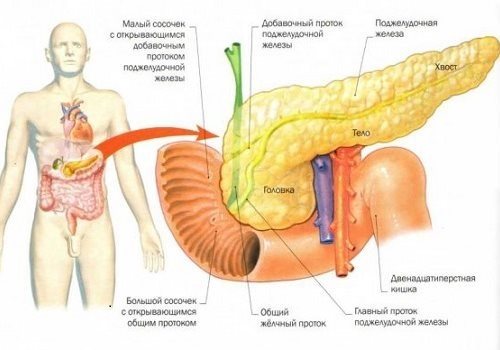
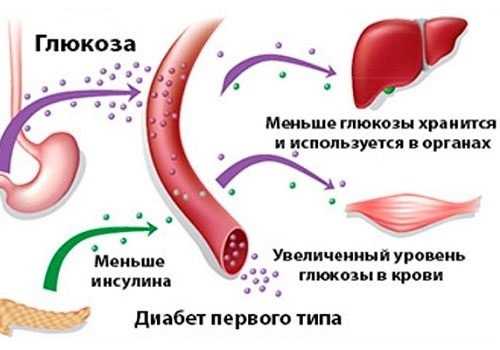

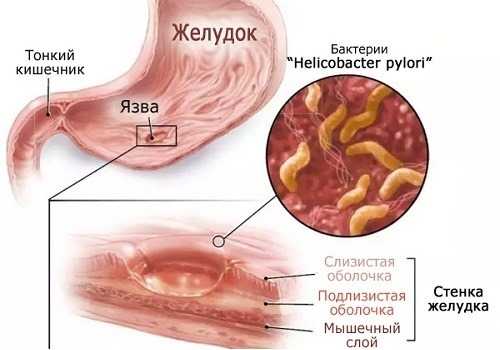
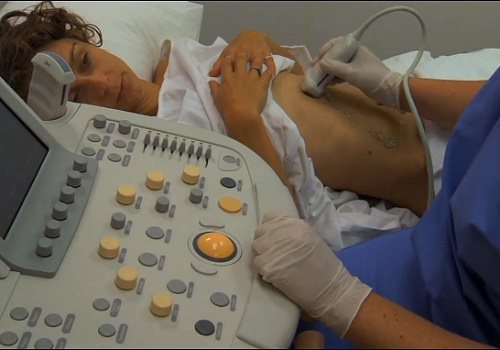
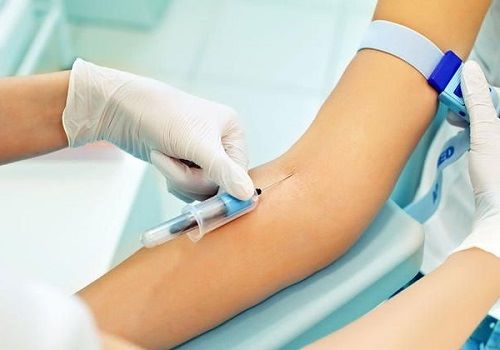
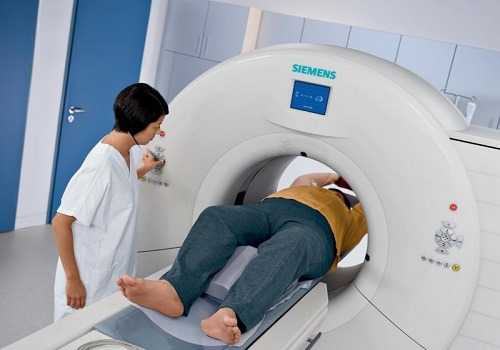
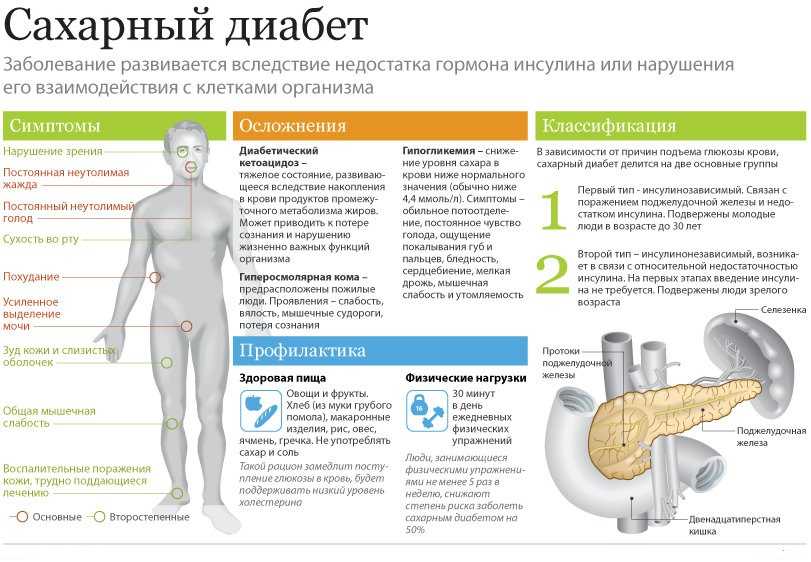
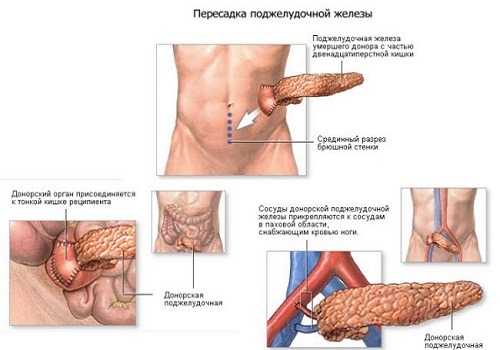
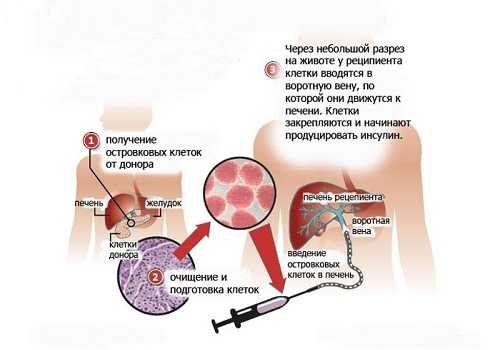
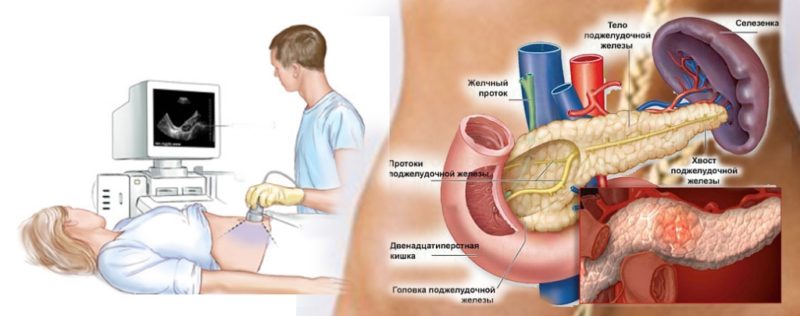

 Ускоряется обмен веществ;
Ускоряется обмен веществ;