Диффузное изменение поджелудочной железы по типу жировой дегенерации
Диффузные изменения поджелудочной железы представляют собой патологию, которая по типу относится к жировой дистрофии (липоматозу). Это патология, вследствие которой происходит замена здоровых клеток на жировые ткани.
В таком состоянии в тканях человеческого организма происходит очаговое разрастание жировых клеток, которое возникает вследствие нарушения обмена веществ. Эти клетки не способны выполнять необходимые функции.
Существует 3 формы липоматоза:
- диффузный;
- узловатый;
- диффузно-узловатый.
Заболевание может не проявлять себя несколько лет, медленно развиваясь в организме, что в итоге приведет к проблемам с функционированием поджелудочной железы. В некоторых случаях необходимо проведение хирургической операции по ее удалению.
Почему развивается липоматоз
Патология может быть вызвана:
- генетической предрасположенностью;
- нарушением гормонального фона;
- хроническим заболеванием;
- перенесенным ранее острым или хроническим панкреатитом;
- лишним весом.
Основными причинами, провоцирующими рост патологических тканей, заменяющих здоровые клетки, являются:
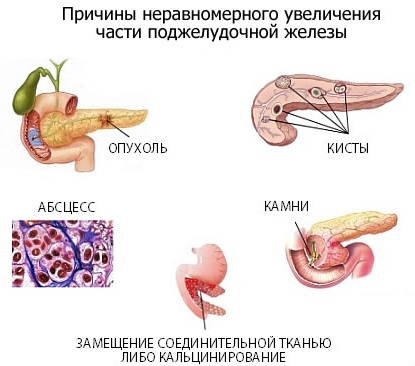
Все вышеперечисленные признаки не являются прямыми предпосылками для проявления патологии. Это лишь косвенные составляющие, которые могут помочь выявить заболевание, но не гарантируют его наличие.
Как проявляет себя – симптомы
Липоматоз поджелудочной железы формируется по типу замещения здоровой ткани на жировую, но в первое время не происходит каких-либо диффузных изменений, которые могли бы сигнализировать о наличии заболевания. Этот этап может длиться как несколько лет, так и несколько десятилетий.
Единственная методика, которая поможет распознать диффузные изменения – УЗИ. Но пока жировые ткани не начнут занимать более 30% от общей массы органа, весь период так и будет проходить бессимптомно.
Когда порог в 30% будет преодолен, то признаки заболевания постепенно начнут проявляться:
1. В анализе крови уровень глюкозы будет значительно превосходить норму. При дальнейшем прогрессировании липоматоза есть риск развития сахарного диабета.
2. Нарушение пищеварения, которое сопровождается такими симптомами, как:
- частые боли в животе;
- учащение стула и изменение его консистенции;
- метеоризм;
- тошнота;
- жировые включения в кале.
3. Если скопление жировых клеток сконцентрировано в одном месте, то врач может диагностировать липому поджелудочной железы. Развивается она медленно, поэтому на другие органы распространения не происходит. Опухоль при большом размере может сдавливать сосуды и протоки поджелудочной железы. Симптомами в данном случае будут тошнота и повышенный метеоризм.
Первая стадия липоматоза
При 1 стадии у пациента нет каких-либо симптомов, поскольку жировая ткань занимает менее 30% от общей массы поджелудочной железы.
Человек может всю жизнь иметь 1 стадию липоматоза, даже не подозревая о наличии данного заболевания.
Характеристика второй стадии липоматоза
При 2 стадии липоматоза вес жировой ткани достигает 30-60% от общей массы органа, т.е. поражена практически половина здоровых тканей.
Появляются первые симптомы диффузных изменений поджелудочной железы, которые по типу схожи с такими признаками, как:
- отравление;
- расстройство желудка;
- заболевания желудочно-кишечного тракта.
Третья стадия липоматоза – особенности
При 3 стадии вес жировой ткани составляет 60% от общей массы органа. Состояние пациента значительно ухудшается, происходят нарушения во всем организме. Немаловажную роль играет распределение жировых тканей – сосредоточены они в одном месте или же распределены по всему органу. 
К какому врачу обратиться
В зависимости от стадии заболевания можно обратиться к следующим врачам:
- Врач-терапевт. Данный специалист может выявить болезнь на ранней стадии благодаря общим анализам, а также после проведения УЗИ. Он пропишет курс лечения и препараты, которые будут способствовать скорейшему выздоровлению. Если же обнаружится более поздняя стадия заболевания, то терапевт отправит на дальнейшее обследование к более узкому специалисту.
- Гастроэнтеролог. Основной специалист при проблемах с поджелудочной железой. Он может проанализировать, какая именно часть железы повреждена благодаря МРТ и ультразвуковому исследованию.
- Эндокринолог. К нему необходимо обращаться при проблемах с усвоением организмом сахара и углеводов.
- Врач-хирург. При 3 стадии заболевания необходима срочная госпитализация с последующим лечением в стационарных условиях. Высока вероятность оперативного вмешательства для удаления образовавшихся жировых скоплений.
Диагностика
Чаще всего липоматоз не доставляет дискомфорта пациенту и обнаруживается случайно в ходе обследования. Но стоит учесть, что чем раньше получится диагностировать патологию, тем результативнее будет лечение. Самым эффективным методом обнаружения болезни считается УЗИ.
В ходе ультразвукового исследования фиксируется увеличение поджелудочной, что часто свидетельствует о прогрессировании липоматоза. Также УЗИ может распознать изменения в тканях поджелудочной. При помощи ультразвуковых сигналов можно подтвердить наличие жировых вкраплений и определить, где находятся пораженные участки.
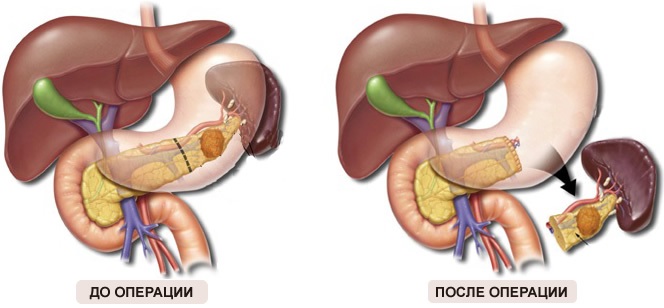
Хирургический метод
Хирургическое вмешательство при лечении липоматоза – сложный процесс, поскольку есть опасность повреждения здоровых участков. Прибегать к нему следует только в случае появления жалоб у больного на нарушения в работе поджелудочной железы.
Если более 60% железы замещено жировыми клетками, и при этом они сдавливают протоки железы, то требуется оперативное вмешательство.
Нефункционирующие участки железы, замещенные жировой тканью удаляются, что приводит к положительной динамике. Но если есть возможность лечения другими методами, т.е. без хирургического вмешательства, то стоит приложить все силы, чтобы избежать операции.
Питание при липоматозе
Множество продуктов по своей структуре и типу помогают поджелудочной железе функционировать в полной мере, предотвращая развитие диффузных изменений.
Наиболее полезными продуктами при липоматозе являются:
- Морская капуста – очищает желудочно-кишечный тракт и улучшает пищеварение. Она насыщена множеством полезных микроэлементов: йодом, кальцием, железом, калием.
- Яблоко – способствует выведению токсинов из организма.
- Киви содержит витамин C, фосфор, калий, магний и вещества, принимающие участие в инсулиновом обмене.
- Апельсин, лимон, лайм, гранат – источники калия, кальция, а также витаминов A, B, C.
- Грецкие орехи улучшают пищеварение.
- Из круп – пшено, гречка и овсянка. В состав входит витамин B и необходимые микроэлементы.
- Макароны – только из твердых сортов пшеницы.
- Мясные продукты (курица, говядина, телятина), рыба (судак, окунь), морепродукты (кальмар).
- Кисломолочные продукты: ряженка, кефир, йогурт.
Но существуют не только продукты, которые способствуют работе поджелудочной железы, но и те, которые неблагоприятно на нее влияют. При лимпатозе их употребление нужно максимально ограничить.
К этим продуктам относятся:
- Сахар (в том числе газированные напитки и соки, насыщенные им) и выпечка. Эти продукты при чрезмерном употреблении способствуют развитию сахарного диабета.
- Алкоголь, в частности пиво – провоцирует сужение кровеносных сосудов.
- Поваренная соль приводит к застоям жидкости в организме, повышая артериальное давление.
- Копченые сосиски и колбасы – ухудшают работу желудочно-кишечного тракта.
- Майонез, уксус, маринад и различные соусы – негативно сказываются на пищеварительной системе.
При составлении диеты необходимо руководствоваться указанным списком продуктов, включая их в свой рацион и грамотно распределяя калории. Существует множество вариаций диет, которым можно следовать.
Пример меню:
- Завтрак. Любая каша, в которую можно добавить фрукты.
- Перекус. Он должен быть легким, например, сухари или салат из моркови.
- Обед. Первое – суп без обжарки; второе – тушеные овощи; десерт – грецкие орехи.
- Ужин. Макароны из твердых сортов пшеницы с курицей или рыбой. Альтернативой может служить яичный омлет.
- Из напитков: морс, чай без сахара, обычная отфильтрованная вода комнатной температуры.
Лекарственные средства
Лекарственные средства не позволяют вылечить липоматоз поджелудочной железы. Однако облегчить проявление симптомов и приостановить его развитие они способны.
Обычно назначают следующие препараты:
- Дедалон, Церукал, Метоклопрамид. Помогают бороться с рвотными позывами и тошнотой.
- Ибупрофен, Баралгин, Но-шпа. Способствуют уменьшению болевых ощущений.
- Лоперамид. Его принимают при проявлении такого симптома, как диарея.
- Мебеверин. Уменьшает кишечные спазмы.
- Мезим и Фестал. Нормализуют деятельность пищеварительной системы.
- Омез, Алмагель. Подавляют агрессивную кислотную среду желудка.
- Панкреатин. Устраняет дефицит ферментов в организме.
Указанные препараты зачастую рекомендуют принимать во время 2 стадии заболевания. У всех препаратов имеются побочные эффекты. Если же они не помогают справиться с болезнью, то, скорее всего, понадобится хирургическое вмешательство.
Образ жизни
Диффузные изменения поджелудочной железы по типу липоматоза практически неизлечимы. Поэтому проще предотвратить это заболевание, чем его лечить.
Оптимальным вариантом будет включение в повседневную жизнь следующих привычек:
- подсчитывание употребляемых калорий и контроль массы тела;
- отказ от жирной пищи;
- ограничение в приеме спиртных напитков;
- отказ от курения, поскольку табак способствует развитию хронического панкреатита;
- минимизация стрессовых ситуаций;
- отслеживание общего состояния организма – сбой в функционировании любого другого органа может также способствовать развитию заболевания.
Народные средства
При лечении средствами народной медицины рекомендуется использовать спиртовые настои и отвары, приготовленные из таких трав, как календула, полынь, зверобой, володушка, крапива, болиголов, валерьяна и крапива. В полученные травяные смеси могут добавляться почки березы, сирени и створки фасоли.
Особенности диеты
При липоматозе поджелудочная железа в значительной степени ослаблена, поэтому диета поможет не только снизить вес, но и уменьшить диффузные изменения железы.
Если питаться по диете такого типа, необходимо:
- дробное питание – 5-6 приемов пищи в сутки;
- исключение алкоголя и сигарет;
- отказ от жареных, мучных, сладких продуктов в пользу фруктов, овощей и мяса, приготовленных на пару;
- полное исключение продуктов, в состав которых входят добавки Е1442 и Е1422;
- прием трав (мята, ромашка, березовые почки) и ягод клюквы;
- отдавать приоритет чистой воде (газированная и минеральная вода под запретом), ограничиваясь приемом чая, кофе, сока и лимонада;
- тщательно пережевывать пищу, совершая не менее 40 жевательных движений за один цикл;
- рассчитать суточную норму калорий, исходя из реального веса, роста, телосложения, и следовать ей.
При появлении первых симптомов липоматоза поджелудочной железы необходимо обратиться к квалифицированному специалисту, чтобы он поставил диагноз и назначил курс лечения. Липоматоз по диффузному типу можно вылечить на начальных стадиях заболевании, избежав хирургических изменений.
Видео на тему: Диффузные изменения поджелудочной железы
Автор расскажет о диффузных изменениях поджелудочной железы:
Выпуск передачи «О самом главном» про поджелудочную железу:
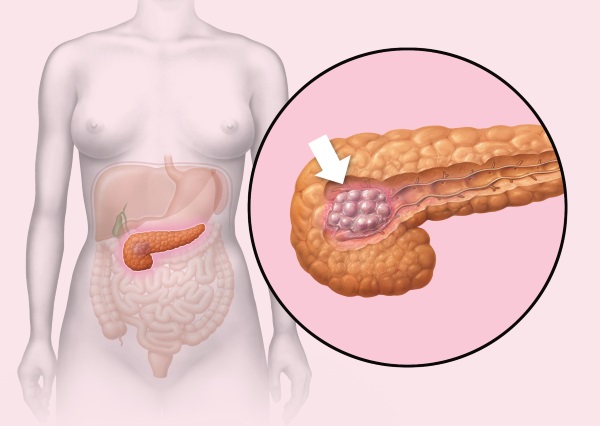
Патология, которая приводит к диффузным изменениям, происходящим в поджелудочной железе, — носит название «липоматоз» («дистрофия жировая», «стеатоз»). Данный процесс непоправим и характеризуется заменой железистых клеток клетками жировой ткани – адипоцитами — с целью сохранения объёма и целостности органа. Такие патологические изменения становятся причиной того, что железа перестаёт нормально работать. Это объясняется тем, что жировые ткани не способны выполнять возложенные на поджелудочную железу функции. Увы, но после серьёзных поражений орган уже не сможет нормально (самостоятельно) функционировать.
Процесс перерождения клеток запускается из-за воздействия некоторых факторов – травм, хронических патологий, перенесённых заболеваний воспалительного характера, ожирения.
Остановить эти изменения и предотвратить сжатие соседних органов возможно, если придерживаться строгой питательной диеты, отказаться от пагубных привычек и принимать ферментные медикаментозные препараты.
Диффузные изменения поджелудочной железы по типу липоматоза
Подробнее о болезни, её клинической картине, лечении далее.
Что собой представляет патология
Чтобы сохранить целостность поджелудочной железы и поддержать его форму, организм включает так называемую «защитную реакцию». Погибшие клетки замещаются адипоцитами, или жировыми клетками. Тут то и развивается липоматоз, или ожирение поджелудочной железы.
Строение поджелудочной железы
К сожалению, отросшая ткань не может как следует выполнять работу «старой». Постепенно орган всё больше и больше теряет родные клетки и обрастает жиром. Это становится причиной нарушения нормальных процессов в организме:
- нарушается вещественный обмен и процесс переваривания пищи;
- ухудшается общее самочувствие больного человека;
- уменьшается синтез ферментов, который принимает активное участие в углеводном, жировом и белковом распаде и т. д.
Внимание! В случае если изменения в железе незначительны, то есть, замещено небольшое количество клеток, то человек вряд ли будет испытывать какой-либо дискомфорт. С такими изменениями он может прожить всю жизнь и даже не знать о наличии проблемы. Однако часто процесс замещения нормальных клеток жировыми выходит из-под контроля. Новые ткани начинают постепенно разрастаться, формируя при этом большие жировые области.
Липоматоз поджелудочной железы
От чего у человека развивается липоматоз
В основе диффузных изменений по типу липоматоза, происходящих в поджелудочной железе, лежит разрушение железистых тканей и замена их на жировые. К этому опасному процессу приводят такие причины:
- воспалительный процесс в поджелудочной железе, или по-другому — панкреатит, в обострённой или хронической стадии;
- наследственность;
- возраст – в старшем возрасте отмечается увеличение жира в железе;
- ожирение;
- вирусные инфекции, СПИД;
- перестройка организма в подростковом возрасте;
- патологии печени и почек, различных органов желудочно-кишечного тракта;
- интоксикация, отравление медикаментами, продуктами распада алкоголя, производственными токсинами;
- цирроз печени, гепатит В.
Этиология липоматоза поджелудочной железы
Важно! Более тяжёлым заболеванием считается фибролипоматоз. В этом случае, развиваются жировые дистрофические процессы в железе, при которых между жировыми клетками постепенно и неравномерно разрастается соединительная ткань. Происходит это, как правило, при частых обострениях панкреатита, диабете, болезнях эндокринной системы.
Стоит отметить, что ни одна, ни вторая патология, практически никогда не развиваются у детей. Чаще всего эти заболевания диагностируются у людей возрастом старше 30 лет.
Каковы симптомы болезни
Если говорить о первичных стадиях, то на данном этапе симптомы отсутствуют. Особенно это касается случаев, когда адипоциты разрастаются по различным участкам железы и сосредотачиваются в виде мелких очагов. Такие диффузные изменения не мешают нормальной работе поджелудочной, поскольку они не приводят к сдавливанию тканей.
Симптомы липоматоза поджелудочной железы
Внимание! К сожалению, клиническая картина липоматоза очень схожа с признаками хронического панкреатита. Поэтому человек не торопится обращаться с этими симптомами к врачу, что приводит к поздней диагностике и сложностям в лечении.
Обнаруживается болезнь, как правило, случайно, при проведении УЗИ брюшной полости, КТ, МРТ по другому вопросу.
Итак, обычно пациент жалуется на:
- плохое самочувствие, недомогание, быструю усталость, необоснованную слабость;
- в единичных случаях – депрессивное состояние;
- постоянную тяжесть в животе, преимущественно в его верхней части;
- отрыжку, ощущение тошноты, иногда – рвотные позывы;
- нежелание принимать пищу;
- пересыхание слизистых в ротовой полости;
- болезненность в животе сверху после каждого приёма пищи;
- расстройство стула, проявляющееся в поносах или запорах;
- вздутие, ощущение бурления в животе, метеоризм.
Признаки обострения хронического панкреатита
Нередко у больных с ожирением железы отмечаются небольшие округлые красноватые пятнышки в верхней части живота и тела, которые не исчезают при надавливании.
Когда поджелудочная железа поражается всё больше – присоединяются более серьёзные симптомы в виде:
- ослабления иммунитета (при дефиците белка) и частой заболеваемости болезнями инфекционного происхождения;
- патологических изменений в тканях печени, почках, желез эндокринной системы;
- резкого похудения;
- дистрофических изменений миокарда.
Кроме того, поджелудочная железа несёт ответственность за гормональную выработку. Нарушения, происходящие в эндокринной системе, могут стать источником опасных сбоев в виде ухудшения усвоения углеводов в организме. В этом случае у больного в анализе крови отмечается повышенный показатель глюкозы. В запущенных стадиях у пациента диагностируется сахарный диабет.
Функции поджелудочной железы
Если адипоциты локализуются в одной области, то в этом случае формируется липома. Это образование является доброкачественным. Однако оно мешает нормальному функционированию железы и приводит к сдавливанию соседних органов. В этом случае наблюдается дискомфорт в животе, нарушение пищеварения, вздутие и т. д.
Внимание! Если не лечить сложные формы липоматоза и фибролипоматоза, то это может привести к развитию злокачественных процессов в поджелудочной железе.
Стадии развития диффузных изменений, происходящих в поджелудочной железе, по липоматозному типу
Диффузный липоматоз поджелудочной железы
В зависимости от степени прогрессирования патологии липоматоз разделяют на 3 стадии.
| Стадии болезни | Характеристика |
|---|---|
| Первая | Жировая ткань замещает нормальные ткани менее чем на 30%. Первичная стадия практически бессимптомна. Лишь в некоторых случаях наблюдается лёгкий дискомфорт в животе |
| Вторая | Железистые клетки заменяются на жировые почти наполовину, то есть, от 30% до 60%. Для этой степени характерно проявление соответствующих признаков, но без существенных функциональных изменений в железе |
| Третья | Последняя и сама тяжёлая степень, когда жировая ткань занимает более 60% от всего объёма железы. При третьей стадии наблюдается тяжёлая клиническая картина, которая проявляется в виде железистой недостаточности и тяжёлых нарушений в организме |
Видео — Диффузные изменения поджелудочной железы
Существует ли лечение и можно ли окончательно вылечить заболевание
Диффузные изменения, происходящие в поджелудочной железе, по липоматозному типу можно лечить консервативным и оперативным методами. Первый вариант возможен лишь в случае мелких очагов поражения, которые распространены по всей области органа и не приводят к его сдавливанию.
Оперативное вмешательство показано, когда жировые ткани концентрируются в большие островки, сжимают близлежащие органы и протоки железы.
Диагностика липоматоза поджелудочной железы
Консервативный метод заключается в проведении таких обязательных мероприятий:
- соблюдении строгой питательной диеты;
- снижении лишнего веса, так как в большинстве случаев липоматоз поджелудочной железы диагностируется у людей с ожирением.
Внимание! Поражение железы жировыми клетками – процесс безвозвратный. Однако при соблюдении диеты со стопроцентной вероятностью предотвращается дальнейшее разрастание жировой ткани. Неукоснительно придерживаясь строгого питательного рациона, также можно избежать оперативного вмешательства.
Основа диеты – дробность питания (хотя это правило уже давно стало актуальным в принципе, многие воспринимают его как исключение). Итак, принимать пищу рекомендуется не менее 4-5, а то и 6 раз в день.
Питание при диффузных изменениях поджелудочной железы по типу липоматоза
Всем больным липоматозом врачи рекомендуют придерживаться диеты №5. Именно такой рацион питания способствует улучшению функционирования пищеварительной системы, противостоит процессу ожирения, оснащает организм легкоусвояемой и перевариваемой пищей.
Обязательно больным липоматозом нужно исключить из меню:
- спиртные напитки;
- сладости;
- сдобные блюда;
- копчёности, соления;
- блюда жареные, калорийные и жирные;
- шоколад.
Питание при липоматозе поджелудочной железы
Важна в данном случае и обработка продуктов. Она должна быть паровая. Мясо нежирных сортов. Обязательно включение в рацион:
- овощей – цветной капусты, тыквы, кабачков, топинамбура (земляная груша), картофеля;
- круп;
- молочных блюд;
- салатов.
В день пациент, болеющий липоматозом, должен получать не менее чем 2800 Ккал.
При проявлении симптоматики в виде боли, тошноты, рвоты, нарушении пищеварения назначаются такие лекарственные средства.
- Ибупрофен, Спазмалгон, Но-шпа – купируют боль.
- Метоклопрамид, Церукал – снимает ощущение тошноты, рвоту.
- Имодиум, Лоперамид – лечит диарею.
- Мезим, Панкреатин – помогают переваривать пищу.
- Мебеверин – купирует спазмы в кишечнике.
Важно! Перед использованием данных препаратов следует обратиться к доктору.
В некоторых случаях больному назначается гормональная терапия для достижения стабилизации гормонального фона.
Хирургический метод применяется в крайнем случае, когда жировые ткани давят на близлежащие органы, диагностирована липома или разрастание происходит достаточно стремительно.
К сожалению, побороть патологию с помощью оперативного вмешательства полностью не удастся. В этом случае возможно лишь на время улучшить состояние больного.
Целебные настои, помогающие при липоматозе
Этот рецепт используется в народной медицине. Данный метод не применяется как самостоятельное лекарство при лечении липоматоза, а лишь позволяет избавляться от проявлений болезни, улучшить пищеварение. Итак, для приготовления данного настоя нужно взять:
- зверобой -1 часть;
- бессмертник – 1 часть;
- ромашку – 1 часть.
Растения смешиваются. Всего понадобится 2 ст. л. и 1,5 стакана кипятка. Травы заливаются водой и оставляются для насыщения на 1 час. Затем настой тщательно несколько раз профильтровывается. Указанная дозировка делится на три приёма, то есть, по пол стакана до употребления пищи.
Целебный настой позволяет избавляться от проявлений болезни и улучшить пищеварение
Выпивать заготовленное лекарство следует в течение дня. Каждый день готовится новый настой.
Внимание! Полезно будет ежедневно употреблять чай с мятой, липой, мелиссой, шиповником, душицей.
Также при липоматозе щитовидной железы рекомендуется принимать настойку болиголова. Начинать в первый день лечения следует с одной капли, затем ежедневно увеличивать дозировку на одну каплю, пока она не достигнет 40. После этого лечение продолжается, но уже со снижением дозы по такой же схеме.
Диффузные изменения поджелудочной железы по типу липоматоза необратимы. Однако это не значит, что следует опускать руки. Если принимать приписанные доктором медикаменты, соблюдать строгую питательную диету, то можно заметно улучшить качество жизни. Главное при возникновении характерных симптомов — вовремя обратиться к врачу. Это позволит диагностировать болезнь на начальной стадии развития и облегчить процесс лечения.
Источник статьи: http://mr-gergebil.ru/diffuznoe-izmenenie-podzheludochnoj-zhelezy-po-tipu-zhirovoj-degeneracii/
Что такое фиброзно жировые изменения поджелудочной железы
Фиброз поджелудочной железы – диффузное пери- и интралобулярное замещение здоровой функционирующей ткани поджелудочной железы соединительнотканными очагами. Основными симптомами являются выраженная экзокринная (нарушение пищеварения, снижение веса, диарея) и эндокринная недостаточность органа (нарушение углеводного обмена). Диагностика включает проведение лабораторных исследований, УЗИ поджелудочной железы, КТ, биопсии. Лечение направлено на коррекцию внешнесекреторной недостаточности (ферментные препараты), гипергликемии. Прогноз неблагоприятный: полное излечение невозможно, при адекватной терапии достижима компенсация панкреатической недостаточности.
Общие сведения
Фиброз поджелудочной железы – клинико-морфологическая форма хронического воспалительного процесса панкреас, являющаяся исходом, завершающим этапом течения основного заболевания. Распространенность фиброза поджелудочной железы неуклонно растет в связи с увеличивающейся частотой острых и хронических панкреатитов; данная патология диагностируется более чем у 40% пациентов с заболеваниями панкреас. При злоупотреблении спиртными напитками полное замещение паренхимы поджелудочной железы фиброзной тканью развивается в течение 15-20 лет, что приводит к инвалидизации и летальному исходу. Росту заболеваемости способствует неэффективное лечение основной патологии, несоблюдение пациентами рекомендаций, зачастую – продолжение алкоголизации. Лечением фиброза поджелудочной железы занимаются специалисты в области гастроэнтерологии, терапии, хирургии.
Фиброз поджелудочной железы
Причины фиброза поджелудочной железы
Основной причиной развития фиброза поджелудочной железы является хронический панкреатит. Специалистами доказано, что очаги замещения функционирующих элементов соединительной тканью формируются в периоды обострения воспаления, и их распространенность зависит от стажа заболевания. К рецидивированию основной патологии и прогрессированию фиброза поджелудочной железы чаще всего приводит употребление алкоголя, но способствуют и такие факторы, как обилие в рационе жирной пищи, недостаток витаминов и антиоксидантов, микроэлементов. Важную роль в развитии фиброза играет табакокурение, которое нарушает секрецию бикарбонатов поджелудочной железой и предрасполагает к разрастанию соединительной ткани.
Фиброз поджелудочной железы также может развиваться при заболеваниях, сопровождающихся повышением давления в протоковой системе панкреас (при патологии желчевыводящих путей и желчного пузыря): панкреатическая гипертензия приводит к нарушению целостности протоков, повреждению паренхимы, воспалению. К редким причинам фиброза поджелудочной железы относят гиперлипидемию, муковисцидоз, воздействие токсических веществ (в том числе лекарственных препаратов: гипотиазида, ацетилсалициловой кислоты и других), травмы.
Независимо от провоцирующих факторов, фиброз поджелудочной железы является следствием аутолиза ее паренхимы при активации протеолитических ферментов, отека, некроза и инфильтрации. Патогенез заболевания при воздействии алкоголя имеет особенности: в результате алкогольного повреждения снижается содержание в панкреатическом соке бикарбонатов и повышается уровень белка, вследствие чего белковые преципитаты в виде пробок обтурируют мелкие протоки, создавая условия для формирования фиброза поджелудочной железы.
Симптомы фиброза поджелудочной железы
Клиническая картина фиброза поджелудочной железы определяется внешнесекреторной недостаточностью (снижением секреции ферментов, бикарбонатов и уменьшением объема панкреатического сока) и нарушением углеводного обмена. Объем продуцируемых ферментов снижается на 80-90% и более, поэтому симптомы экзокринной недостаточности при фиброзе поджелудочной железы выражены существенно: снижается масса тела, имеет место диарея до восьми раз в сутки (при приеме ферментных препаратов и соблюдении пациентом диеты данный признак может быть менее выраженным или даже отсутствовать), стеаторея. Вследствие нарушения секреции бикарбонатов снижается интрадуоденальный уровень рН, что приводит к активации цАМФ клеток кишечной стенки и секреторной диарее: наблюдается водянистый стул. Снижение массы тела вызвано не только нарушением переваривания пищи и ее всасывания в кишечнике, но и ограничением ее объема при болевом синдроме. Длительная стеаторея при фиброзе поджелудочной железы приводит к дефициту жирорастворимых витаминов (К, А, Е, D), что проявляется нарушением адаптации зрения в условиях темноты, повышенной кровоточивостью, развитием остеопороза.
У подавляющего большинства пациентов имеет место нарушение углеводного обмена, а у двух третей – признаки сахарного диабета (сухость во рту, жажда, общая слабость, кожный зуд, сонливость). Поскольку фиброзные изменения затрагивают все клетки островкового аппарата железы, снижается секреция и инсулина, и глюкагона. Диабет при фиброзе поджелудочной железы редко сопровождается гипогликемическими состояниями, кетоацидозом, ангиопатией.
Диагностика фиброза поджелудочной железы
Консультация гастроэнтеролога при фиброзе поджелудочной железы позволяет выявить некоторые объективные признаки патологии: дистрофические изменения (вплоть до кахексии), сухость кожи, языка, цианоз, покраснение лица, атрофию подкожной клетчатки в области проекции панкреас. Поджелудочная железа пальпируется в виде плотного тяжа. В лабораторных анализах определяется выраженное уменьшение содержания белка крови, снижение альбумино-глобулинового коэффициента. Активность панкреатических ферментов, в том числе амилазы, низкая (это неблагоприятный признак, свидетельствующий о тотальном поражении поджелудочной железы).
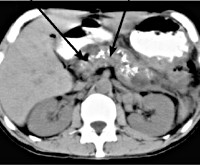
Важный метод диагностики фиброза поджелудочной железы – ультразвуковое исследование органов брюшной полости (УЗИ брюшной полости). Определяется диффузное повышение эхогенности органа, структура неоднородная, размеры уменьшены; возможно выявление расширения вирсунгова протока. Более информативна эндоскопическая ультросонография, которая позволяет выявить линейные тяжистые включения разной протяженности и формы, бугристость контуров, гиперэхогенность паренхимы. При проведении ЭРХПГ выявляются изменения протокового аппарата, вызванные образованием рубцов.
Для подтверждения диагноза может проводиться КТ поджелудочной железы. Если данный метод диагностики не дает необходимой информации, выполняется биопсия поджелудочной железы, которая является «золотым стандартом» диагностики фиброза поджелудочной железы и позволяет получить достоверные данные о морфологических изменениях органа.
Лечение фиброза поджелудочной железы
Лечение фиброза поджелудочной железы направлено на восполнение внешне- и внутрисекреторной недостаточности. Назначается диета № 5п, включающая стимулирующие секрецию ферментов блюда, продукты с высоким содержанием белка. Ограничиваются легкоусвояемые углеводы. При выраженной кахексии питание парентеральное. Этиотропное лечение заключается в устранении причин патологии (исключение употребления алкоголя, проведение холецистэктомии при желчнокаменной болезни, хирургическое лечение папиллостеноза и т. д.).
С целью замещения экзокринной недостаточности назначаются ферментные препараты: панкреатин, липаза и другие. При абсолютной недостаточности поджелудочной железы данные препараты применяются постоянно в максимальных дозировках. Критериями эффективности заместительной терапии являются прекращение снижения массы тела, снижение диспепсических явлений, устранение диареи. Коррекция нарушений углеводного обмена проводится пероральными сахароснижающими препаратами; крайне редко требуется инсулинотерапия. Вне эпизодов обострения основного заболевания показано санаторно-курортное лечение.
При выраженном болевом синдроме, неэффективности консервативной терапии, стремительном снижении веса, частых рецидивах панкреатита проводится хирургическое лечение фиброза (резекция поджелудочной железы в различных объемах).
Прогноз и профилактика фиброза поджелудочной железы
Прогноз при фиброзе поджелудочной железы определяется объемом функционирующей ткани, а также соблюдением пациентом рекомендованного лечения. При полном пожизненном отказе от алкоголя, правильном применении ферментных препаратов возможно длительное течение заболевания без существенного прогрессирования. Однако не существует методов, позволяющих устранить фиброз.
Профилактика патологии заключается в отказе от алкоголя, своевременном лечении заболеваний, которые могут стать причиной фиброза поджелудочной железы. Пациенты с диагностированным фиброзом подлежат диспансеризации. Дважды в год необходимо профилактическое обследование с оценкой наличия или отсутствия прогрессирования и проведением коррекции терапии (при необходимости).
Опубликовано: 15 октября 2014 в 10:28

Хроническому панкреатиту свойственно вяло текущее продолжительное воспаление, которое часто приводит к диффузным изменениям паренхимы, атрофии железистых тканей и замещению их на фиброзную (соединительную) ткань. Этот патологический процесс нарушает основные функции поджелудочной железы, вызывая дисбаланс во многих системах организма.
Клиническая картина фиброза поджелудочной железы представляет трудно диагностируемую, динамично развивающуюся болезнь, с деструкцией ткани на участках с патологическими изменениями, которая в начальной стадии протекает бессимптомно. Поэтому чаще всего диффузные изменения тканей органа с участками фиброза впервые диагностируются на плановом УЗИ брюшной полости.
Фиброз поджелудочной железы – уплотнение (рубцевание) соединительной ткани. Этому процессу может способствовать как нарушение обмена веществ в организме, так и хронический воспалительный процесс, вызванный алкогольной, вирусной и лекарственной интоксикацией, а также заболеваниями гепато-билиарной системы.
При фиброзном панкреатите на УЗИ врач регистрирует диффузные изменения поджелудочной железы, которые проявляются в повышенной эхогенности и плотности тканей органа. Также не редкость то, что на экране монитора визуализируется уменьшение размеров органа, хотя это происходит не всегда и зависит от степени распространения рубцовых изменений.
Многие больные, читая протокол ультразвукового исследования, задают вопрос: «Диффузные изменения – это что?». Термин диффузные – не диагноз, а информация для врача, обозначающая, что отклонения от нормы распространяются по всей паренхиме. Диффузные изменения в протоколе УЗИ укажут доктору на отсутствие в железе опухолей и кист. Это позволит ему исключить диагноз кистозный панкреатит и фиброму поджелудочной железы.
Фиброма относится к доброкачественным опухолям, образующимся из соединительной ткани, и отличается медленным ростом и отсутствием метастазов.
Небольшая фиброма долгое время не вызывает никаких симптомов и не требует лечения. Чаще всего ее выявляют на УЗИ.
Если размеры опухоли велики, то сдавливая органы, расположенные по соседству, она вызывает различные симптомы, которые во многом зависят от места локализации фибромы.
- Основным признаком доброкачественного новообразования поджелудочной железы является боль, возникающая в левом или правом подреберье, области пупка и эпигастрии.
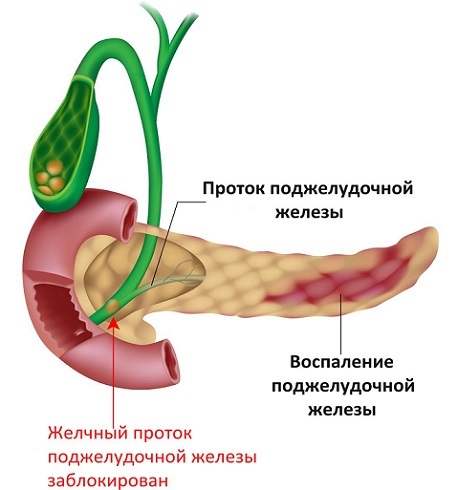
- Если опухоль расположена в головке органа, то пережатый желчный проток безотлагательно проявит симптоматику желтухи.
- Фиброма, сжимающая двенадцатиперстную кишку, спровоцирует признаки, похожие на кишечную непроходимость: тошноту, рвоту и другие.
Лечение и диета

Консервативное лечение предусматривает снятие боли и воспаления, устранение дисфункции органа, профилактика рецидивов, создание функционального покоя железе при помощи диетического питания. Диета при лечении панкреатита занимает ведущее место.
Оперативное лечение предусматривает:
- Вылущивание опухоли;
- Резекция части органа (чаще хвоста), где расположена опухоль;
- Удаление опухоли (локализация в головке) вместе с двенадцатиперстной кишкой;
После проведения оперативного лечения для восстановления больного и дальнейшего благоприятного прогноза пациенту необходимо придерживаться здорового образа жизни и диетического питания. Врачи при данном заболевании рекомендуют диету №5п.
Фиброзно-жировые изменения поджелудочной железы
Фиброзно-жировые изменения поджелудочной железы чаще всего характерны для пожилых людей. Особенно тех, которые страдают сахарным диабетом. У них ткани органа частично заменяются жировой тканью. Если у больного нет симптомов заболевания или каких-нибудь других отклонений, то обычно врачи никакого лечения не назначают, кроме диеты.
Также на УЗИ может выявиться умеренный фиброз поджелудочной железы. Это состояние всегда говорит о хроническом воспалении в органе, при котором его ткани равномерно замещаются соединительной тканью. В этом случае размеры поджелудочной железы могут быть как нормальными, так и умеренно уменьшенными. Но всегда повышается плотность и происходит усиление эхогенности. Данное состояние может возникать при остром и хроническом панкреатите.
Очаговый фиброз характеризуется появлением единичных очагов патологических изменений. Он является начальной стадией фиброза. Стоит отметить, что это заболевание может стать причиной возникновения таких болезней как холецистит, воспаление желчных путей и печеночные колики. При заболевании необходимо придерживаться строгой диеты и полностью отказаться от вредных привычек: алкоголя и курения. В противном случае могут возникнуть серьезные проблемы со здоровьем.

При наличии незначительных фиброзных включений в поджелудочной железе не стоит сильно волноваться. Данный диагноз может говорить о неправильном питании, постоянных стрессах или недавно перенесенном воспалительном заболевании. Но все равно любой патологический процесс не стоит пускать на самотек, потому что в дальнейшем это может привести к серьезным поражениям органа.
Фиброз поджелудочной железы – общее название процессов, развивающихся в органе из-за острых и хронических воспалительных патологий. Может обнаруживаться во время планового медицинского осмотра.
Наличие фиброзного процесса говорит о том, что в поджелудочной железе (панкреасе) развиваются деструктивные процессы.
Что такое фиброз
Поджелудочная состоит из двух тканей – стромы и паренхимы. Соединительнотканная обеспечивает опорную функцию.
Паренхима – это ткань, клетки которой выделяют панкреатические ферменты и инсулин. Под действием разрушительных факторов происходит разрушение паренхимы и ее фиброзирование.
Процесс прогрессирует, если паренхима начинает изменяться. При наличии рубцовой и жировой ткани говорят о фибролипоматозе.
Фиброз – это необратимый процесс, потому что пораженная ткань не восстанавливается. Иногда разрастание патологической ткани происходит бесконтрольно.
Типы и классификация заболевания
Выделяют острое и хроническое течение заболевания. Острое заболевание возникает резко и быстро, симптомы бывают очень выраженные.
При хроническом фиброзе патологические процессы протекают медленно. Болезнь опасна тем, что длительное время не проявляет себя.
- Кистозный. Он характеризуется ростом доброкачественной опухоли. Болезнь не имеет ярко выраженных симптомов. По мере развития заболевания начинает выделяться густой панкреатический сок с большим количеством ферментов. Они не проникают в кишечник, отчего пищеварение нарушается.
- Диффузный. Патологический процесс распространяется по всему органу. Заболевание проявляется выраженными симптомами и протекает остро.
- Очаговый. Поражение не затрагивает все ткани. Выраженность симптомов зависит от объема поражения.
- Фиброма. Не образует метастазов. Новообразование обычно не ухудшает качество жизни.
- При перидуктальном фиброзе происходит перерождение протоков железы. Болезнь отличается тяжелым течением.
Причины
К главным факторам прогрессирования патологии относят:
- постоянное злоупотребление спиртными напитками;
- курение;
- применение суррогатов спиртного и некачественных алкогольных напитков, химических веществ;
- отложение камней в желчевыводящих протоках;
- воспаление 12-перстного отдела кишечника;
- некачественное питание с употреблением значительного количества нездоровой еды;
- инфекции;
- увеличение массы тела;
- стрессы;
- продолжительный прием некоторых препаратов;
- муковисцидоз (наследственное заболевание, при котором наблюдается кистозный фиброз);
- повышенная активность щитовидки.
Симптомы и основные проявления
Чаще всего болезнь проявляет себя такими симптомами:
- болевые ощущения (они бывают в эпигастрии, причем боль описывается как сильная, опоясывающая);
- умеренное ощущение тяжести после приема еды;
- неприятные ощущения после приема пищи, тошнота;
- отрыжка;
- нарушение аппетита вплоть до анорексии;
- повышенное образование кишечных газов;
- понос;
- наличие непереваренных комочков еды в испражнениях;
- понижение массы тела;
- астения, возникающая по причине израсходования собственного жирового запаса организма;
- нарушения сна в виде бессонницы и сонливости в дневное время;
- падение двигательной активности.
При интенсивном развитии фиброза имеет место прогрессирование фибромы. Жалобы пациента будут зависеть от размеров опухолевого образования. Если оно крупное, то пациент ощущает боли, тошноту, рвоту, в ряде случаев проявляется желтуха.
Методы диагностики
Наиболее быстрый и дешевый способ диагностики фиброзных изменений – это ультразвуковое обследование. Об увеличении соединительной и фиброзной ткани свидетельствует повышение эхогенности органа.
Важен и осмотр человека: кожа сухая, а ее тургор снижен.
Если на УЗИ заметны диффузные изменения, то патологические участки равномерно располагаются в ткани поджелудочной. То же наблюдается и при фиброзно жировых перерождениях. При очаговых изменениях поражается один участок органа.
Анализ кала назначается для определения степени нарушения функциональности поджелудочной. О недостаточности ферментов говорят, если в фекалиях находят остатки еды.
Прочие диагностические мероприятия:
- определение количества ферментов в 12-перстной кишке;
- С;
- определение концентрации эластазы в кале;
- секретин-холестериновое исследование.
Лечение
Терапевтические меры являются комплексными и включают в себя медикаментозное лечение, диетическое питание, применение народных средств.
Лекарственная терапия
Лечение имеет сходство с хроническим панкреатитом. Как правило, врачи назначают:
- обезболивающие средства при наличии стойкого болевого синдрома;
- спазмолитики (снимают боль и улучшают продвижение панкреатических ферментов);
- желчегонные средства;
- нестероидные противовоспалительные медикаменты;
- ферментные препараты;
- средства, снижающие кислотность желудочного сока.
Ферментные препараты иногда назначают постоянно.
Диета и питание
Больному необходимо полностью отказаться от любых спиртных напитков, даже в минимальном количестве.
Нужно сократить потребление бульонов, жирной еды, полностью исключить жареное и копченое.
Питаться нужно маленькими порциями и часто. Если есть лишний вес, то нужно срочно избавиться от него.
- ржаной, а также свежий хлеб;
- мороженое;
- какао;
- кофе;
- газированные напитки;
- жирные молочные продукты;
- рыба жареная, соленая и копченая;
- яйца вареные и жареные;
- утка, гусь, свинина;
- редька, редис и репа;
- щавель;
- грибы;
- бобовые;
- чеснок;
- пряности;
- виноград, бананы;
- финики, а также инжир.
- слегка подсушенный серый хлеб;
- супы протертые;
- вареные каши;
- нежирные сорта мяса – говядина, телятина, курятина, крольчатина, индюшатина;
- печеные или отварные овощи;
- вареная нежирная рыба;
- фрукты;
- ягоды;
- слабый чай или отвар шиповника;
- любые молочнокислые продукты со сниженным количеством жира;
- немного сливочного и растительного масла как добавки к основным блюдам.
В острой фазе фиброза диета такая же, как и при остром панкреатите. В первые 2 дня – голодание, питье большого количества минеральной воды. Далее рацион постепенно расширяется, начиная с введения киселя и протертой каши.
Народные способы лечения
Существуют простые рецепты приготовления эффективных домашних лекарств для лечения поджелудочной железы:
- 1 ч. л. семян укропа залить стаканом кипятка, настоять час. Весь объем нужно выпить в течение дня.
- Полезно есть овсяную кашу без масла, соли несколько раз в день в течение недели.
- Приготовить смесь из 1 кг лимонов (убрать косточки), 300 г чеснока, 300 г петрушки. Все ингредиенты прокрутить через мясорубку. Принимать по 1 ч.л. 3 раза в день перед едой.
- 1 стакан гречневой крупы залить кефиром и оставить на ночь. Одну половину съесть утром, а вторую – вместо ужина.
- Полезно пить отвар из шиповника.
Осложнения
К основным осложнениям относят:
- диабет;
- хроническое отравление организма;
- абсцесс;
- фиброзный хронический панкреатит;
- асцит;
- язва 12-перстной кишки;
- рак поджелудочной.
Каков прогноз
Не существует способов полного восстановления ткани органа. Лекарства не могут трансформировать пораженную ткань в здоровую. Прогноз определяется особенностями функционирования больного органа, наличием или отсутствием вредных привычек.
При злокачественных поражениях прогноз ухудшается. Он является неблагоприятным при запущенных формах рака.
Продолжительность жизни
Однозначно ответить на вопрос о том, сколько живут с подобной патологией, нельзя. Соблюдение рекомендаций врача позволяет обеспечить долгую жизнь. При запущенных формах болезни длительность жизни варьируется от нескольких месяцев до нескольких лет.
Когда необходимо хирургическое вмешательство
При закупорке желчевыводящих протоков, увеличении фибромы необходимо срочное хирургическое вмешательство. Оно улучшает состояние пациента. После операции несколько дней больной должен находиться на строгой диете.
Общие рекомендации по образу жизни
Пациенту нужно неукоснительно придерживаться диеты. Отступать от нее ни в коем случае нельзя.
Непременное условие успешного лечения – полный отказ от алкоголя.
Профилактика
Профилактика развития фиброза − это регулярное обследование. Необходимо устранить все вредные факторы:
- алкоголь;
- курение;
- гиподинамию;
- употребление нездоровой еды.
При обострениях патологии рекомендуется принимать все назначенные врачом медикаменты.
Заключение
Фиброзные изменения в поджелудочной не приводят к смертельному исходу. Чтобы избежать осложнений, нужно регулярно обследоваться у врача, соблюдать диету. Большое значение имеет прием рекомендованных медикаментов.
Источник статьи: http://mr-gergebil.ru/chto-takoe-fibrozno-zhirovye-izmenenija-podzheludochnoj-zhelezy/
Жировая дистрофия поджелудочной железы симптомы и лечение
Липоматоз поджелудочной железы (ПЖ) — это замещение нормальной железистой ткани жировыми клетками. Не является отдельным заболеванием — отражает патологические процессы в паренхиматозных органах. При осмотре с помощью УЗИ эти изменения описываются как жировая дистрофия поджелудочной железы. Липоматоз встречается редко, имеет тенденцию к прогрессирующему течению и сопровождается тяжелыми нарушениями в организме за счет снижения или утраты функций пораженным органом. Характер жирового изменения тканей может быть как локальным, так и диффузным. Поражается любой отдел ПЖ: головка, тело или хвост.
Формы и степени дистрофии ПЖ
В зависимости от характера изменений, произошедших в поджелудочной железе, в медицинской практике трансформация классифицируется на несколько видов.
Диффузные изменения характерны для мышечной липомы, липидные клетки имеют свойство разрастаться по мышечным волокнам, границы нормальной и патологической ткани смыты.
Узловатая дистрофия характеризуется формированием узлов, которые локализуются симметрично, они окружены специфической капсулой. Чаще всего образуется много патологических узелков. Смешанный вид объединяет признаки двух предыдущих форм.
Диффузные изменения поджелудочной железы по типу жировой инфильтрации классифицируются по степеням тяжести процесса. Выделяют три степени:
- Первая степень. Ожирение захватило около 30% органа, при этом нарушение функциональности оного, умеренное. На этой стадии заболевание не сопровождается какими-либо симптомами;
- Вторая степень характеризуется распространением липидной ткани на 50-60% от всего органа, отмечается нарушение работы ПЖ;
- Третья степень – липидной ткани более 60%. Присутствуют яркие клинические проявления патологии, которые обусловлены пищеварительной и эндокринной недостаточностью.
Многие медицинские специалисты не поддерживают данную классификацию, поскольку часто первая степень протекает намного сложнее, чем 2-3 стадия заболевания.
Способы диагностики
Жировая инфильтрация поджелудочной железы определяется с применением таких исследований:
- Биохимический и клинический анализы крови, анализ мочи — для оценки состояния экзокринной и эндокринной части органа.
- Копрограмма (анализ кала) — позволяет уточнить наличие панкреатита.
- Магнитно-резонансная томография — назначается, если результаты УЗИ не помогли поставить диагноз. Метод помогает увидеть и различить диффузное изменение поджелудочной железы по типу стеатоза.
- Пункционная биопсия — проводится, чтобы получить представление о характере очагов, поразивших железу.
Несмотря на скрытое течение стеатоза, увидеть патологические изменения в органе можно с помощью УЗИ. Данный метод диагностики не назначают на ранней стадии болезни из-за отсутствия симптомов.

Жировые клетки имеют свойство разрастаться и поражать другие органы. Поэтому очень важно обнаружить заболевание на ранней стадии и приступить к лечению или предупредить заболевание.
Чтобы не пропустить начало ожирения поджелудочной и печени (жировой гепатоз), врачи рекомендуют людям с лишним весом, проблемами пищеварения и сахарным диабетом проходить УЗИ несколько раз в год.
Причины и симптомы появления жировой дистрофии железы
В патогенезе лежат процессы, которые провоцируют воспалительные преобразования в органе либо приводят к токсическому поражению. В первую очередь жировая инфильтрация поджелудочной железы развивается вследствие таких патологий: сахарный диабет, острая и хроническая форма панкреатита.
К дегенеративным преобразованиям ведут некоторые медикаментозные препараты либо др. токсические компоненты, оказывающие разрушающее воздействие на клетки органа. Немалая роль в генезе отводится генетической предрасположенности, травмированию ПЖ.
Провоцируют развитие жировой дистрофии другие заболевания желудочно-кишечного тракта:
При панкреатите нередко возникают и др. осложнения. Парапанкреатический инфильтрат возникает из-за воспаления – это реакция иммунитета на некроз тканей. К возможным исходам относят рассасывание, формирование кист поджелудочной железы, гнойные процессы.
Дистрофия железы протекает бессимптомно, но в некоторых случаях жировая ткань в головке или хвосте органа может сдавливать выводные протоки, что приводит к болезненным ощущениям и др. симптомам на ранней стадии.
Что такое жировая инфильтрация поджелудочной железы, выяснили. Рассмотрим клинику на поздних этапах:
- Болевой синдром разной интенсивности, в проекции железы ощущение дискомфорта и сдавленности – возникают после потребления пищи;
- Диспепсические проявления – приступы тошноты, рвоты, повышенное газообразование, беспричинная диарея;
- Вялость и общее недомогание (обычно жалуются те пациенты, которые имеют лишний вес).
На запущенной стадии стеатоза ПЖ начинает скапливаться сахар в крови, поскольку железа не может нормально работать, что приводит к диабетическим симптомам и осложнениям.
Виды гепатоза печени
Гепатоз (дистрофия) печени может протекать в острой либо хронической форме. При отравлении алкоголем, ядами, токсическом или пищевом отравлении возникает быстротекущий острый гепатоз.
Развитие хронического ожирения печени и поджелудочной железы возникает в результате злоупотребления жирной пищей и повышения содержания в крови холестерина. Одной из частых причин гепатоза является неумеренное потребление алкоголесодержащих напитков. В таком случае в органе откладывается жир, замещающий здоровые ткани фиброзной (синдром «алкогольной печени»), печень увеличивается в объемах, активность здоровых клеток значительно снижается, прогрессирует цирроз.
Неалкогольный первичный и вторичный жировые гепатозы могут быть следствием хронических заболеваний:
- сахарного диабета;
- панкреатита;
- язвенного колита.
Предпосылками для гепатоза выступает как ожирение, так и быстрое снижение веса, прием медикаментов или непроверенных биологических добавок.
Побочным действием антибиотиков и сильнодействующих лекарственных средств часто может быть застой желчи в печени и поджелудочной железе, что служит причиной развития холестатического неалкогольного гепатоза. Этот вид жировой дистрофии органов вызывается и хронической интоксикацией организма. Следующей стадией заболевания после холестатического ожирения печеночных клеток – гепатит.
Лечение липоматоза поджелудочной железы
Процесс дегенерации органа – это опасное состояние, которое нельзя повернуть вспять даже с помощью лекарственных препаратов. Те ткани, которые уже заместились, никогда не трансформируются в здоровые клетки. Но это не означает, что лечиться не нужно. Грамотная терапия позволяет замедлить прогрессирование патологии.
Пациентам в первую очередь рекомендуется изменить образ жизни – диетическое питание, оптимальная физическая активность, снижение массы тела. Из рациона требуется исключить все жирные блюда, отказаться от способа приготовления – жарка. Нежелательно пить спиртное, поскольку алкоголь усиливает нарушения поджелудочной железы. Надо отказаться от полуфабрикатов с сомнительным составом. Продукты с липоидным (растительным) жиром разрешены в минимальном количестве.
Чтобы максимально снизить нагрузку с ослабленного органа, диета подразумевает потребление большого количества свежих фруктов и овощей, натурального сока. Кушают часто, но маленькими порциями.
Важно соблюдать питьевой режим. Достаточное употребление чистой воды способствует нормализации процессов обмена в организме, в том числе и в самой железе. Пациенту надо выпивать от двух литров воды в сутки.
Если игнорировать результаты УЗИ, показывающие фиброзный процесс, то это смертельно. Вскоре заместятся все здоровые клетки, железа перестанет работать. Прогноз такой картины не утешительный.
Задача консервативного лечения – восстановить нормальный пищеварительный процесс, также проводится заместительная терапия. Назначают ферментные средства, которые аналогичны веществам, вырабатываемым поджелудочной железой:
Чтобы защитить печень и улучшить ее работу, рекомендуется применять гепатопротекторы. Для борьбы с хроническими болезнями желудочно-кишечного тракта используются медикаменты, подавляющие активность желудочного сока (ингибиторы протонной помпы). Антибиотики назначаются только в тех случаях, когда в организме прогрессирует бактериальная инфекция.
Когда у больного выявлена недостаточность инсулина, то в терапии применяют лекарства на основе гормона, что помогает нормализовать содержание глюкозы. Дополнительно можно воспользоваться народными методами (отвары и настои с травами), ориентированными на снижение сахара в крови. Ромашка аптечная, тысячелистник, бессмертник, листья подорожника, почки березы – лечебные растения, помогающие предотвратить дистрофические изменения в ПЖ.
Информация о признаках заболеваний поджелудочной железы предоставлена в видео в этой статье.
При ожирении поджелудочной железы лечение и симптомы зависят прежде всего от стадии заболевания. Данная патология связана с повышенным, неравномерным скоплением жировых тканей, ее еще называют липоматозом, стеатозом или жировой дистрофией. Причем этот процесс может возникать в тканях любых органов и систем.
Как же проявляется замена нормальных, здоровых клеток поджелудочной железы жировыми, какой вред при этом наносится организму и какие методы предлагает современная медицина, чтобы вылечить патологию?
Что такое липоматоз ПЖ?
Липоматоз ПЖ — это необратимый процесс, при котором клетки органа постепенно атрофируются, их место занимает не соединительная, а жировая ткань. Это доброкачественное состояние взрослой ПЖ, второе название — стеатоз. Код по МКБ № 10 – к.86.
Патологические изменения затрагивают паренхиму органа, но бывает образование крупных липом на поверхности железы.
Причины патологии
Причины липоматозных изменений в ПЖ изучены не до конца. Часто липодистрофия выявляется у пациентов старшего возраста, когда одновременно имеется:
- патология поджелудочной железы;
- ожирение;
- повышенный аппетит;
- злоупотребление алкоголем, курение;
- частые вирусные инфекции.
Доказанной конкретной причины патологической трансформации тканей ПЖ не установлено. Существует ряд факторов или заболеваний (помимо патологии самой ПЖ), которые могут спровоцировать дегенерацию тканей железы и печени одновременно:
- наследственные (семейные) заболевания обмена веществ у пациента или родственников;
- нарушения гормонального фона;
- сахарный диабет и гипотиреоз;
- заболевания гепатобилиарной системы;
- избыточный вес.
Перечисленная патология может быть и причиной, и следствием липоматоза.
Описаны случаи липоматоза ПЖ у совершенно здоровых людей.
Крупные липомы на поверхности органа могут быть следствием травмы или воспаления. Иногда они являются предшественниками злокачественной опухоли, выделяют гормоны и прорастают вглубь тканей. Описаны отдельные случаи прорастания липомы через отверстие диафрагмы образованием липоматоза переднего средостения.
Симптоматика
Поскольку липодистрофия ПЖ развивается медленно, на протяжении нескольких лет, то протекает в большинстве случаев бессимптомно. Опасность состояния заключается в том, что человек длительное время не догадывается об имеющейся патологии ПЖ.
Нередко липоматоз значительной степени вызывает экзокринную недостаточность железы. Аналогичные изменения одновременно развиваются и в печени.
Симптоматика зависит от масштаба замещения нормальных тканей жировыми клетками. Начальная стадия имеет бессимптомное течение. По мере прогрессирования процесса функции ПЖ неуклонно снижаются, возникают проблемы с пищеварительной системой. Появление поноса и боли в животе различной локализации с иррадиацией в поясничную область — это наиболее частые и типичные проявления.
Со временем клиника нарастает, возникают другие признаки жировых изменений в ПЖ:
- тошнота и рвота;
- метеоризм (вздутие живота);
- отрыжка;
- астенические проявления (слабость, утомляемость, сонливость, раздражительность, головные боли, нарушение сна).
Формы, виды и степени липоматоза
В тканях ПЖ в большинстве случаев обнаруживаются:
- мелкие множественные липомы, равномерно занимающие весь объем органа, распространены диффузно;
- небольшие внутренние или единичные крупные жировики, прорастающие в здоровую ткань железы;
- липоматозные отложения, которые образуются на соединительной ткани в месте травмы или повреждения и сочетаются с фиброзом;
- локальные липомы, отграниченные от окружающей здоровой ткани соединительнотканной оболочкой — они не представляют опасности, поскольку прочная капсула не дает возможности выходу жира в ткани, и сама не прорастает, а только раздвигает ткани, располагаясь между их клетками.
Таким образом, встречаются 3 вида жировой инфильтрации ПЖ:
- диффузный — липидные клетки равномерно распространены в тканях ПЖ;
- узловатый — ограниченные отложения жира, окруженные капсулой из соединительной ткани, чаще всего расположены симметрично;
- диффузно-узловатый — при ультразвуковом исследовании обнаруживается одновременно два вышеперечисленных вида жировых изменений.
К отдельному виду патологических изменений относится эпидуральный тип поражения у пациентов с синдромом Кушинга на фоне новообразования гипофиза доброкачественного характера.
Распространяются липоматозные изменения в ПЖ медленно, в своем развитии проходят 3 стадии (степени):
- Липоматоз 1 степени — поражается
Так развивается хронический панкреатит, для его длительного течения характерно:
- разрастание тканей;
- формирование уплотнения и узлов из соединительной ткани;
- возникновение многочисленных фибром.
Симптоматика жировой инфильтрации
Процесс, при котором происходит замена здоровых, отлично функционирующих клеток жировыми является необратимым, т.е. измененные ткани не подлежат инволюции — обратной трансформации. В большинстве случаев болезнь развивается латентно, т.е. без явных признаков, а ее диагностирование происходит во время ультразвукового исследования, часто не связанного с этим недугом. Жировая дистрофия развивается очень медленно, первые симптомы патологии могут проявиться как спустя 2 года, так и через десятилетия.
Блюда, разрешенные для употребления больным
Главное условия для пищи — минимум жира. Рекомендуется при приготовлении блюда их варить, либо готовить на пару. Она должна быть щадящей, это относится к температуре, консистенции.
- Желательно регулярно употреблять минеральную воду, она должна быть негазированной.
- Фрукты употреблять нежелательно.
- Мясо рекомендуется употреблять диетическое- рыба, птица, кролик. Разрешаются овощи — картофель, тыква, кабачки.
- Обязательно употреблять крупы, так как они содержат необходимые минералы.
Разрешены к употреблению молочные продукты. Они должны быть низкой жирности — творог, сметана, кефир.
Диету необходимо сбалансировать таким образом, чтобы общее количество калорий, употребляемых в сутки, не превысило 2800 Ккал.
Симптомы при сдавливании близлежащих тканей
Болезненность в брюшине — признак того, что произошло нарушение в функциональности ЖКТ. И при жировом стеотозе это нередко имеет место, поскольку такие клетки способны достаточно активно размножаться, заполняя собой большую площадь. Когда жировая инфильтрация поджелудочной железы происходит равномерно, обычно никаких беспокойств подобное состояние не вызывает.
Однако ухудшение ситуации может произойти в том случае, когда фиброзные клетки начинают создавать группы. У человека образуется опухоль доброкачественного характера — липома. Сама по себе она не агрессивна и не дает метастазы в другие органы, соответственно, опасности для соседних органов нет.
Но осложнения все же проявляются, когда опухолевое образование увеличивается в размерах и начинает придавливать сосуды, окончания нервов и поджелудочные протоки. Это становится причиной следующих признаков:
Роль поджелудочной железы в организме животного
Поджелудочная железа у кошек представляет собой орган системы пищеварения, который выполняет эндокринные и экзокринные функции.
Эндокринные функции выражаются в синтезе гормонов, которые регулируют углеводный обмен путем увеличения или снижения концентрации глюкозы в крови и тканях. К таким гормонам относятся инсулин и глюкагон.
Экзокринная функция заключается в выработке панкреатического сока, содержащего ферменты для переваривания протеинов, липидов и углеводов.
При нормальном функционировании органа у кошек, секрет поджелудочной железы выделяется в двенадцатиперстную кишку, где воздействует на пищевой ком, который поступает из желудка. Однако при закупорке протоков железы в результате воспаления, опухоли или других факторов, активные ферменты начинают переваривать собственные ткани. Вовлечение в патологический процесс патогенной микрофлоры быстро приводит к развитию сепсиса, который становится причиной летального исхода у кошек.
Терапевтические методы лечения стеатоза поджелудочной железы
Ожирение поджелудочной железы достаточно сложно поддается терапевтическому воздействию. Обычно специалисты назначают комплексное лечение, включающее:
- улучшение качества жизни больного;
- прием медикаментозных препаратов;
- удаление жировых тканей посредством хирургического вмешательства.
Если образ жизни корректируется в начале патологического процесса, то практически сразу происходит улучшение состояния, причем удается обойтись без медикаментозной терапии. Снижения интенсивности неприятных проявлений липоматоза удается достигнуть посредством следующих методов:
- изменения рациона;
- снижения массы тела пациента;
- отказа от употребления алкогольных напитков;
- увеличения физической активности.
На прием лекарственных средств особо рассчитывать не приходится, так как они не позволяют лечить жировую инфильтрацию. Роль большинства из них заключается лишь в том, чтобы снизить неприятные проявления заболевания.
В симптоматической терапии применяются следующие лекарственные препараты:
- Лекарства с выраженным обезболивающим действием — Ибупрофен и его аналоги: Нурофен, Бруфен, Бурана, Ибуфен, Миг 200 или 400, Фаспик и др.; а также Дротаверин (Но-шпа).
- Средства, улучшающие процесс переваривания пищи: Панкреатин, Биозим, Пензитал, Мезим Форте и другие препараты, содержащие пищеварительные ферменты.
- Противодиарейные лекарства: Лоперамид, Диара, Лопедиум, Имодиум.
- Препараты, устраняющие тошноту: Метоклопрамид, Перинорм, Церукал, Метамол.
- Средства-спазмолитики, устраняющие кишечные спазмы: гидрохлорид мебеверина и структурные аналоги — Мебеверин, Дюспаталин, Спарекс.
Кроме того, больному может потребоваться прием средств, нормализующих гормональный фон, уровень глюкозы в крови при диабете и обеспечивающих лечение сопутствующих патологических состояний.
Когда врач диагностирует жировой гепатоз, он оценивает состояние пациента и по результатам анализов назначает определенную медикаментозную терапию. А так как любые лекарства обладают побочными эффектами и противопоказаниями, принимать их следует исключительно под контролем лечащего врача.
Если пациент обращается к специалисту, когда заболевание находится на запущенной стадии, то без хирургического вмешательства, скорее всего, не обойтись. Операция направлена на то, чтобы удалить липоматоз, однако это является лишь временной мерой — жировая ткань после этого замещается на рубцовую.
В медицинской практике подобную процедуру назначают довольно редко, так как существует ряд сложностей по ее проведению и высокий риск возникновения осложнений. По мнению специалистов, не лекарства или операция, а диета при ожирении печени и поджелудочной железы позволяет значительно снизить нагрузку на пораженный орган, улучшив общую клиническую картину.
Причины и проявления липодистрофии при сахарном диабете
Проявления сахарного диабета многолики и разнообразны.
Они включают расстройства всех видов тканевого обмена организма, в том числе и жирового, проявлением которого может служить как атрофия жировой ткани, так и своеобразная ее перестройка – липогипертрофия.
Наиболее наглядно она проявляется состоянием подкожного жира, но затрагивает изменения и в других областях организма.
Что это такое?
Под понятие липодистрофии (жировой дистрофии) подпадают самые разные по происхождению и проявлениям расстройства обмена веществ в жировой ткани, служащей непременным атрибутом существования любого органа.
Так, наличие жировой прослойки, плотно одевающей почку поверх ее соединительнотканной капсулы, способствует стабильности температуры внутри органа, в то же время фиксируя его на полагающемся ему месте (предотвращая возможность опущения).
Но даже если у органа нет видимого жирового слоя, он существует на молекулярном уровне – ни одна клетка не обходится без включения липидного слоя в структуру своей мембраны.
Общее представление о липоатрофии способно дать тело атлета-культуриста с ярко выраженной рельефной мускулатурой. Но с одним «но»: даже при кажущемся полном отсутствии у него подкожной жировой клетчатки она все равно есть.
При липоатрофии же ее существование невозможно в принципе, несмотря на создание специальных условий питания и предложение богатого ассортимента блюд и напитков, способствующих накоплению жировой прослойки (пива, кремов, масел, сдобы).
Отличительной особенностью липодистрофии от общей дистрофии служит нормальное развитие мышечной ткани без каких-либо признаков ее угнетения.
Липогипертрофическая дистрофия представляет собой состояние подкожного жирового слоя с точностью до наоборот по отношению к вышерассмотренной.
Биоптат (материал, представляющий собой микрообразец, полученный иссечением из органа незначительной его части) являет картину не только чрезмерного присутствия в подкожной клетчатке жировой ткани, но и изобилие прорастающей в ней плотной фиброзной, лишенной сосудов сети, что сигнализирует о затруднении здесь обменных процессов и предрасположенности структур зоны к еще более глубокому перерождению.
материал об этиологии липодистрофии:
Виды и особенности патологии
О чем говорят рассмотренные выше варианты – виды жировой дистрофии?
В первом случае налицо незащищенность органа (мышцы, кожи, печени) от воздействий неблагоприятных факторов:
- внешних (температуры высокой либо низкой, от травмы);
- внутренних (изменения состава притекающей крови в виде низкого или высокого содержания в ней глюкозы, токсинов и иных веществ либо же наличия в ней инфекции).
Второй свидетельствует о глубокой изоляции участка или зоны органа от соседних структур, что в благоприятном случае закончится созданием еще более мощного отграничительного вала, в менее же выигрышном – гибелью функциональной ткани с замещением ее рубцом.
Причины появления
Для возникновения и прогрессирования липодистрофий существуют поводы:
- обусловленность наследственностью (наследственно закрепленные, или врожденные);
- извращение жизненных процессов в организме (приобретенное).
К первой категории относятся состояния, обусловленные:
- семейной парциальной липодистрофией;
- синдромом Берардинелли-Сейпа.
Вторая более многочисленная, включает липодистрофии:
- парциальные (изолированные, касающиеся отдельных частей тела), категории синдрома Барракера-Симонса;
- генерализованные (с вовлечением всего тела);
- инфантильную (свойственную грудным детям) центробежную абдоминальную;
- кольцевидную атрофию жировой ткани (синдром Феррейра-Маркиша);
- инсулинообусловленные;
- ВИЧ-ассоциированные;
- другие виды с локальным характером процесса.
Липодистрофия при сахарном диабете
Состояние связано с воздействием на организм инсулина, ответственного за:
- обмен не только углеводов, но и жиров, и белков;
- регулирование процессов роста и дифференциации тканей (разделение с формированием правильной структуры, которая обеспечивает четкость выполнения ими своей работы);
- процесс считывания генов, без которого невозможен синтез ДНК.
При существовании же сахарного диабета возникает синдром инсулинорезистентности – своеобразной реакции тканей в виде игнорирования гормона либо извращенной реакции на него.
Применительно к его воздействию на жировую ткань при постоянных инъекциях это означает возникновение очагов ее перерождения как в сторону гипер-, так и гипотрофии.
Визуально это выглядит как возникновение жировых «комков»-уплотнений под кожей либо характеризуется «ямами»-углублениями в коже.
Гистологическое строение перерожденных областей:
- ухудшает процесс всасывания инсулина из этих зон;
- не позволяет достичь начала и завершения действия инсулина в точно установленный срок (особенно в случаях с препаратами пролонгированного действия).
Симптомы и проявления
Учитывая, что жировые дистрофии вызваны именно подкожными инъекциями инсулина, они не могут возникнуть при диабете II типа (инсулинонезависимом).
Они сопровождают исключительно течение диабета I типа, проявляющегося:
- жаждой;
- мочеизнурением (частым мочеиспусканием с большими объёмам мочи);
- сладким вкусом мочи (объясняемым содержанием в ней глюкозы);
- неукротимым аппетитом без достижения насыщения;
- методичным снижением массы тела.
Липодистрофия внутренних органов внешне не проявляется (отследить можно лишь вызываемое ей закономерное расстройство функций этих органов). Но в отношении кожи не заметить их возникновение никак не мыслимо.
У ребенка — инсулинозависимого диабетика возникновение липодистрофий можно заметить по прошествии различного срока с начала инъекций: от считаных недель до 8 либо даже 10 лет.
Женщинам также более присуще появление данных кожно-подкожных изменений, часто не зависящих от:
- вида применяемого препарата;
- его дозы;
- степени тяжести заболевания;
- уровня компенсации углеводного обмена.
Атрофический тип изменений характеризуется либо реперкуссионными (местными, ограниченными зоной инъекций) перерождениями тканей, либо носят характер совершенного и равномерного исчезновения слоя подкожного жира под поверхностью всего тела. Предположительно, их возникновение объясняется недостаточностью степени очистки препаратов, а также несоблюдением инъекционной техники: введением несогретого раствора, проникновением в толщу инъецируемой кожи спирта.
Гипертрофический тип (липогипертрофия) проявляется возникновением бугристых, выпирающих из толщи кожи инфильтратов, образованных перерожденной жировой тканью с прожилками прорастающей фиброзно-рубцовой (см. фото). Появление и строение данных конгломератов обусловлено избирательным воздействием инсулина на жировой обмен тканей на данном ограниченно-локальном пространстве.
Фото липодистрофии вследствие инъекций инсулина:
Наличие липодистрофий при сахарном диабете может сочетаться с другими кожными проявлениями:
- ксантоматозом;
- липоидным некробиозом;
- диспластическим ожирением.
Методы лечения
Ввиду незнания всех причин, по которым возникает состояние жировой дистрофии, эффективное воздействие на процесс ее формирования и нарастания невозможно, поэтому применяемые методики дают лишь краткосрочный результат.
- диеты;
- физкультуры;
- физиотерапевтических методик (индуктотермии и ультразвука).
Воздействие ультразвука, проникающего вглубь тканей на 10 см, колебания которого стимулируют кровообращение, приводит к большей разреженности структуры жировых скоплений. Применение его в сочетании с нанесением гидрокортизоновой мази способствует более быстрой реабилитации атрофированных участков. Применение этих мер позволяет сдержать прогрессирование процесса в течение полугода-двух лет.
Попытки прекратить нарастание липодистрофии прекращением приема ингибиторов протеаз, изменением схем приема средств АРВТ (антиретровирусной терапии), как и применение липосакции и методов косметической хирургии (использования инъекций и имплантов) дают лишь временный эффект.
Производится апробирование методов воздействия на данное состояние:
- гормоном роста человека;
- тестостероном;
- препаратами, снижающими концентрацию в крови триглицеридов и холестерола, а также увеличивающими чувствительность к инсулину.
Непременным компонентом терапии является увеличение степени физической активности и диета (в частности, с обилием волокнистых компонентов, позволяющих держать под контролем уровень инсулинорезистентности, повысить тонус организма и уменьшить риск сердечной и сосудистой патологии).
Диета при жировой инфильтрации
Если в органе обнаружен жировой инфильтрат, то он требует обязательной разгрузки, так как полноценно выполнять свои функции он способен. Если говорить о поджелудочной железе, то здесь следует придерживаться следующих основных принципов потребления пищи:
- Питание должно быть дробным — 5-6 раз в день небольшими порциями.
- Количество жирной пищи в рационе должно быть минимальным.
- Предпочтение лучше отдавать низкокалорийным продуктам
Страдающим от ожирения пациентам рекомендовано специальное питание согласно диетическому столу № 5. В этом случае ряд продуктов попадает под запрет:
- рыба, мясо, субпродукты с высоким содержанием жира;
- копчености, маринады, соусы — майонез, кетчуп;
- остро приправленные блюда;
- продукты, подверженные консервации;
- жирные молочные продукты;
- жареная пища;
- кондитерские изделия и сладкие блюда.
В меню желательно включать следующие блюда:
- овощи — в свежем, отварном виде или приготовленные на пару;
- супы, приготовленные на овощном бульоне без мяса со свежей зеленью;
- молочные супы;
- нежирный творог;
- сыр с низким процентом жирности;
- паровые омлеты;
- овощные запеканки;
- овсяную, гречневую, рисовую и манную каши, а также эти крупы в качестве гарнира;
- нежирные кисломолочные продукты: йогурты, кефир, простоквашу, ряженку.
Причины патологии
Наиболее часто панкреатит у кошек часто носит идиопатический характер. Также выделяют следующие причины данного заболевания поджелудочной железы у кошек, иногда спровоцированные болезнями прилегающих органов:
- травмы в результате падений с большой высоты, ударов, сдавливания;
- хирургическое вмешательство;
- токсоплазмоз;
- вирусный кошачий перитонит;
- вирусный иммунодефицит кошек;
- липодистрофия поджелудочной железы;
- отравления фосфорорганическими соединениями;
- гиперкальциемия;
- длительное бесконтрольное применение аспирина.
Обратите внимание! Длительное время считалось, что ожирение, избыток в рационе питомца жирной пищи, использование глюкокортикоидов и сахарный диабет являются предрасполагающими факторами, которые способствуют развитию панкреатита у котов. Однако последние исследования доказали, что данные факторы риска характерны для собак, но не имеют отношения к воспалению поджелудочной железы у кошек.
Также спорным остается вопрос о развитии панкреатита кошек вследствие гепатита и воспалительных болезней желудочно-кишечного тракта. Современные научные данные доказывают, что эти заболевания, наоборот, являются следствием патологий поджелудочной железы.
У котят панкреатит может развиться вследствие внедрения инфекционных агентов, травм или врожденных патологий.
Народные рецепты от жировой инфильтрации
Нетрадиционная медицина, как и официальная, предлагает различные методы по лечению такого заболевания, как жировая инфильтрация поджелудочной железы. Лечение основывается на использовании целебных растительных компонентов.
Фитотерапия не способна избавить пациента от болезни, но она поддерживает работу поджелудочной железы. Высокой эффективностью обладают следующие травяные сборы:
- валерианы, зверобоя, календулы и крапивы;
- бессмертника, мяты и плодов шиповника;
- кукурузных рылец, мяты и масла фенхеля;
- травы володушки, крапивы, березовых почек и цветков календулы;
- мятного листа, герани, подорожника, семян укропа и березовых почек;
- корня первоцвета, медуницы, цветков коровяка, фиалки и листа малины;
- цветов лабазника, череды, подорожника, корня бадана и одуванчика;
- плодов черемухи, цветков ромашки, корня девясила, аира и алтея.
Настои готовятся довольно просто — компоненты измельчаются при помощи блендера или мясорубки, заливаются крутым кипятком. Лучше всего такое средство готовить в термосе, чтобы жидкость настаивалась в течение 8-10 часов. Чаще всего настои и отвары принимаются 3-4 раза в сутки, а средняя продолжительность терапии — 10-12 недель. После 2-недельного перерыва прием настоев может быть продолжен по ранее использованной схеме.
Преимуществом фитотерапии является возможность употребления отваров и настоев в сочетании с другими лекарственными средствами. Но предварительно лучше проконсультироваться с лечащим врачом.
Как лечится ожирение поджелудочной железы? Как определить симптомы, и назначить правильное питание при гепатозе, инфильтрате или жировой инволюции? Что это за болезнь
Поджелудочная железа отвечает за переработку потребляемой пищи с распределением полезных веществ в кровь. Орган достаточно чувствителен к внешним и внутренним негативным факторам, способным вызвать тяжёлые патологии. Липоматоз поджелудочной железы – это необратимый процесс, сопровождающийся замещением жирового эпителия. Данную патологию ещё называют жировой дистрофией. Болезнь требует срочного лечения. Отсутствие медицинской помощи способно привести к тяжёлым осложнениям.
Клинические симптомы
Панкреатит у кота может проявляться в острой и хронической форме. Они имеют существенные различия в скорости протекания и симптоматике. Иногда владельцам очень сложно понять, что у кошки серьезные проблемы с поджелудочной железой, так как клинические признаки хронического панкреатита часто проявляются лишь сонливостью, урчанием в животе и редкими нарушениями стула. Бывают случаи, когда кошка начинает прятаться или намеренно уходить из дома. Такое поведение обусловлено инстинктом самосохранения, когда животному необходимо найти надежное убежище от врагов на время болезни.
Важно! Если владелец заметил вялость, сонливость или изменение в пищевых привычках своего питомца, ему нужно обратиться к ветеринарному специалисту для проведения полного обследования внутренних органов и систем кошки.
Острая форма
Основными клиническими признаками и симптомами острого панкреатита у кота, основываясь на которые ветеринарный специалист назначает лечение, являются:
- рвота (появляется во время приступа и не приносит питомцу облегчения);
- безудержный понос;
- наличие непереваренных частичек корма в кале;
- кислый запах, исходящий от фекалий;
- желтушность слизистых оболочек;
- анорексия;
- напряженная брюшная стенка;
- болезненность в области брюшной полости;
- сухость слизистых оболочек;
- повышение температурных показателей тела;
- одышка или учащенное дыхание, спровоцированное болевым синдромом.
Важно! Во время приступа острого панкреатита у кошек наблюдается настолько сильный болевой синдром, что даже очень миролюбивый питомец может укусить владельца, если тот попытается прикоснуться к его животу или ребрам.
Характерным симптомом панкреатита является летаргия, которая проявляется в 80-100% случаев. Данный термин у кошек подразумевает более продолжительное время сна, чем обычно. В совокупности с анорексией он должен вызвать тревогу у владельцев, и стать поводом для обращения в клинику.
Лечение острого панкреатита в домашних условиях у кота является невозможным. Животное нужно немедленно доставить в ветеринарную клинику.
Хроническая форма
Хронический панкреатит у кошек может проявляться в виде самостоятельного заболевания, а также быть последствием острой формы.
Развитие хронического панкреатита протекает медленно, и на первых стадиях он не проявляется клиническими признаками. У кошки может периодически возникать вялость, апатия, рвота и запоры. Но через несколько дней данные симптомы исчезают, а владельцы списывают это на временное недомогание по необъяснимым причинам.
Однако необратимые процессы в поджелудочной железе не прекращаются и приводят к разрушению значительного объема органа. У кошки значительно снижается аппетит, тускнеет шерсть, наступает летаргия. При поражении более 60% железы панкреатит у кошки переходит в острую форму и проявляется тяжелым приступом.
Характеристика патологии
Любой патологический процесс в поджелудочной железе, сопровождающийся нарушениями в работе органа, протекает обычно постепенно. При инфекционном поражении здоровый эпителий органа погибает и происходит замещение на жировой слой. Процесс структурных изменений обратной силы не имеет. Диффузные изменения печени по типу липоматоза можно блокировать на стадии лечения.
Липома – это доброкачественный процесс, поражающий ткани поджелудочной железы. Единичное образование или множественное скопление новообразований может характеризоваться серьёзными нарушениями в работе органа. Заболевание часто связывают с гормональным дисбалансом в организме. Липоматоз может протекать в виде трёх форм – узловой, диффузной и диффузно-узловой.
Фибролипоматоз поджелудочной железы – это жировая дистрофия органа с неравномерным распределением соединительной ткани. Фибролипома протекает в виде образования узелков с уплотнениями различной формы и размеров. Липофиброматоз характеризуется преобладанием жирового слоя над соединительным эпителием.
Отсутствие лечения опасно глубоким прорастанием атипичных новообразований в орган, что вызывает тяжёлые осложнения в здоровье больного.
Классификация
Многие специалисты выделяют 3 степени липоматоза:
- 1 поражено меньше 30% тканей ПЖ. Заболевание не проявляется выраженными симптомами.
- 2 жировой тканью замещено 30-60% тканей органа. Появляются характерные диспепсические расстройства.
- 3 повреждено больше 60% тканей ПЖ. Нарушения становятся заметны в работе всего организма.
Такую классификацию липомы разделяют не все специалисты. В некоторых случаях заболевание уже на 1 стадии может оказаться опаснее других.
Существует ещё одна классификация, в которой тяжесть процесса определяется количеством очагов поражения:
- Островковая (очаговая) липома жировая ткань заменяет здоровую в одной определенной части ПЖ. Такое образование очень опасно, если оно локализуется в области прохождения протоков железы, сосудов.
- Диффузная очаги жировой дистрофии рассеяны по всему органу, как правило, они небольших размеров.
На заметку! Иногда в ПЖ обнаруживают фибролипомы. Это участки, на которых здоровая ткань замещается не только жировой, но и фиброзной (соединительной). Протекание такого вида образования более тяжелое, чем простой липомы.
Причины развития болезни
Атипичная клетка в эпителии поджелудочной железы в процессе развития поражает здоровую ткань и вызывает патологические нарушения в работе органа. Точной причины, по которой может происходить замещение клеток, врачи не называют.
Спровоцировать болезнь может присутствующая патология хронического типа или неправильное питание и злоупотребление алкоголем. Большую роль играет наследственная предрасположенность. Если в роду у кого-то было заболевание поджелудочной железы, риск развития липомы возрастает.
Врачи выделяют следующие факторы, способные вызвать болезнь:
- наличие избыточной массы тела;
- присутствует подтверждённый диагноз панкреатита или другого заболевания пищеварительной системы – липоматоз в этом случае является тяжёлой формой осложнения;
- злоупотребление спиртными напитками и курением;
- патология вирусного характера, протекающая в поджелудочной железе;
- нарушения в процессе метаболизма;
- патология эндокринного характера – сахарный диабет;
- у людей после 70 лет отмечается природное перерождение тканей;
- онкологическое заболевание органов дыхательной системы;
- несбалансированное питание – наблюдается дефицит витаминов;
- неблагоприятная экология местности проживания.
Спровоцировать липоматоз может один имеющийся фактор или сразу несколько. Зависит от физических показателей организма и других сопутствующих причин. Болезнь требует срочной медицинской помощи. Поэтому стоит внимательно следить за своим здоровьем и самочувствием.
Профилактика прогрессирования заболевания
Для предупреждения дальнейшего прогрессирования жировых изменений в поджелудочной железе необходимо наладить правильное питание и режим: важно не переедать, питаться дробно и часто, исключить вредные продукты. Нужно изменить образ жизни: отказаться от алкоголя и курения, больше двигаться, выполнять назначенный комплекс лечебной гимнастики. Липоматоз требует помощи квалифицированных специалистов, поэтому при появлении признаков недомогания следует сразу обращаться к врачу, а не заниматься самолечением. При соблюдении этих правил можно добиться многолетней ремиссии.
- Паклина О.В., Кармазановский Г.Г., Сетдикова Г.Р. Патоморфологическая и лучевая диагностика хирургических заболеваний поджелудочной железы. Видар-М 2014 г.
- Панфилов С. А., Панфилова Е. В. Диагностика заболеваний печени, билиарного тракта, поджелудочной железы, селезенки и надпочечников с курсом патологической анатомии. Бином. Лаборатория знаний. М. 2008 г.
- Лепорский Н. И. Болезни поджелудочной железы. Государственное издательство медицинской литературы. М. 2013 г.
- Наджами О.Л. Морфофункциональные особенности поджелудочной железы при различных вариантах гемодинамических нарушений. Автореферат диссертации Санкт Петербург 1997 г.
- Маждраков Г. Болезни поджелудочной железы. Медицина и физкультура. М. 2011г.
Признаки заболевания
На начальном этапе патология протекает скрытно – проявления отсутствуют. Первые симптомы появляются на второй стадии развития болезни. У человека явно просматриваются подозрительные признаки, влияющие на общее самочувствие и процессы пищеварения. Продукт, который не воспринимается больным органом, принятый внутрь, вызывает сильную рвоту. Также присутствующие посторонние уплотнения на теле говорят о наличии болезни.
Патология характеризуется указанными признаками:
- приступы тошноты во время употребления пищи;
- повышенное газообразование в тонком кишечнике;
- болевые ощущения в области желудка, перемещающиеся в грудную клетку или подреберье;
- отрыжка после каждого приёма пищи.
При дальнейшем прогрессировании заболевания появляются более серьёзные симптомы:
- рвотные позывы после еды;
- сильные болевые спазмы постоянного характера;
- болезненность при мочевыделении;
- нарушения в работе желудочно-кишечного тракта – запор или диарея;
- снижение тургора и влажности кожи;
- повышенный аппетит, что приводит к избыточному весу.
Заболевание часто протекает с активным развитием сахарного диабета 1 или 2 типа. Жировая дистрофия поджелудочной железы вызывает дефицит инсулина, что приводит к болезни.
Липоматоз присутствующими симптомами напоминает развитие панкреатита, что иногда затрудняет постановку диагноза. Патология легко диагностируется на начальной стадии, поэтому врачи рекомендуют проходить ежегодные плановые осмотры в поликлинике. При наличии первых подозрительных симптомов стоит сразу обратиться к лечащему врачу и сдать анализы – это позволит начать лечение на ранних сроках и повысит шансы на полное выздоровление.
Жировой гепатоз печени – причины заболевания
Врачи серьезно относятся к жировому гепатозу, ведь происходящие в печени патологические изменения – первый шаг к такому смертельному заболеванию, как цирроз. Между тем, на начальной стадии дистрофические процессы можно приостановить, а при грамотном лечении – обратить вспять. Печень обладает высокой способностью к регенерации, благодаря чему поврежденные гепатоциты вполне реально восстановить, если время еще не упущено.
Печень – самая крупная железа в человеческом организме. Для поддержания жизнедеятельности достаточно 1/7 ее объема, поэтому полностью здоровый орган на протяжении длительного времени способен выдерживать большую нагрузку без особого ущерба. Однако ресурсы печени не безграничны. Если человек не бережет свой организм, злоупотребляет жирной и углеводистой пищей, всевозможными химическими добавками, медикаментами, алкоголем, гепатоциты перестают справляться с токсинами и липидами, постепенно оседающими в клетках печени.
По статистике более 65% людей с избыточным весом подвержены жировой дистрофии печени. Однако это не единственная причина гепатоза. Болезнь встречается и у худых пациентов. Ее развитию способствуют:
- алкоголизм и наркомания;
- употребление энергетиков;
- дефицит белковой пищи (вегетарианство);
- увлечение диетами;
- весовые «качели» (многократное резкое похудение, затем возврат веса);
- сахарный диабет;
- хронический панкреатит;
- гепатиты;
- гипоксия, обусловленная сердечно-сосудистой и бронхо-легочной недостаточностью;
- пищевые отравления;
- длительное поступление токсинов из окружающей среды (промышленные выбросы, загрязненная вода, пестициды, бытовая химия и т.д.).
При всех этих нагрузках избыточное количество жиров в питании играет фатальную роль. Если здоровая печень без труда перерабатывает и выводит липиды, то ослабленная с этой функцией справляется плохо. Жировые частички задерживаются в гепатоцитах, гипертрофируют их, нарушают структуру и кровоснабжение. Поврежденная клетка уже не способна эффективно нейтрализовать токсины и очищать организм от вредных продуктов обмена.
Прогрессирование дистрофии клеток приводит к воспалительному процессу, а оно в свою очередь – к гибели и рубцеванию тканей (циррозу). Одновременно развиваются сопутствующие патологии ЖКТ, сердечно-сосудистой системы, метаболические нарушения:
- сахарный диабет;
- желчные камни;
- дефицит пищеварительных ферментов;
- дискинезия желчных протоков;
- воспаление поджелудочной железы;
- гипертоническая болезнь;
- ишемия сердца.
При жировом гепатозе больной тяжело переносит любые инфекции, травмы и вмешательства.
Степени стеатоза
Начальная стадия заболевания определяется как печень по типу локального жирового гепатоза, когда отдельные мелкокапельные отложения образуются в ограниченном участке печени. С увеличением количества и объема очагов врач констатирует первую степень жировой дистрофии.
Прогрессирование болезни характеризуется ростом внеклеточного ожирения, а также концентрацией липидов внутри гепатоцитов. Из-за скопления триглицеридов клетки печени набухают, что позволяет диагностировать вторую стадию.
При третьей степени ярко выражены внутриклеточный стеатоз, поверхностные очаги разного размера и локализации, формируются жировые кисты и тяжи соединительной ткани. В тяжелых случаях отмечается диффузный жировой гепатоз печени – тотальное перерождение тканей, захватывающее весь объем органа.
Как проявляется жировой гепатоз печени – основные симптомы
Признаки жирового гепатоза печени зачастую обнаруживаются случайно во время диспансеризации. На УЗИ орган гипертрофирован, эхогенность равномерно повышена. С развитием болезни ультразвук визуализирует зернистые включения в паренхиме, свидетельствующие о воспалительных процессах, спровоцированных жировыми очагами. Косвенно на гепатоз указывает высокий уровень холестерина в крови.
Других признаков ожирения печени сначала может и не быть. Накопление липидов протекает безболезненно, а небольшое увеличение органа не всегда воспринимается врачами как серьезное нарушение. В результате – назначения отсутствуют, и болезнь незаметно прогрессирует, пока пациент не начнет чувствовать неприятные симптомы:
- боль и тяжесть в правом подреберье;
- плохой аппетит;
- метеоризм;
- тошноту.
Со временем печень все хуже справляется с продуктами обмена, ударяя по другим органам и становясь жертвой собственной неэффективной работы. Образуется замкнутый круг: в организме циркулирует кровь, насыщенная токсинами, отравляя в том числе и саму печень.
Хроническая интоксикация выливается в лавинообразное поражение многих органов: сердца, поджелудочной железы, кишечника, кожных покровов. Развивающая функциональная недостаточность печени становится очевидной и характеризуется симптомами разной степени интенсивности:
- рвотой;
- слабостью;
- снижением работоспособности;
- анорексией;
- расстройством пищеварения;
- желтушностью;
- отеками;
- истощением;
- судорогами и неврологическими нарушениями.
При наличии располагающих факторов гепатоожирение обычно формируется к 40 – 45 годам. Если игнорировать симптомы и лечение жирового гепатоза печени, это спровоцирует целый «букет» вторичных патологий. Запущенная дистрофия тканей не может не сказаться на состоянии всего организма, и самые опасные последствия – цирроз печени и рак. Однако смертельный исход возможен и без них, достаточно «заработать» на фоне стеатоза тяжелую печеночную недостаточность.
Лечение
Специфической терапии печеночной дистрофии не существует. В основе лечения – правильный рацион, детоксикация, устранение провоцирующих воздействий и сопутствующих патологий.
Диета и правильное питание
Диета при жировом гепатозе печени способствует снижению веса, нормализации уровня холестерина, триглицеридов и глюкозы в крови, снимает избыточную нагрузку с пищеварительного тракта. Пациентам с ожирением крайне важно уменьшить массу тела, но без резких и жестких ограничений. Голодовки, прием жиросжигателей и других препаратов для похудения – запрещены. Рекомендовано частое дробное питание в сочетании с физическими нагрузками.
Диета предполагает полный отказ от ряда продуктов:
- алкоголя;
- животных жиров;
- жареного;
- соленого;
- острого;
- консервантов;
- искусственных подсластителей, загустителей и прочих химических добавок.
Пища должна быть максимально натуральной, вареной или приготовленной на пару, желательно измельченной, в теплом виде. Рекомендуется придерживаться рациона «стол №5»: еда 5 раз в день с пониженным содержанием глюкозы и жира и повышенным – белка.
Стадии развития патологии
Липоматоз протекает в три стадии, которые характеризуются определёнными признаками:
- На первой стадии уровень атипичных клеток находится в пределах 30%. Жировая прослойка занимает небольшой участок органа, что характеризуется наличием лёгкой симптоматики. В некоторых случаях болезнь может протекать на данном этапе бессимптомно. В основном присутствуют лёгкие ощущения дискомфорта в области желудка.
- На второй стадии жировая прослойка увеличивается до 50%, т.е. поджелудочная железа наполовину занята атипичной тканью. Новообразования прорастают внутрь органа, что сопровождается болезненными ощущениями, усиливающимися во время приёма пищи или после еды. Серьёзных нарушений в деятельности органа на этой стадии не фиксируется.
- Третья стадия болезни отличается активным прогрессированием распространения жировой прослойки до 60-70%. Здесь наблюдаются выраженные симптомы патологии – болевые спазмы, понос или запор и приступы рвоты. Присутствуют серьёзные нарушения в работе органа.
Меры профилактики
Для профилактики панкреатита у кошек необходимо соблюдать следующие правила:
- не скармливать кошке запрещенные продукты;
- контролировать вес животного, чтобы не допустить развития ожирения;
- избегать травм и падений;
- вводить в рацион минерально-витаминные добавки;
- исключить риск попадания в организм питомца отравляющих и токсических веществ, включая ядовитые комнатные растения;
- своевременно проводить плановые обработки и вакцинации;
- обеспечивать достаточные физические нагрузки.
Следует всегда помнить, что летальность острого панкреатита у кошек достигает 80%, так как многие владельцы несвоевременно обращаются в ветеринарную клинику за помощью. При появлении первых тревожных симптомов у питомца следует пройти обследование, чтобы исключить или подтвердить наличие патологии. Однако стоит понимать, что панкреатита легче избежать путем проведения профилактических мероприятий, чем впоследствии лечить и соблюдать строгую диету до конца жизни кошки.
Диагностика заболевания
Перед выбором метода терапии требуется пройти подробное обследование организма, чтобы поставить диагноз и выявить сопутствующие хронические патологии. Диагностика включает следующие мероприятия:
- Врач проводит физикальный осмотр пациента на предмет внешних признаков болезни. Проводится сбор анамнеза истории заболевания.
- Назначается процедура ультразвукового исследования поджелудочной железы и органов брюшной полости. УЗИ позволяет определить новообразования на стенках органа и оценить степень поражения организма.
- Назначается пункция для забора биологического материала, чтобы провести биопсию на предмет структурного состава опухоли. Процедура позволяет подтвердить диагноз или опровергнуть.
- Компьютерная томография (КТ) отличается большей информативностью и способностью исследовать орган структурно. На КТ можно определить степень прорастания атипичной ткани в глубину эпителия поджелудочной железы.
- Кровь и мочу нужно сдать на общий анализ основных элементов. Отклонение от нормы покажет уровень нарушения в деятельности органа.
После получения всех результатов анализов врач может оценить состояние пациента и выбрать направление терапии.
Диагностика и лечение
На начальных стадиях гепатоз сложно определить посредством обычного анализа крови. Выявить перерождение клеток и впоследствии назначить правильное лечение недуга позволяют современные методы обследования.
- Ультразвуковое исследование организма (степень ожирения поджелудочной железы и печени выясняется при помощи проявляющейся эхогенности органов).
- Эластометрия (фиброскопия) печени – волновой принцип неинвазивного ультразвукового метода осмотра и выявления фиброза печени.
- Биорезонансное обследование организма – определение уровня иммунитета, состояния поджелудочной железы и печени и наличие воспалительных процессов, бактерий, патогенной микрофлоры.
- Биохимический развернутый анализ крови – выявление количества билирубина, аланинаминотрансфераза, ферментов белкового обмена и других показателей.
На основании произведенных исследований назначаются лечение и профилактические меры, способствующие восстановлению нормального функционирования печени и предотвращению дальнейшего развития болезни.
Поскольку печень является органом с высокой регенеративной способностью, при своевременном начале правильного лечения ее клетки могут восстановиться и процесс перерождения тканей будет остановлен.
Стандартными условиями для излечения от жирового гепатоза являются: соблюдение обязательной диеты, снижение веса, физические упражнения и здоровый образ жизни. Применение лекарственных препаратов должно происходить под наблюдением врачебных специалистов и при следовании необходимой дозировке и графику приема медикаментов.
Восстановлению тканей способствуют средства, в состав которых входят экстракты из расторопши, артишока и соевых бобов. Целью медикаментозного лечения выступает улучшение обменных процессов, снижение уровня холестерина, регенерация клеток и вывод из организма токсичных и вредных веществ.
Очистка организма способствует прекращению перерождения жизнеспособных клеток печени и поджелудочной железы в жировую ткань и возобновлению бесперебойного функционирования системы внутренних органов. Жировой гепатоз, возникший на фоне хронического панкреатита, поддается лечению, но требует в дальнейшем повышенного внимания к состоянию здоровья пациента.
При ожирении поджелудочной железы лечение и симптомы зависят прежде всего от стадии заболевания. Данная патология связана с повышенным, неравномерным скоплением жировых тканей, ее еще называют липоматозом, стеатозом или жировой дистрофией. Причем этот процесс может возникать в тканях любых органов и систем.
Как же проявляется замена нормальных, здоровых клеток поджелудочной железы жировыми, какой вред при этом наносится организму и какие методы предлагает современная медицина, чтобы вылечить патологию?
Лечение патологии
Выбор метода лечения зависит от степени поражения организма, возраста и самочувствия больного. Вылечить полностью болезнь не получится из-за структурного нарушения тканевой прослойки поджелудочной железы. Действия врачей направлены на восстановление функционирования органа. Для этого прибегают к методам консервативной терапии:
- Больному назначается специальная диета, которая снизит нагрузку на поджелудочную железу и другие органы пищевого тракта. Также она позволит уменьшить вес и облегчить состояние пациента.
- Снять болевые спазмы можно лекарствами на основе обезболивающих – Но-шпой, Баралгином или Спазмалгоном.
- Назначаются ферментирующие препараты, улучшающие работу пищеварительной системы – Панкреатин или Креон. Средства снимают излишнюю нагрузку и облегчают состояние пациента.
- Лечение патологии требует полностью отказаться от курения и употребления спиртных напитков.
- Остановить приступы тошноты с рвотой можно при помощи Лоперамида или Домперидона.
Консервативное лечение используется на первой и второй стадии болезни. На третьей стадии лекарственная терапия не даёт положительного эффекта, так как присутствуют серьёзные нарушения в структуре поджелудочной железы, которые приводят к полной дисфункции органа.
На последней стадии развития болезни требуется хирургическое вмешательство по удалению поджелудочной железы. Во время операции удаляются и протоки органа. Процесс замещения здоровой ткани жировой прослойкой необратим. Во время последней стадии атипичные клетки проникают внутрь поджелудочной железы, вызывая тяжёлые осложнения. Требуются новые методы для работы органов пищеварительного тракта.
После хирургического удаления больному требуется реабилитационный курс, включающий диету и отсутствие нагрузок. После курса терапии нужно выполнять все рекомендации лечащего врача – это ускорит процесс восстановления.
Причины жирового гепатоза
Предотвратить заболевание можно, зная его причины и стараясь вести правильный образ жизни, позволяющий избежать возникновения и развития болезни.
К 40 годам люди достигают порога, при котором организм уже не настолько активно, как в более молодом возрасте, способен активно перерабатывать вредные вещества и бороться с позволяемыми излишествами.
К числу факторов, оказывающих негативное воздействие на ткани поджелудочной железы и печени, относятся нижеуказанные моменты.
- Алкоголь – его ядовитые составляющие печень с трудом перерабатывает, а при частом употреблении не может выводить из организма.
- Ожирение – вызывает повышение уровня холестерина, увеличение объемов жировой ткани и значительное снижение функционирования внутренних органов.
- Нарушение обмена веществ, причинами которого могут выступать нерациональные диеты, переход на вегетарианство, злоупотребление продуктами быстрого приготовления, мучными и кондитерскими изделиями.
- Отравление организма токсическими веществами или вызванная длительным приемом медикаментозных средств интоксикация.
- Отсутствие занятий спортом, активного образа жизни – малоподвижность постепенно приводит к застоям в кровеносной, желчевыводящей и даже пищеварительной системах.
Перенесенные заболевания (дисбактериоз, гепатит, инвазии и отравления) не проходят бесследно для человеческого организма. Усиленная работа печени по очистке крови от токсинов приводит к преждевременному износу органа. Ткани и клетки, подвергшиеся воздействию вредных веществ, перерождаются и замещаются жировыми связующими. Если у пациента в анамнезе наблюдается хронический панкреатит, то возможность трансформации и ожирения печени весьма велика. Своевременно начатое лечение способно предотвратить и остановить процесс жирового гепатоза, но гораздо лучшим вариантом будет предусмотрительно соблюдать минимальные правила здорового образа жизни и не доводить внутренние органы до состояния жировой дистрофии.
Лечение средствами нетрадиционной медицины
Лечить народными средствами разрешается после консультации с лечащим врачом. Стоит совмещать способы с методами консервативной терапии. Лекарственные травы стимулируют естественную выработку ферментов поджелудочной железы, необходимых для нормализации пищеварительного процесса. Лечебные свойства трав выводят токсины из организма и улучшают работу желудка и кишечника.
В качестве настоев и отваров используют крапиву, тысячелистник, подорожник, зверобой, шиповник, валериану, бессмертник и календулу. Травы (1 ст.л.) заливают кипятком (500 мл) и ставят на водяную баню. Держать нужно 15 мин. После этого снять с огня и остудить. Пить перед едой по 100 мл 3 раза в день. Курс лечения составляет 21 день.
Методы диагностики панкреатита у кошек
Стертая симптоматика панкреатита у кошек часто не дает специалистам возможности выявить заболевание, основываясь только на результатах анамнеза, проведенного осмотра, пальпации и термометрии. Поэтому назначаются дополнительные лабораторные и инструментальные исследования, которые помогут поставить точный диагноз и правильно лечить панкреатит у кошки.
- Клинический анализ крови при панкреатите у кошек выявляет повышенное содержание лейкоцитов и молодых эритроцитов в единице объема патологического материала.
- Биохимический анализ крови показывает повышенный уровень глюкозы, печеночных ферментов, билирубина, щелочной фосфатазы, а также снижение уровня кальция и калия.
- УЗИ брюшной полости позволяет установить увеличение долей и главного протока поджелудочной железы, диффузную размытость контуров пораженного органа, повышенную эхогенность паренхимы. Также специалисты наблюдают утолщение стенок желудка и двенадцатиперстной кишки, увеличение объема желчного пузыря.
- Компьютерная томография редко используется для обнаружения панкреатита у кошек. Это связано с особым расположением поджелудочной железы, не позволяющим качественно визуализировать орган.
- Биопсия и гистологическое исследование патологического материала являются наиболее точными и информативными методами диагностики панкреатита у кошек. Однако препятствиями к ее проведению может стать невозможность введения анестезии, высокая вероятность летального исхода при хирургическом вмешательстве или высокая стоимость процедуры.
- Тесты на определение уровня панкреатической липазы и трипсиноподобной иммунореактивности у кошек, достоверность которых составляет от 83 до 100%.
Обратите внимание! Если в качестве диагностического метода панкреатита у кошек выбрана биопсия, то специалист может предложить одновременное взятие патологического материала из печени и кишечника. Это позволит составить полную картину патологии и разработать более эффективное и всеобъемлющее лечение.
Диета во время и после лечения
В период терапевтических манипуляций и после пациенту требуется строго соблюдать диету. После удаления поджелудочной железы диетический рацион устанавливается на всю оставшуюся жизнь. Питание подбирается индивидуально для каждого пациента – зависит от степени поражения организма и общего самочувствия больного.
При диагнозе липоматоз запрещается употреблять жирные и маринованные блюда, консервированную и копченую продукцию. Блюда, приготовленные с грибами, нужно исключить из питания – это может спровоцировать ухудшение больного. Нельзя принимать спиртные напитки. Также рекомендуется исключить сладкую выпечку.
Рацион питания должен состоять из следующих продуктов:
- из мяса разрешается курицу, индейку, кролика и молодую баранину или телятину;
- фрукты и овощи, приготовленные на пару или в варёном виде;
- хлеб употреблять вчерашний и слегка подсушенный;
- кисломолочные продукты должны быть низкой жирности;
- каши готовят на воде;
- яйца разрешается употреблять только в варёном виде;
- растительное масло рекомендуется добавлять в каждое блюдо.
Все продукты готовятся на пару или варятся, можно запекать в духовке или на гриле. Потребление пищи нужно разбить до 6 приёмов в день. За раз можно кушать до 300 г пищи.
Лечение панкреатита у кошек
Схема лечения панкреатита у кошек разрабатывается индивидуально для каждого животного в зависимости от проявленных симптомов, формы и тяжести заболевания.
Если кошка доставлена в клинику с приступом острого панкреатита, то специалист назначает лечение, целью которого будет:
- снятие болевого синдрома (производные морфина);
- устранение спазма (Но-шпа, Папаверин);
- предотвращение обезвоживания и интоксикации (инъекции изотонического раствора или раствора Рингера);
- остановка рвоты (Церукал, Метоклопрамид);
- поддержание работы сердца на фоне сгущения крови и интоксикации (Кордиамин).
В случаях полной закупорки протоков поджелудочной железы ветеринарный специалист принимает решение о целесообразности хирургического вмешательства.
Важно! Для котов, которые поступают в клинику с рвотой и другими симптомами панкреатита, в качестве лечения показана голодная диета на протяжении 1-2 суток. Однако если кошка уже страдает анорексией, то ей сразу обеспечивают питание через носопищеводный или ПЭГ-зонд.
Далее при отсутствии аппетита кошке назначают стимуляторы (Миртазапин).
В тяжелых случаях, когда у животных на фоне острого панкреатита развиваются системные нарушения функции свертываемости крови, применяют переливания плазмы крови или введение Декстрана-70 (в зависимости от тяжести процесса).
Антибиотики при панкреатите у кота назначаются только при развитии кошачьих инфекций бактериальной этиологии. Чаще для снятия воспаления применяются кортикостероидные препараты (Преднизолон).
После устранения приступа и восстановления основных функций организма необходимо перевести питомца на диетическое питание и давать кошке Панкреатин.
Лечение хронического панкреатита имеет кардинальные отличия от терапии при острой форме заболевания. В этом случае мероприятия должны быть направлены на поддержание работы поджелудочной железы при помощи определенного рациона питания, введения панкреатических ферментов (панкреатина), ингибиторов протонной помпы и устранения сопутствующих патологий желудочно-кишечного тракта, печени и желчного пузыря.
Владельцам следует понимать, что полностью вылечить хронический панкреатит у кота невозможно. Но если знать, чем лечить симптомы данного заболевания, можно максимально увеличить длительность периода ремиссии и продолжительность жизни питомца.
Панкреатин, при точном соблюдении дозировки, схемы приема и продолжительности курса лечения, помогает частично восстановить функцию поджелудочной железы и органов пищеварения. Данный препарат включает в свой состав следующие ферменты:
- липаза, которая расщепляет жиры;
- альфа-амилаза (принимает участие в расщеплении углеводов);
- химотрипсин и трипсин (разлагают протеины).
Согласно инструкции по применению Панкреатина, его необходимо давать питомцам после кормления от 3 до 4 раз в сутки. Дозировка и длительность приема таблеток рассчитывается ветеринарным специалистом в зависимости от возраста, массы тела животного и тяжести патологии.
Прогноз заболевания
Прогноз продолжительности жизни зависит от степени поражения организма и выполнения рекомендаций врача. Соблюдение диеты и отказ от алкоголя с курением повышают шансы на выздоровление и восстановление деятельности органа. При выполнении простых правил здоровые ткани продолжат продуцировать необходимые гормоны с ферментами для переваривания пищи и обмена веществ.
Отказ от рекомендаций врача может вызвать тяжёлое поражение тканей желудка, печени и кишечника. Возможна повторная интоксикация организма с серьёзными последствиями.
Патология поджелудочной железы относится к неизлечимым, развивающимся медленно. Полностью излечить больного не получится, но можно блокировать дальнейшее разрастание атипичных клеток и нормализовать работу органа. Для этого требуется принимать назначенные препараты и правильно питаться.
Лечение жировой дистрофии печени
Прежде всего, врач выявляет причины развития заболевания и рекомендует пациенту меры по снижению воздействия негативного фактора. Если повреждение печени произошло вследствие хронического алкоголизма, больного направляют в наркологию. К лечению диабетиков с жировой инфильтрацией печени привлекаются специалисты в области эндокринологии и кардиологии.
Всем категориям пациентов предписывается строгая диета и регулярная двигательная активность. Питание предусматривает низкое содержание жиров в рационе и аналогично тому, которое рекомендуется больным с липоматозом. В редких случаях доктора прописывают лекарственные препараты, улучшающие обмен веществ в тканях печени.
Лидером среди таких препаратов является гептрал, восстанавливающий клетки печени и стимулирующий образование белка. Также лекарство препятствует процессам окисления жиров. Пациентам могут прописываться статины и фибраты, снижающие содержание липидов в крови. Для диабетиков эффективна терапия, направленная на повышение инсулинорезистентности организма.
Липодистрофия
Липодистрофия – это недоразвитие подкожно-жирового слоя в проекции верхней половины туловища с одновременным избыточном скоплением жировой ткани в проекции нижних конечностей, нижней половине живота и ягодиц, обусловленное выраженными метаболическими нарушениями.
Липодистрофия может иметь как ограниченное, так и диффузное распространение, и в зависимости от этиопатогенетических механизмов развития выделяют следующие формы данного заболевания: гипермускулярная, врожденная диффузная липодистрофия, сегментарная прогрессирующая, постинъекционная и болезненный липоматоз.
Длительное течение липодистрофии становится причиной развития выраженных метаболических нарушений в виде развития инсулинорезистентного сахарного диабета, гипертриглицеридемии и стеатоза печени.
Причины липодистрофии
Несмотря на бурное развитие технологий диагностической отрасли медицины, в большинстве случаев не удается установить этиопатогенетический фактор развития липодистрофии. В качестве провоцирующих факторов риска возникновения той или иной формы дистрофии следует рассматривать генерализованное инфекционное заражение организма, применение оперативных пособий, а также тяжелую черепно-мозговую травму.
Врожденные и приобретенные типы липодистрофии встречаются равноценно, преимущественно у женщин, и дебют заболевания приходится, как правило, на возраст 40 лет.
В ходе проведения многочисленных рандомизированных исследований было сформировано несколько этиопатогенетических теорий возникновения липодистрофии, каждая из которых имеет право на существование.
Согласно первой теории в организме каждого пациента имеется аномальное белковое вещество, имеющее гипофизарную природу возникновения и обладающее выраженными жиромобилизирующими свойствами. Достоверно нельзя установить четкую зависимость между количеством этого аномального пептида и развитием липодистрофии, так как не существует лабораторных методов его количественного определения. Однако усиление липолитических свойств плазмы больного, страдающего липодистрофией генерализованной формы, свидетельствует в пользу наличия в организме пациента вещества с выраженным жаромобилизирующим действием.
Проводимые исследования в области эндокринологии внесли свою лепту в теорию развития липодистрофии, в основу которой положена четкая зависимость возникновения нарушений развития подкожной жировой клетчатки с повышенной секрецией соматотропного гормона. Согласно этой теории, в структуре соматотропного гормона у пациентов с липодистрофией присутствует фрагмент молекулы, который характеризуется повышением жаромобилизирующей активности.
Развитие признаков липодистрофии у пациентов с ВИЧ-инфекцией с нарастающими явлениями гиперинсулинизма обусловлено длительным приемом лекарственных средств группы ингибиторов протеаз.
Наибольшее распространение получила теория возникновения липодистрофии, обусловленная наличием ферментативного дефекта, а именно врожденное отсутствие триглицеридных рецепторов на поверхности адипоцитов.
Основные патогенетические механизмы развития липодистрофии основаны на потери способности организма к скоплению нейтральных жиров в физиологических жировых депо с последующим развитием генерализованной липоатрофии и выраженной гиперлипидемии. При данной патологии элиминация липидов возможна лишь в печени и желудочно-кишечном тракте, вследствие чего развивается жировая дистрофия печени. В начальной стадии заболевания развивается компенсаторная вторичная гиперинсулинемия.
Проявления липодистрофии
Совокупность тех или иных клинических проявлений предопределяет развитие тотальной или парциальной формы липодистрофии. Тотальная форма липодистрофии сопровождается значительным уменьшением подкожного жирового слоя во всех отделах туловища в отличие от парциальной, при которой отсутствуют изменения подкожной клетчатки в области лица. Дебют заболевания приходится равноценно на любой возрастной период от детского до пожилого возраста.
Ввиду развития хронической эндогенной гиперинсулинемии, в организме больного происходят дисметаболические нарушения, предопределяющие возникновение типичной клинической симптоматики. Фенотипическими проявлениями липодистрофии является развитие истинной гипертрофии скелетных мышц и умеренно выраженного прогнатизма, укрупнения костей дистальных отделов конечностей и регионарного гипертрихоза.
В период наступления типичного приступа гиперинсулинемии пациента беспокоит резко наступившая немотивированная слабость, выраженное чувство голода, повышенной потливости и ощущение внутренней дрожи.
Липодистрофия, сопровождающаяся эндогенной гиперинсулинемией, становится причиной повышенного склерозирования паренхимы внутренних органов различной локализации. Так, липодистрофия поджелудочной железы не сопровождается выраженной клинической симптоматикой, однако при проведении лучевых методов диагностики обнаруживается очаговое поражение структуры органа.
Генерализованная липодистрофия врожденного генеза является редкой патологией и в большей степени проявляется у девочек в период 6-7 лет. Данное заболевание характеризуется вялотекущим течением с минимальными изменениями состояния здоровья пациента (некоторое снижение работоспособность, нарушение аппетита и бессонница), поэтому больные, относящиеся к этой категории, не нуждаются в проведении специфической терапии.
Липодистрофия гипермускулярного типа отличается резким ограничением развития жировой ткани с одновременной гипертрофией скелетной мускулатуры. Помимо изменений мышечного аппарата, у пациентов наблюдаются выраженные головные боли, склонность к гипертензии, повышенное оволосение, а у женщин – дисменорея. Данный тип липодистрофии относится к категории благоприятного и хорошо поддающегося лечению с применением симптоматических групп препаратов.
Достаточно редкой и в то же время тяжелой для пациента формой липодистрофии является прогрессирующая сегментарная. Характерной особенностью этого заболевания является резкое ограничение вплоть до полного отсутствия подкожно-жировой клетчатки на каком-либо участке тела при отсутствии изменений в остальных участках тела. Как правило, для установления правильного диагноза достаточно проведения визуального осмотра пациента. В некоторых случаях сегментарное поражение подкожно-жировой клетчатки может сочетаться с нарушениями костных структур этой области в виде образования кист. При длительном течении заболевания у женщин начинают проявляться симптомы, характеризующие гормональные нарушения (гипотиреоз, дисменорея). Среди лечебных мероприятий особое внимание следует уделять физиотерапевтическим методам терапии.
Липодистрофия среди пациентов, страдающих инъекционной наркоманией, является частым явлением, и локализация ее проявлений имеет четкую зависимость от места производимых инъекций, особенно при повторных эпизодах. В связи с постоянным раздражением рецепторов происходит развитие трофических изменений не только кожных покровов, но и подкожной жировой клетчатки. Особенностью этой формы, отличающую ее от всех предыдущих является то, что в месте инъекций может развиваться как липоатрофия, так и обратное явление – гипертрофия. Кроме полного отсутствия жировой прослойки в области поражения наблюдается полное отсутствие всех видов чувствительности.
Липодистрофия при сахарном диабете, которая также относится к категории постинъекционной, нуждается в лечении с применением высокоочищенного инсулина в сочетании с 0,5 % раствором Новокаина.
Гиноидная липодистрофия
Данная форма заболевания относится скорей к косметическому дефекту и имеет вторую формулировку «целлюлит». Гиноидный тип липодистрофии более характерен для пациентов женского пола и глубина нарушений подкожного жирового слоя, как правило, небольшая. Согласно статистики, не менее 90% женщин страдает гиноидной липодистрофией различной степени интенсивности, причем дебют заболевания приходится на период с максимальной гормональной активностью (пубертатный период, беременность и длительный прием гормональных контрацептивов).
В развитии гиноидного типа липодистрофии выделяется несколько этапов, постепенно сменяющих друг друга. В начальной стадии заболевания происходит формирование плотных коллагеновых волокон с образованием септ, затрудняющих лимфо- и кровообращение на микроциркуляторном уровне. Длительное нарушение циркуляции лимфатической ткани и крови сопровождается выраженным отеком мягких тканей. В этой стадии липодистрофии не обнаруживается дефекта жировой ткани и в большей степени страдает синтез коллагена.
Выраженные клинические проявления гиноидной липодистрофии наблюдаются только в третьей стадии, когда возникает избыточная пролиферация жировой ткани в сочетании с бурным развитием коллагеновых септальных перегородок. Гиноидная липодистрофия молочных желез в третьей стадии заболевания также является частой патологией и характеризуется двухсторонним поражением.
В терминальной стадии липодистрофии наблюдаются не только внешние проявления в виде нарушения рельефа кожных покровов в различных областях с наличием крупных узлов повышенной плотности и регионарного изменения окраски кожных покровов, но и выраженные болевые ощущения при пальпации. Данная патология нуждается в индивидуальном подходе к лечению пациентки с привлечением специалистов узкого профиля (косметолог, пластический хирург, физиотерапевт, диетолог, эндокринолог).
Гиноидный тип липодистрофии опасен возникновением инфекционно-воспалительных осложнений кожных покровов со склонностью к некротизированию тканей.
Лечение липодистрофии
Несмотря на то, что липодистрофия уже давно выделяется в качестве отдельной нозологической формы, до сих пор не выявлено единого патогенетически обоснованного метода лечения данной патологии, так как этиопатогенез до конца не изучен.
Данная патология относится к категории общесоциальных проблем, поэтому все большее количество научных исследований направлено на разработку новейших методик терапии липодистрофии. В настоящее время применяется симптоматический тип лечения липодистрофии в зависимости от имеющихся клинических проявлений у пациента.
В связи с тем, что липодистрофия различной локализации чаще всего выступает в роли осложнения у пациентов, страдающих ВИЧ-инфицированием, было проведено масштабное рандомизированное исследование и сделаны выводы о том, что провокатором нарушений жирового обмена у этой категории пациентов является длительный прием препаратов «Ретровир» и «Зерит». В связи с этим, появление первых признаков липодистрофии является обоснованием для замены препаратов на их аналоги.
Пластическая челюстно-лицевая хирургия предлагает широкий спектр оперативных пособий по лечению липодистрофии любой локализации. В ситуации, когда имеются нарушения подкожно-жировой клетчатки в области конечностей или ягодиц, применяется методика внедрения имплантатов. Для устранения дефектов мягких тканей лица используются инъекционные филлеры, однако следует учитывать, что данная манипуляция имеет кратковременный положительный эффект и нуждается в периодической коррекции.
В качестве медикаментозного консервативного лечения липодистрофии при сахарном диабете используются лекарственные средства группы тиазолидионов, способствующие восстановлению функции адипоцитов. Ввиду того, что данные лекарственные средства имеют ограниченную сферу применения и не имеют доказательной базы эффективности, терапия с их применением используется крайне редко.
Жировая дистрофия поджелудочной железы, дистрофические изменения, симптомы, лечение
Опубликовано: 15 октября 2014 в 10:28
Под процессом дистрофии поджелудочной железы, связанным с недостатком жировой ткани, подразумевают необратимый процесс, вследствие которого в клетках этого органа происходят патологические изменения. Их результатом становится постепенное замещение обычных клеток поджелудочной железы, которые являются гарантией ее стабильного функционирования, жировыми, неспособными к подобной деятельности. Другое название такой патологии – липодистрофия.
Следует отличать подобное состояние организма человека от обычной дистрофии, вызванной недостатком питания либо наличием какого-либо заболевания. Человек с этим диагнозом не теряет мышечную массу тела, зачастую и колебания в весе весьма несущественны, однако даже при употреблении продуктов, провоцирующих отложение жиров, данный процесс не наблюдается.
Причиной возникновения жировой дистрофии поджелудочной железы является отмирание ее клеток, вызванного рядом факторов: воспалением, хроническим панкреатитом, опухолями и некоторыми другими. Вследствие жировой инволюции организм начинает всеми возможными способами восстанавливать целостность органа, однако выработать аналогичные природным клетки он не в состоянии. Если дистрофия остановилась по причине устранения патологии и количество клеток невелико в сравнении с общим количеством, человек может даже не догадываться об их наличии в своей поджелудочной железе, поскольку она будет исправно функционировать. Но если липодистрофия прогрессирует, клетки собираются в целые островки, препятствующие полноценной деятельности органа.
К сожалению, явные симптомы жировой дегенерации, которые бы помогли диагностировать данное заболевание, отсутствуют. Довольно часто его обнаруживают у пациента при ультразвуковом исследовании, причем причиной обращения его в медицинское учреждение были вовсе не жалобы на работу этого органа. Часто это возможно и при уже существенной патологии, однако если очаги ее расположены на значительном расстоянии друг от друга, что не влияет на самочувствие пациента.
Таким образом, любое нарушение в работе поджелудочной железы должно стать поводом не просто поверхностного ее обследования, но, в том случае, когда явные отклонения не были замечены, глубокой диагностики для подтверждения или опровержения дистрофии.
Лечение дистрофических изменений поджелудочной железы (липоматоза)
Липодистрофия поджелудочной железы лечится хирургическим путем или консервативным. Хирургический метод применяют в случае, если жировые клетки занимают большую площадь (более 60%) и работа поджелудочной нарушается. Такие состояния характерны для 3 степени липоматоза.
Во время операции вырезаются крупные участки измененных тканей. Но к такому методу стараются прибегать редко из-за его сложности.
Чаще при дистрофических изменениях поджелудочной железы применяют консервативное лечение. Из-за медленного развития болезни есть шанс повлиять на нее при помощи устранения причин. Больному с жировой дегенерацией назначается диета, при которой запрещено есть жирные и углеводистые продукты. Нельзя жареное, специи, острое и копченое. Система питания предпочтительна частыми и небольшими порциями. Лучше, если 6 раз в день.
Приготовление всех блюд должно быть на пару или отварное. Полезно употреблять минеральную, желательно не газированную, воду. Не рекомендуется есть много фруктов. Вредны при липоматозе поджелудочной железы крепкий кофе, алкоголь и шоколад.
Параллельно назначаются пищеварительные ферменты и инсулин.
При соблюдении диеты и рекомендаций врача угрозы для здоровья нет.
Источник статьи: http://prioritetmed.ru/bolezni-zhkt/podzheludochnaya-zheleza-s-priznakami-zhirovoj-distrofii.html