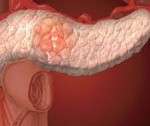
Инсулинома
Инсулинома – гормонально-активная опухоль β-клеток островков поджелудочной железы, в избыточном количестве секретирующая инсулин и приводящая к развитию гипогликемии. Гипогликемические приступы при инсулиноме сопровождаются дрожью, холодным потом, чувством голода и страха, тахикардией, парестезиями, речевыми, зрительными и поведенческими нарушениями; в тяжелых случаях – судорогами и комой. Диагностика инсулиномы проводится с помощью функциональных проб, определения уровня инсулина, С-пептида, проинсулина и глюкозы крови, УЗИ поджелудочной железы, селективной ангиографии. При инсулиноме показано хирургическое лечение – энуклеация опухоли, резекция поджелудочной железы, панкреатодуоденальная резекция или тотальная панкреатэктомия.
Общие сведения
Инсулинома – доброкачественная (в 85-90% случаев) или злокачественная (в 10-15% случаев) опухоль, исходящая из β-клеток островков Лангерганса, обладающая автономной гормональной активностью и приводящая к гиперинсулинизму. Неконтролируемая секреция инсулина сопровождается развитием гипогликемического синдрома – комплекса адренергических и нейрогликопенических проявлений.
Среди гормонально-активных опухолей поджелудочной железы инсулиномы составляют 70-75%; примерно в 10% наблюдений они являются компонентом множественного эндокринного аденоматоза I типа (наряду с гастриномой, опухолями гипофиза, аденомой паращитовидных желез и др.). Инсулиномы чаще выявляются у лиц в возрасте 40-60 лет, у детей встречаются редко. Инсулинома может располагаться в любой части поджелудочной железы (головке, теле, хвосте); в единичных случаях она локализуется экстрапанкреатически – в стенке желудка или двенадцатиперстной кишки, сальнике, воротах селезенки, печени и др. областях. Обычно размеры инсулиномы составляют 1,5 – 2 см.
Патогенез гипогликемии при инсулиноме
Развитие гипогликемии при инсулиноме обусловлено избыточной, неконтролируемой секрецией инсулина опухолевыми b-клетками. В норме при падении уровня глюкозы в крови происходит снижение продукции инсулина и его поступления в кровяное русло. В опухолевых клетках механизм регуляция выработки инсулина нарушается: при понижении уровня глюкозы его секреция не подавляется, что создает условия для развития гипогликемического синдрома.
Наиболее чувствительными к гипогликемии являются клетки головного мозга, для которых глюкоза служит основным энергетическим субстратом. В связи с этим при инсулиноме отмечаются явления нейрогликопении, а при длительной гипогликемии развиваются дистрофические изменения ЦНС. Гипогликемическое состояние стимулирует выброс в кровь контринсулярных гормонов (норадреналина, глюкагона, кортизола, соматотропина), которые обусловливают адренергическую симптоматику.
Симптомы инсулиномы
В течении инсулиномы выделяют фазы относительного благополучия, на смену которым периодически приходят клинически выраженные проявления гипогликемиии и реактивной гиперадреналинемии. В латентном периоде единственными проявлениями инсулиномы могут являться ожирение и повышенный аппетит.
Острый гипогликемический приступ является результатом срыва адаптационных механизмов ЦНС и контринсулярных факторов. Приступ развивается натощак, после продолжительного перерыва в приеме пищи, чаще в утренние часы. Во время приступа происходит падение содержания глюкозы в крови ниже 2,5 ммоль/л.
Нейрогликопенические симптомы инсулиномы могут напоминать различные неврологические и психиатрические нарушения. У больных может возникать головная боль, мышечная слабость, атаксия, спутанность сознания. В некоторых случаях гипогликемический приступ у больных с инсулиномой сопровождается состоянием психомоторного возбуждения: галлюцинациями, бессвязными выкриками, двигательным беспокойством, немотивированной агрессией, эйфорией.
Реакцией симпатико-адреналовой системы на резкую гипогликемию служит появление тремора, холодного пота, тахикардии, страха, парестезий. При прогрессировании приступа могут развиться эпилептический припадок, потеря сознания и кома. Обычно приступ купируется внутривенным вливанием глюкозы; однако, придя в себя, больные о случившемся не помнят. Во время гипогликемического приступа возможно развитие инфаркта миокарда вследствие острого нарушения питания сердечной мышцы, признаки локального поражения нервной системы (гемиплегия, афазия), которые могут быть ошибочно приняты за ОНМК.
При хронической гипогликемии у пациентов с инсулиномой нарушается функционирование центральной и периферической нервной системы, что отражается на течении фазы относительного благополучия. В межприступном периоде имеет место преходящая неврологическая симптоматика, нарушения зрения, миалгия, снижение памяти и умственных способностей, апатия. Даже после удаления инсулиномы снижение интеллекта и энцефалопатия обычно сохраняются, что приводит к утрате профессиональных навыков и прежнего социального статуса. У мужчин при часто повторяющихся приступах гипогликемии может развиваться импотенция.
При неврологическом обследовании у пациентов с инсулиномой выявляется асимметрия периостальных и сухожильных рефлексов, неравномерность или снижение брюшных рефлексов, патологические рефлексы Россолимо, Бабинского, Маринеску-Радовича, нистагм, парез взора вверх и др. Ввиду полиморфности и неспецифичности клинических проявлений, больным с инсулиномой могут ставиться ошибочные диагнозы эпилепсии, опухоли головного мозга, вегетососудистой дистонии, инсульта, диэнцефального синдрома, острого психоза, неврастении, остаточных явлений нейроинфекции и пр.
Диагностика инсулиномы
Установить причины гипогликемии и дифференцировать инсулиному от других клинических синдромов позволяет комплекс лабораторных тестов, функциональных проб, визуализирующих инструментальных исследований. Проба с голоданием направлена на провокацию гипогликемии и вызывает патогномоничную для инсулиномы триаду Уиппла: снижение глюкозы крови до 2,78 ммоль/л или ниже, развитие нервно-психических проявлений на фоне голодания, возможность купирования приступа пероральным приемом или внутривенным вливанием глюкозы.
С целью индуцирования гипогликемического состояния может использоваться инсулиносупрессивный тест с введением экзогенного инсулина. При этом отмечаются неадекватно высокие концентрации C-пептида в крови на фоне крайне низких показателей глюкозы. Проведение инсулинпровокационного теста (внутривенного введения глюкозы или глюкагона) способствует высвобождению эндогенного инсулина, уровень которого у больных с инсулиномой становится существенно выше, чем у здоровых лиц; при этом соотношение инсулина и глюкозы превышает 0,4 (в норме менее 0,4).
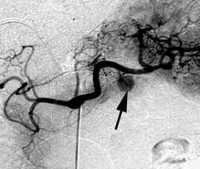
При положительных результатах провокационных проб проводится топическая диагностика инсулиномы: УЗИ поджелудочной железы и брюшной полости, сцинтиграфия, МРТ поджелудочной железы, селективная ангиография с забором крови из портальных вен, диагностическая лапароскопия, интраоперационная ультрасонография поджелудочной железы. Инсулиному приходится дифференцировать от лекарственной и алкогольной гипогликемии, гипофизарной и надпочечниковой недостаточности, рака надпочечников, демпинг-синдрома, галактоземии и др. состояний.
Лечение инсулиномы
В эндокринологии в отношении инсулиномы предпочтение отдается хирургической тактике. Объем операции определяется локализацией и размерами образования. При инсулиноме может выполняться как энуклеация опухоли (инсулиномэктомия), так и различные виды резекций поджелудочной железы (дистальная, резекция головки, панкреатодуоденальная резекция, тотальная панкреатэктомия). Эффективность вмешательства оценивается с помощью динамического определения уровня глюкозы крови в процессе операции. В числе послеоперационных осложнений могут развиваться панкреатит, панкреонекроз, свищи поджелудочной железы, абсцесс брюшной полости или перитонит.
При неоперабельных инсулиномах проводят консервативную терапию, направленную на купирование и профилактику гипогликемии, с помощью гипергликемизирующих средств (адреналина, норадреналина, глюкагона, глюкокортикоидов и др.). При злокачественных инсулиномах проводится химиотерапия (стрептозотоцин, 5-фторурацил, доксорубицин и др.).
Прогноз при инсулиноме
У 65-80% больных после хирургического удаления инсулиномы наступает клиническое выздоровление. Ранняя диагностика и своевременное хирургическое лечение инсулиномы приводят к регрессу изменений со стороны ЦНС по данным ЭЭГ.
Послеоперационная летальность составляет 5-10 %. Рецидив инсулиномы развивается в 3% случаев. Прогноз при злокачественных инсулиномах неблагоприятен — выживаемость в течение 2-х лет не превышает 60%. Пациенты с инсулиномой в анамнезе находятся на диспансерном учете у эндокринолога и невролога.
Источник статьи: http://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/insulinoma
Инсулинома поджелудочной железы: что это такое, причины, симптомы и лечение
Инсулинома – это эндокринная опухоль, возникающая в поджелудочной железе. Имеет высокую гормональную активность, что приводит к переизбытку инсулина в организме. Преимущественно доброкачественное образование редко преобразуется в злокачественное, что можно классифицировать как онкологию.
Чаще всего данному заболеванию подвергаются люди возрастом от 25 до 60 лет. Патология может развиваться в головке, теле или хвосте поджелудочной железы. В единичных случаях ее локализация находится на стенках желудка, печени и других областей. Средний размер инсулиномы составляет 1,5 – 2 см.
Общие сведения об инсулиноме
Впервые инсулома была обнаружена в 1902 году при аутопсии, а уже в 1904 г. опухоль выявили при наличии сахарного диабета. Ее описал Л. В. Соболев как увеличение массы поджелудочной железы за счет размножения опухолевых клеток.
Впервые диагностику заболевания провел Уайлдер в 1927 году. Путем экспериментального подхода он доказал влияние опухоли островков на избыточную выработку инсулина.
Спустя два года после экспериментов Уайлдера было проведено первое удаление инсулиномы. Операцию провел Э. Грэм.
Вследствие дальнейших исследований заболевания было выявлено, что инсулома в большей степени доброкачественная.
Патогенез
Визуально инсулома напоминает плотный узел серого, розового или бардового цвета. Он находится в плотной капсуле, диаметр которой не вырастает больше 3 см.
Сами клетки опухоли напоминают островки в здоровом виде. В цитоплазме чаще встречаются опухоли разной величины и формы. Инсулинома поджелудочной железы отличается тучными клетками, количество которых зависит от активности секрета инсулина.
В связи с наличием капсулы разграничить доброкачественную и злокачественную опухоль трудно. Один из признаков злокачественности – наличие метастазов в печени. Однако данный симптом встречается редко. Расположенные очаги на других органах также могут быть гормонально активными.
Второстепенные опухоли часто подвергаются размножению и образованию новых тканевых структур. Иногда возникает гипертрофия островков Лангерганса.
Изменения тканевого обмена касаются и окислительных процессов, питания нервной системы. У больного медленно разрушаются функции головного мозга. Начинается все с коры головного мозга и мозжечка. По цепочке в последнюю очередь нарушается функциональная способность продолговатого мозга. Начинается задержка дыхания, страдают сосуды и сердце.
Причины возникновения инсулиномы
Конкретные причины развития инсулиномы поджелудочной железы до сегодняшнего дня остаются неизвестными.
Поджелудочная железа в здоровом состоянии вырабатывает гормоны, отвечающие за уровень сахара в крови, производства желудочной кислоты и другие. Исследования показали, что при падении секреции инсулина падает уровень глюкозы. Данное явление приводит к различным новообразованиям в поджелудочной железе.
Так как головной мозг не имеет резерва глюкозы, которая является углеводом, организм вынужден компенсировать недостаток за счет других механизмов.
Резкое снижение глюкозы могут спровоцировать следующие факторы:
- упадок активности инсулина вследствие недостатка гормона роста:
- заболевание надпочечников;
- Аддисонова болезнь;
- повышение сахара в определенных гормонах;
- полное истощение организма;
- диеты, голодание;
- болезни желудка;
- внедрение токсинов в печень и другие почечные заболевания;
- анорексия;
- невроз, расстройства психики;
- хирургическое вмешательство в ЖКТ;
- вегетативная дисфункция.
Возникновение инсулиномы зависит не только от избытка инсулина, но и от чрезмерной активности гормонов поджелудочной железы.
Симптомы
Инсулинома имеет симптомы, которые выражены как:
- гипергликемическое состояние;
- организм устает, слабеет без видимых на то причин;
- ускоряется сердечный ритм, пульс;
- активная работа потовых желез;
- навязчивое чувство опасности;
- постоянное чувство голода.
Как только больной потребит пищу, все признаки проходят. Самая высокая степень заболевания начинается с момента, когда состояние гипогликемии не чувствуется человеком. Теряется контроль над своим состоянием. Он не может своевременно покушать и подавить процесс.
При падении глюкозы в крови до определенного уровня, состояние пациента ухудшается. Он может видеть очень четкие галлюциногенные картинки. Помимо этого выделяется слюна, пот и двоится в глазах. Больной может вести себя неадекватно с окружающими в отношении еды. Если глюкозу не повысить, то мышцы войдут в тонус, и начнется приступ эпилепсии. Вместе с этим повышается АД и учащается сердцебиение.
Ввиду отсутствия своевременной помощи больному, может развиваться кома. Она сопровождается практически всеми перечисленными выше симптомами. Вследствие гипогликемической комы образовывается инфаркт миокарда.
Удаление опухоли не гарантирует возобновление всех физических и умственных способностей.
У больных с нескорректированным уровнем сахара в крови иногда появляются инсулиновые отеки.
Зачастую страдают стопы, голеностопные суставы, реже подступают до крестца. Однако даже сильные проявления не влияют на работу других внутренних органов. Инсулиновые отеки не требуют лечения. Иногда, чтоб вывести лишнюю жидкость назначают мочегонные препараты.
Ввиду того, что большая часть симптомов не специфична, больным могут поставить неправильный диагноз.
Типы и стадии развития
В МКБ-10 инсулома поджелудочной железы делится на: ортоэндокринные и параэндокринные опухоли. В первом случае выделяются гормоны свойственные физиологической выработки (инсулинома и глюкагонома). К параэндокринным новообразованиям относятся опухоли, которые выделяют несвойственные гормоны для функций островков.
Также опухоль поджелудочной железы может быть:
- доброкачественная;
- злокачественная инсулинома;
- пограничная.
В большей степени инсулинома становится причиной выработки избыточного инсулина, для которого свойственно тяжелый гиперинсулинизм, особенно ночью натощак. Это объясняется длительным голодом. Гиперинсулинизм могут вызывать и другие болезни: аденоматоз, гиперплазия.
Также инсуломы зависят от происхождения прогрессирующего в организме гормона. Одна опухоль может иметь разное строение в разных ее частях:
- более характерный тип для инсулиномы и глюкагономы трабекулярный. Он отличается образованием трабекул с сосудами;
- альвеолярный тип возникает при гастриномах. Данный вид образовывается из соединительной ткани клеток опухоли и кровеносных сосудов.
Исходя из проявлений стромы, инсулома поджелудочной железы бывает:
- паренхиматозного вида;
- фиброзного вида;
- смешанного вида.
По происхождению исходя из действующего гормона инсулома делится на:
- глюкагономы. Они образуются из части клеток эндокринной системы поджелудочной железы. Альфа-клеточные новообразования повышают уровень их образования;
- инсулиномы так называемые бета-клеточные происхождения. Их название говорит за себя. Опухоль образуется из бета-клеток. Они провоцируют выработку инсулина в крови, который подавляет глюкозу. Данный тип развития заболевания наблюдается в большинстве случаев. Опухоль доброкачественная;
- соматостатиномы образуются из клеток островков Лангерганса. Их называют дельта-клеточные новообразования. Данный тип опухолей возбуждает соматостатин. Он подавляет целый ряд гормонов, в том числе инсулина и глюкагона;
- PP-(F)-клеточные новообразования. Они вырабатываются из клеток островков поджелудочной железы и провоцируют панкреатический полипептид.
Диагностика
Диагностика инсулиномы начинается с обращения больного с определенными жалобами:
- ухудшение состояния при голодании;
- заметная прибавка в весе после появления характерных приступов;
- головокружение, головная боль;
- сонливость, слабость;
- повышенное потоотделение.
В диагностике инсулиномы большое значение отводится лабораторным исследованиям. Определяют уровень глюкозы и инсулина в крови. Анализ проводится на голодный желудок. Используют различные специальные тесты.
Функциональная проба с голоданием провоцирует падение глюкозы и нервные расстройства. Ее проводят после вечернего приема пищи в течение 72 часов. Анализ крови берут с вены. Затем глюкометром постоянно измеряют уровень глюкозы. По завершении мероприятия дают сытный завтрак, включающий очень сладкие напитки. Приступы останавливают с помощью внутривенных или пероральных препаратов.
Дабы побудить гипогликемическое состояние вводят экзогенный инсулин. Наблюдают концентрацию собственного инсулина в крови на фоне глюкозы. При наличии патологии показатели крайне высокие.
Тест на основе толбутамида. Препарат вводят внутривенно. В течение 3 часов, каждые 5 минут берут показания крови. Наблюдают результаты низкого содержания глюкозы больного.
Тест с лейцином. Лекарственное средство вводят на 1 кг массы 150 мг. Для здорового человека анализы должны быть в норме, препарат не повлияет на инсулин и глюкозу. У больного инсулиномой сразу проявляются типичные для заболевания показатели.
Если есть подозрения на органическую гипогликемию необходимо провести гормональный тест. Норма проинсулина составляет 22%, у больных зачастую показатели немного выше. В случае если тест показал процент в два раза больше необходимого, можно полагать, что опухоль злокачественная. Для постановки правильного диагноза нужно взять анализ мочи, дабы проверить концентрацию сульфонил мочевины.
Чтобы отличить единичную или множественную локализацию аденом проверяют реакцию на увеличение уровня инсулина с помощью 2 МЕ. Его вводят внутривенно с расчетом дозировки от массы тела. Результаты будут уже в течение 5 минут. Больные, у которых единичные аденомы не дают реакции на секретин. В случае со множественной опухолью повышается инсулин.
Для полной клинической картины могут провести нагрузку глюкозой. В итоге сопоставляются все результаты других проведенных тестов.
При положительных лабораторных показателях проводится исследование локализации очага болезни. Отправляют больного на УЗИ, МРТ, КТ, сцинтиграфию и ультрасонографию поджелудочной железы. Такое исследование позволяет дифференцировать инсулиному от других схожих по симптомам состояний. Например, рака надпочечников или галактоземии.
Следует обратить внимание, что ультразвуковое обследование не получило широкого применения в диагностике инсуломы поджелудочной железы. У пациентов с данной патологией зачастую присутствует избыточный вес, и жировая прослойка не дает качественно рассмотреть новообразование. Значительным преимуществом для обследования поджелудочной железы пользуется эндоскопическая ультрасонография.
Если опухоль небольшого размера или расположена в труднодоступном месте, то затруднения возникают и при КТ. Метод выходит не очень надежным за счет поглощения рентгеновских лучей.
Обнаружить инсулому можно в нескольких стадиях развития:
- Артериальная фаза – это когда от одной главной артерии, проходят множество разных сосудов в области расположения образования.
- Капиллярная фаза отличается тем, что сосуды не хаотично расположены, а локально. Все вещество располагается в одном месте. В большинстве случаев заболевание обнаруживают именно на этой стадии.
- Венозная фаза. В такой форме обнаруживают главную вену подпитывающую новообразование.
Дифференциальная диагностика
Если после лабораторных исследований обнаружить и разоблачить стадию инсулиномы не получилось, берут образец тонкой ткани поджелудочной железы при помощи полой иглы. Результаты помогают обнаружить и другие причины бесконтрольного потока инсулина в организме. В процессе дифференциальной диагностики инсулиномы следует исключить ряд схожих по симптоматике заболеваний.
Лечение инсулиномы
Данное заболевание предполагает хирургическое и медикаментозное лечение. В большинстве случаев при иссечении новообразования наступает полное выздоровление. Методы удаления зависят от локализации опухоли. Бывают единичные случаи, когда инсулиному не удается зафиксировать, тогда поджелудочная железа подвергается удалению.
Когда опухоль располагается на стенках двенадцатиперстной кишки лечение невозможно без хирургической операции.
Медикаментозное лечение предполагает назначение диазоксида и натрийуретиком совместно. При отрицательном восприятии организмом лекарство можно заменить аналогами. Если симптоматика прогрессирует, назначается пробная химиотерапия. Но мероприятие не гарантирует качественного эффекта.
Для злокачественной опухоли радикальным лечением есть хирургическое вмешательство. При отсутствии возможности в проведении операции включают консервативную терапию.
Симптомы и проявления купируют с помощью:
- Гипергликемизирующих средств. Для этого применяют адреналин, глюкагон, норадреналин, глюкокортикоиды. Данные препараты имеют недостаток, их действие ограничено по времени. Положительное действие оказывает диазоксид, его пропивают 3-4 раза в день. Это лекарство, задерживающее воду, следует употреблять в комплексе с диуретиками.
- Лечение с помощью питания. Данный метод заключается в частом употреблении простых углеводов, которые быстро расщепляются и выбрасывают большое количество инсулина в кровь. Включены, сладкие продукты. Это может быть мед, сладкий чай, шоколадные конфеты, сладкий соус и так далее.
Если обследования показали положительный результат сканирования с октреотидом, то далее назначают аналоги препарата. Их действие направлено на угнетение выработки гормона роста, инсулина, серотонина, глюкагона и других гормонов.
Профилактика
Профилактика ГС заключается в индивидуально подобранном питании. Дробный прием углеводной пищи может поспособствовать угнетению активности патологии.
Дабы исключить вероятность рецидива больной должен ежегодно наблюдаться у хирурга, эндокринолога и по надобности онколога, соблюдать рекомендации. Пациенту проводят гормональные мероприятия, клинические обследование печени, возможно МРТ брюшной полости.
Прогноз
Поскольку инсулинома является доброкачественной опухолью в 80%, после операционного вмешательства наступает полное выздоровление.
Для качественных изменений в положительную сторону со стороны ЦНС важна ранняя диагностика недуга. Так как функции головного мозга при данном недуге теряют свою силу.
Невозможно исключить летальные исходы и рецидив. Это касается злокачественных новообразований. Выживаемость достигает 60% больных.
Видеозаписи по теме
Источник статьи: http://gormoon.ru/insulinoma-podzheludochnoj-zhelezy-chto-eto-takoe-prichiny-simptomy-i-lechenie/