Эталонный метод диагностики рака поджелудочной железы
Онкологические заболевания – проблема XXI века. Практически во всех органах и тканях человека могут возникать новообразования. После тщательного обследования специалисты определяют пути избавления от них, выявляя степень риска и вид опухоли. Ряд доброкачественных образований поддается медикаментозному лечению, чего нельзя сказать о злокачественных опухолях.
Именно поэтому диагностика заболевания играет важную роль и определяет дальнейшую жизнеспособность организма в целом и конкретного органа в частности. Узнаем, как осуществляется диагностика рака поджелудочной железы.
Как выявить заболевание?
Чаще всего патология определяется на УЗИ. Рак поджелудочной железы может явно не проявлять себя длительное время. Развитие происходит либо на фоне снижения иммунитета, либо по результатам осложнений имеющихся хронических заболеваний органа. К проблемным состояниям, при которых обязательно проведение диагностики рака поджелудочной железы, относится сахарный диабет и панкреатит. В этом случае специалисты рекомендуют ежегодное ультразвуковое исследование брюшной полости, а при выявлении каких-либо факторов, повышающих риски, — сдачу крови на онкомаркеры.
Факторы риска
Кроме описанных выше проблем, напрямую связанных с нарушениями работы поджелудочной железы, существуют заболевания, также повышающие вероятность образования злокачественной опухоли. К ним относят:
- Курение, отказ от которого заметно уменьшает риск.
- Ожирение, сопровождающееся дисбалансом половых гормонов, также можно назвать обратимым фактором. При снижении веса жировая ткань уходит, что положительно сказывается как на общем состоянии, так и на отдельных органах.
- Цирроз печени в несколько раз повышает возможность неблагоприятного исхода любых проблем со здоровьем.
- Аллергические заболевания кожных покровов, переросшие в хроническую форму.
- Неправильное питание, в котором присутствует большое количество колбасных изделий, кофе, насыщенных жиров, простых углеводов.
- Заболевания стоматологического характера.
К факторам, при которых необходимо осуществлять периодически диагностику рака поджелудочной железы, относят также:
- Возраст старше 60 лет.
- Наличие онкопатологии у ближайших родственников.
- Принадлежность к мужскому полу.
- Мутации ДНК.
Видео по теме
Симптомы
Проявления рака поджелудочной железы схожи с некоторыми другими заболеваниями. Поэтому обыватель может не придавать им значения длительное время. Следует обратить особое внимание на свое здоровье, если у вас наблюдаются следующие состояния:
- Боль в животе, в подреберье и по центру, отдающая в спину. Ночью и при наклонах вперед она проявляется острее, а утихает, когда больной прижимает ноги к животу.
- Возникающие тромбы в венах, заметные невооруженным глазом.
- Желтуха, которая проявляется сначала пожелтением кожи, а затем покровы приобретают бурый цвет с зеленым оттенком.
- Кожа постоянно зудит в связи с застоем желчи.
- Потеря аппетита и похудение.
- Общая слабость.
- Тошнота и рвота.
- Понос, изменение цвета и запаха стула.
- Жажда, сухость во рту.
- Большое количество мочи с учащенным ночным выделением.
- Изменение цвета слизистых и языка.
- Дерматит в виде язв, которые проходят сами и снова появляются, но уже в другом месте.
- Отеки.
- Снижение либидо.
- Признаки увеличения селезенки, проявляющиеся тяжестью слева в подреберье.
- Приливы, сопровождающиеся жаром на лице и в теле.
- Судороги конечностей.
С чего начать?
Итак, если вы обнаружили у себя ряд признаков, свидетельствующих о возникновении серьезных проблем с поджелудочной, то необходимо в обязательном порядке посетить врача. Специалист начнет обследование с визуального осмотра, сбора анамнеза и назначит сдать анализы. Ранняя диагностика рака поджелудочной железы включает в себя различные лабораторные исследования, которые позволят понять, есть ли проблемы именно с эти органом или нарушены функции других.
В число анализов, назначаемых при подозрении на онкозаболевание, входят:
- Сдача крови на СА-242 осуществляется натощак при исключении употребления в предыдущий день сладких напитков, всю жидкость заменяют обычной водой. Это основной маркер, представляющий собой комплекс белка и углевода и выделяемый клетками системы пищеварения. Особенностью вещества является его постоянное значение при опухолях доброкачественного характера и значительное увеличение при онкологической патологии. Если цифра приближается к нулю, то патологий не выявлено, если не достигает 20 ед/мл, то следует знать, что так проявляют себя воспаления органа. Когда значение немного выше, то назначают дополнительные исследования. Показатель, чересчур превышающий 20 ед/мл, может говорить о злокачественном новообразовании в желудке или поджелудочной железе. Анализы при раке, а вернее его подозрении, обнаруженном таким способом, включают дополнительно к СА-242 взятие материала на СА-19-9.
- Анализ на антиген СА-19-9 назначается именно при локализации проблемы желудка и поджелудочной. СА-19-9 является специальным веществом, выделяемым при раковых патологиях в увеличенном количестве. Однако специалисты утверждают, что данных этого обследования недостаточно для постановки диагноза. Если же анализ сдают повторно, поскольку рак был выявлен ранее, а его значение не превышает 1000 ед/мл, то говорят о возможности резекции, то есть удаления части органа с опухолью. Когда цифра более 1000 ед/мл, это в большинстве случаев означает метастазирование и невозможность излечения.
- Диагностика рака поджелудочной железы по крови включает определение количества панкреатической амилазы. Так называемый фермент входит в панкреатический сок, который производит поджелудочная, и передвигается в кишку, где расщепляет углеводы. Чаще всего к этому исследованию добавляют анализ амилазы мочи. Норма первого показателя не должна превышать 53 ед/мл, а второго – 200 ед/мл. При подозрении на раковое заболевание цифры могут увеличиваться в десятки раз.
- Щелочная фосфатаза крови также обязательна к определению, если проводят лабораторную диагностику рака поджелудочной железы. Этот фермент участвует в фосфорно-кальциевом обмене, являясь ускорителем химических реакций. Норма в крови составляет от 20 до 120 ед/л. Исключение составляют новорожденные, беременные женщины и пациенты старше 75 лет, у которых показатель в несколько раз выше. В остальных случаях при определении высокого значения говорят о наличии болезни, связанной с застоем желчи, включая рак поджелудочной железы 4-й стадии.
- Сдача кала на панкреатическую эластазу помогает различить ряд патологий и дифференцировать заболевание от иных возможных проблем, например муковисцидоза и мальабсорбции. Нормой является показатель от 200 до 500 мкг/г.
Для дополнения картины не исключают специалисты и стандартные анализы. При раке поджелудочной железы или подозрении на это заболевание врач обязательно назначит лабораторное исследование как общих показателей крови, так и отдельных, таких как уровень инсулина, гастрина, глюкагона, С-пептида.
Операция: за и против
Несмотря на то что дифференциальная диагностика рака поджелудочной железы многообразна и позволяет выявлять массу патологий путем сдачи материала для лабораторного исследования, оперативное вмешательство не всегда подтверждает развитие смертельного заболевания.
Обоснованием вторжения в организм являются данные, полученные путем клинических, инструментальных и других видов анализов. Однако все они могут лишь в той или иной мере указывать на рак. Определить точный диагноз и отличить хронический панкреатит от ранней стадии онкологии зачастую невозможно, поскольку доброкачественные опухоли могут проявлять схожую симптоматику и выглядеть идентично. Только по итогам резекции и исследования удаленных частей можно с вероятностью 100 % говорить о раке поджелудочной железы. 4-я стадия – это единственный этап, который однозначно определяется при лучевых методах исследования, поскольку проявляется метастазированием в следующие органы:
- почки;
- печень;
- легкие;
- кишечник;
- селезенку
- мозг;
- кости.
Таким образом, принятие решения о проведении операции – иногда единственный путь, чтобы сохранить человеку жизнь. Конечно, доктор уделяет особое внимание результатам анализов и только в случае крайней необходимости предлагает резекцию. Однако на первых этапах обследования нельзя недооценивать роль онкомаркеров, по показателям которых определяют необходимость тщательнейшего исследования и последующей лучевой диагностики.
Инструментальные методы
Как определить рак поджелудочной железы, вернее удостовериться в необходимости резекции или построить иную тактику лечения, знают специалисты. К дооперативным способам выявления патологии относят:
- УЗИ.
- КТ.
- МРТ.
- ЭРХПГ.
- ЧЧХГ
- ПЭТ.
- Лапароскопию.
- Биопсию.
Ультразвуковое исследование
Когда проявление рака поджелудочной железы, симптомы, явно указывающие на проблемы этого органа, начинают беспокоить больного, он направляется к доктору. В первые этапы обследования пациента специалист включает не только опрос и сдачу общих анализов, но и УЗИ брюшной полости. Иногда болезненные ощущения указывают на один орган, а на самом деле страдает другой, расположенный рядом. Такой способ позволяет локализовать возможный очаг заболевания и помочь врачу подобрать дальнейшие методы диагностики или терапии.
Ультразвуковое исследование может показать увеличение какой-либо части поджелудочной или изменение ее контура. Особое внимание при УЗИ уделяют головке железы, поскольку в 80 % случаев именно в ней наблюдается новое образование. В хвостовой части рак значительно реже проявляет себя. Однако бывает, что при обследовании выявляется опухоль всей ткани, что по факту может быть не онкозаболеванием, а острой формой панкреатита.
УЗИ также помогает визуализировать характер изменений и структуру железы. Обычно при такой форме рака опухоль является гипоэхогенной и не имеет внутренних эхоструктур.
Компьютерная томография
Данное исследование проводится посредством использования рентгеновского излучения, которое проходит сквозь органы и ткани. Поскольку все они имеют разную плотность, как и онкообразования, то аппарату удается передать изображение по слоям. Итоговое отображение позволяет визуализировать те органы, которые подвергались томографии, и их структуру. Специалист может оценить не только размеры поджелудочной железы, но и различные отложения, воспаления и отеки. Следует отметить, что степень излучения КТ намного меньше, чем обычного рентгена. При подготовке к этому виду обследования нужно иметь в виду, что зачастую используют контрастирование. Поэтому наличие противопоказаний к применению йодсодержащих препаратов нужно обязательно озвучить лечащему врачу. Также следует уведомить доктора об имеющихся у вас аллергических реакциях на лекарственные средства.
Магнитно-резонансная томография
Это отлично зарекомендовавший себя метод, в основе которого лежит магнитное излучение. Он дает полную информацию о тканях, поскольку проводится путем воздействия на организм магнитного поля. В результате колебание атомов в клетках человека позволяет специальной программе создать объемное изображение, которое куда лучше двухмерных снимков. Проведение обследования осуществляется в лежачем положении, когда пациент неподвижен, а вокруг него вращаются магнитные катушки и детектор аппарата. За несколько минут производится около сотни снимков в разных плоскостях, обеспечивающих посредством программной обработки изображение, а специалист-рентгенолог описывает состояние исследуемого органа и выдает на руки диск с результатами магниторезонансной томографии поджелудочной железы.
Эндоскопическая ретроградная холангиопанкреатография
Метод работает с применением контрастного вещества. Его можно назвать комбинированным, поскольку он сочетает в себе эндоскопическое и рентгенологическое исследование. В двенадцатиперстную кишку вводят эндоскоп. Посредством него в фатеров сосочек подают специальный препарат, а затем делают несколько снимков.
Использование высокотехнологичного оборудования допускает отслеживание процесса на всех его этапах, а также метод отличается небольшим облучением. Качество холангиопанкреатограммы позволяет судить о проблемах поджелудочной и желчевыводящих протоков с большой степенью точности.
Чрескожная чреспеченочная холангиография
Этот способ представляет также рентгеноскопическое обследование с использованием йодсодержащего вещества. В отличие от предыдущего варианта препарат поступает через кожу. Пациента укладывают на рентгеновский стол и фиксируют.
Место, в которое планируют ввести иглу, обрабатывают и отделяют от остальной поверхности стерильными материалами, после чего делают укол местным анестетиком. На выдохе пациента просят задержать дыхание и вводят иглу в межреберье. Проникнув в паренхиму печени, иглу начинают медленно извлекать, одновременно выпуская контрастное веществу до обнаружения желчного протока, в который вводят оставшийся препарат. Экран оборудования позволяет оценить наполнение протоков, после чего делают несколько снимков.
Позитронно-эмиссионная томография
В этом случае вещество, выполняющее функцию контрастного, вводят в вену. Отличием от предыдущих методов является использование сахара, меченного изотопом. Здесь в основе исследования лежит способность раковых клеток накапливать радиоактивные вещества. На снимках злокачественные опухоли, если таковые имеются, будут значительно отличаться цветом от остальных тканей, что позволит локализовать их и принять решение о дальнейшей терапии или хирургическом вмешательстве.
Лапароскопия
В качестве хирургического метода его назначают при необходимости исключения наличия раковых клеток в поджелудочной железе. Также проводится и резекция доброкачественной опухоли. Удаление злокачественных образований таким способом недопустимо.
При проведении этой процедуры, несмотря на крошечные разрезы, пациенту необходим наркоз. В данном случае выбирают наркозно-воздушный состав, который подают через специальную трубку. Суть техники оперативного вмешательства заключается в осуществлении трех-четырех небольших разрезов, после чего в полость живота нагоняют углекислый газ. Затем через проколы вводят инструментарий и производят необходимые манипуляции.
Если по результатам осмотра выявляется, что лапароскопия не поможет, хирурги могут принять решение о проведении открытой лапаротомии.
Биопсия
Самый сложный для пациента и в то же самое время самый информативный метод – это биопсия рака поджелудочной железы. Такое исследование подразумевает иссечение части ткани или забор небольшого количества клеток для последующего изучения лабораторным микроскопом. После взятия ткани ее окрашивают специальным составом и проводят гистологическое исследование.
Можно отметить 4 способа забора клеток:
- Интраоперационный, когда клетки получают посредством обыкновенной лапаротомии. Здесь может использоваться прямая, трансдуоденальная и аспирационная тонкоугольная биопсия.
- Лапароскопический, забор материал при котором осуществляют, делая мелкие разрезы.
- Чрескожный, где клетки для исследования получают под контролем УЗИ и КТ. Именно этот метод из всех перечисленных считается самым безопасным и менее травматичным, но использовать его можно не всегда.
- Аспирационная биопсия применяется в большинстве возможных случаев забора материала. Точность исследования составляет 96 %.
Пациентам, у которых по результатам анализов и исследований выявлена онкология, следует знать, что это не приговор.
Во-первых, бывает так, что после резекции и последующей гистологии выявляется, что результат был ложноположительным. А это значит, что иссеченная ткань могла и не являться онкологическим образованием, а была доброкачественной опухолью.
Во-вторых, решение об оперативном вмешательстве принимается специалистом. Поэтому после обследований найдите хорошего доктора и почитайте отзывы о нем.
В-третьих, после избавления от злокачественных тканей можно жить долго и счастливо.
Помните, что диагностика рака на ранней стадии – половина успеха. Следите за своим здоровьем и обращайтесь к докторам при появлении нехороших симптомов.
Поздняя диагностика – одна из основных причин плохого прогноза при раке поджелудочной железы (РПЖ). У 80-90% больных диагноз устанавливается на стадии, когда опухоль уже не резектабельна: оперативное вмешательство – единственный радикальный метод лечения РПЖ – уже неосуществимо ввиду местного распространения опухоли или бессмысленно из-за наличия отдалённых метастазов.
Промедление с установлением диагноза обусловлено рядом затруднений объективного и субъективного характера:
- отсутствие специфических (свойственных именно данной болезни) симптомов: ранние внешние проявления РПЖ характерны для множества других заболеваний пищеварительной системы вообще и поджелудочной железы в частности;
- трудности выявления опухолей размером менее 2 см методами инструментальной и лабораторной диагностики;
- трудности дифференциальной диагностики РПЖ инструментальными методами с объёмными образованиями иного характера: доброкачественными новообразованиями, метастазами рака других органов, изменениями, возникшими в ткани поджелудочной железы вследствие перенесённого панкреонекроза;
- недостаточная онкологическая насторожённость и осведомлённость о современных методах и алгоритмах диагностики РПЖ врачей многопрофильных медицинских учреждений – терапевтов, гастроэнтерологов, хирургов.
Между тем, уже сегодня существуют методы и алгоритмы, способствующие ранней диагностике рака поджелудочной железы.
Для диагностики рака РПЖ применяются следующие методы (обычно в комплексе):
- стандартное (трансабдоминальное) ультразвуковое исследование (УЗИ);
- многофазная спиральная компьютерная томография (МСКТ) с контрастным усилением;
- магнитно-резонансная томография (МРТ);
- эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ).
- магнитно-резонансная панкреатохолангиография (МРПХГ);
- эндосонография (эндоУЗИ);
- тонкоигольная аспирационная биопсия (ТАБ);
- исследование уровня онкомаркёра CA19-9;
- позитронно-эмиссионная томография (ПЭТ);
- лапароскопия.
Некоторые из перечисленных методов являются обязательными этапами диагностики РПЖ, другие применяются в зависимости от обнаруженных (или не обнаруженных) находок.
Трансабдоминальное УЗИ
Трансабдоминальное УЗИ – это стандартное ультразвуковое исследование, которое предусматривает размещение датчика снаружи – на коже в проекции интересующего органа.
Чаще всего этот метод назначается пациентам с наличием одного из вероятных признаков рака поджелудочной железы — желтухи. В ходе исследования могут выявляться объёмные образования поджелудочной железы, а также расширение жёлчных и панкреатических протоков – возможный признак рака головки поджелудочной железы. Характер выявленных образований при посредстве УЗИ определить затруднительно, это предстоит уточнить с помощью других методов.
- высокая доступность – аппаратура и специалисты имеются практически в каждом лечебном учреждении;
- невысокая стоимость;
- безвредность;
- высокая точность диагностики нарушения проходимости жёлчных путей.
- качество исследования может значительно снижаться при ожирении у пациента и некоторых патологиях кишечника;
- получить полное изображение поджелудочной железы удаётся только у 25% больных.
- наиболее высокий (по сравнению с другими методами) уровень операторозависимости – зависимости качества исследования от квалификации специалиста.
Вероятность выявления (чувствительность метода) РПЖ колеблется в диапазоне 45-95%. Вероятность достоверности отрицательного результата (специфичность метода) – 90-99%.
МСКТ с контрастным усилением
МСКТ – метод, который следует рассматривать в первую очередь при появлении первых симптомов, подозрительных на развитие рака поджелудочной железы, для ранней диагностики.
Этот метод позволяет получить проекции множества срезов, а также трёхмерное изображение поджелудочной железы и соседних органов. Контрастное вещество, которое вводится в вену в ходе исследования, позволяет визуализировать крупные сосуды.
- достаточно высокая вероятность выявления опухолей размером менее двух сантиметров;
- выявление кистозных опухолей и их дифференциальная диагностика с неопухолевыми и постнекротическими кистами;
- выявление с высокой точностью злокачественных муцинозных опухолей, прогноз при которых значительно благоприятнее, чем при аденокарциноме;
- оценка степени вовлечения в опухолевый процесс крупных сосудов: чревного ствола, общей печеночной артерии, портальной вены, верхних брыжеечных артерий и вен;
- оценка поражения удалённых органов и тканей: лимфатических узлов, печени, лёгких, плевры, брюшины и малого таза.
Таким образом, МСКТ позволяет не только диагностировать опухоль, но и определить целесообразность хирургического лечения. В 90% случаев факт резектабельности опухоли, признанный при МСКТ, подтверждается при операции.
- низкая доступность – такой аппаратурой обычно оборудованы лишь радиологические отделения специализированных центров;
- относительно высокая стоимость;
- рентгеновское облучение (хотя и в незначительной) дозе.
Чувствительность МСКТ для злокачественных и других опухолей в среднем составляет 85-95%: вероятность обнаружения опухоли менее 1,5 см не превышает 70%, новообразования же бо́льших размеров выявляются со стопроцентной вероятностью. Специфичность метода – до 95%.
Этот метод менее информативен при выявлении опухолей поджелудочной железы, нежели МСКТ. Ценность метода – в наивысшей точности обнаружения печёночных метастазов.
ЭРПХГ
Суть ЭРПХГ – введение контрастного вещества в жёлчные и панкреатические протоки с помощью эндоскопа с последующим исследованием рентгенограммы. Метод позволяет диагностировать РПЖ с точностью 90-92%.
Однако, несмотря на высокую точность, применение ЭРПХГ сегодня весьма ограничено, поскольку введение контраста под давлением нередко приводит к осложнениям: острому панкреатиту, холециститу, кровотечениям. Осложнения сами по себе не смертельны, однако вылечить их не всегда удаётся быстро, и к этому моменту время для оперативного вмешательства по поводу РПЖ может быть упущено.
МРПХГ
Метод МРПХГ – несколько менее точная, но безопасная альтернатива ЭРПХГ. «Заменой» контрастного вещества служит электромагнитное поле, что ограждает больного от травматичного и чреватого описанными выше осложнениями вмешательство.
МРПХГ позволяет во многих случаях избежать инвазивной (травматичной) процедуры ЭРПХГ, но не всегда.
ЭндоУЗИ
На сегодняшний день эндоУЗИ является самым точным из всех неоперативных методов диагностики РПЖ.
Суть метода – введение ультразвукового датчика с помощью эндоскопа в полость желудка или луковицу двенадцатиперстной кишки и исследование через стенки этих полых органов поджелудочной железы, крупных сосудов брюшной полости, жёлчевыводящих путей.
ЭндоУЗИ обладает большинством возможностей метода МСКТ и превосходит его по точности диагностики опухолей небольшого размера.
Ещё одно преимущество эндоУЗИ перед МСКТ – возможность немедленной биопсии при случайном обнаружении опухоли в ходе исследования, а также других случаях, когда показана ТАБ.
Однако и такой высокоточный метод имеет ряд недостатков:
- минимальная доступность – поскольку этот метод достаточно новый, применяется незаслуженно редко ввиду недостатка аппаратуры и квалифицированных специалистов;
- операторозависимость выше, чем МСКТ;
- хоть и малая, но инвазивность: в 2% наблюдаются осложнения, метод требует применения анестезии;
- значительное снижение качества исследования при анатомических изменениях верхнего отдела ЖКТ вследствие проведённых ранее оперативных вмешательств;
- невозможность выявления метастазов в брюшине, малом тазу, правой доле печени.
Чувствительность эндоУЗИ достигает 99%, специфичность – 100% (с дополнительной ТАБ под контролем эндоУЗИ).
Тонкоигольная аспирационная биопсия – это отсасывание жидкой субстанции из поражённого участка с помощью иглы для последующего цитологического исследования. Применяется с целью выяснения природы поражения – характера опухоли или воспаления.
Забор материала производится под контролем УЗИ, компьютерной томографии или эндоУЗИ. Такой контроль обеспечивает точное попадание иглы в подозрительную зону, а также предотвращает прокол сосуда.
Показания к тонкоигольной биопсии:
- бессимптомные кистозные опухоли поджелудочной железы, характер которых невозможно оценить другими методами;
- подозрение на аутоиммунный панкреатит;
- подозрение на липоматоз поджелудочной железы;
- подозрение на лимфому поджелудочной железы.
Перечисленные заболевания чаще всего не требуют оперативного лечения, однако некоторые из них требуют специфической терапии.
ТАБ также целесообразна при невозможности по какой-либо причине хирургического лечения РПЖ. В таких случаях для замедления опухолевого процесса проводится химио-, а иногда и лучевая терапия, поэтому для оценки чувствительности к такому лечению необходимо выяснить тип злокачественной опухоли.
Применение ТАБ в диагностике РПЖ ограничено по следующим причинам:
- невозможность качественного забора в случае склерозированной, твёрдой опухоли;
- не слишком высокая точность метода, особенно при малых размерах опухоли;
- вероятность обсеменения брюшины или пункционного канала раковыми клетками.
Если в аспирате, полученном при выполнении ТАБ, не обнаружены опухолевые клетки, это не означает отсутствие опухоли. Если по результатам МСКТ и эндоУЗИ опухоль признана резектабельной, тонкоигольная биопсия чаще всего не требуется.
Онкомаркёр CA19-9
Исследование на онкомаркёр CA19-9 представляет лабораторный анализ крови. СА19-9 является неспецифическим маркёром РПЖ. Это означает, что повышение уровня этого гликопротеина в плазме крови может указывать не только на рак поджелудочной железы.
Это достаточно чувствительный тест для раковых опухолей размером более 2 см, к достоинствам которого относится доступность и невысокая стоимость.
- повышение концентрации СА19-9 в плазме крови только у половины больных с небольшими (менее 2 см) размерами раковой опухоли.
- неприменимость теста у пациентов с четвёртой (AB) группой крови: у этих лиц уровень всегда СА19-9 низкий или нулевой, вне зависимости от наличия злокачественной опухоли;
- ложноположительный (отсутствие раковой опухоли при повышении уровня маркёра) результат в случае следующих состояний:
- нарушение проходимости жёлчных путей, не связанное с РПЖ;
- панкреатит;
- холецистит;
- воспаление толстой кишки;
- цирроз печени;
- склеродермия;
- системная красная волчанка;
- ревматоидный артрит.
Чувствительность метода составляет 79-91%, специфичность – 90-93%.
Этот томографический метод позволяет оценивать активность обменных процессов в тканях. Известно, что в злокачественных опухолях такая активность значительно повышена по сравнению со здоровыми тканями. Такую особенность используют в позитронно-эмиссионной томографии.
Данный метод практически не распространён, в первую очередь, в связи с высокой стоимостью исследования, поэтому его точность не до конца изучена.
Некоторые специалисты утверждают, что данная методика позволяет:
- обнаруживать метастазы РПЖ, не диагностированные с помощью других методов, у 40% больных с якобы резектабельной опухолью;
- с высокой вероятностью выявлять опухоли размером 2 см.
Этот метод также может применяться для выявления опухолей у больных с выраженными анатомическими изменениями верхнего отдела ЖКТ вследствие перенесённых операций.
Однако другие специалисты отвергают применение этого метода ввиду высокой вероятности ложноположительных результатов у пациентов с воспалительными заболеваниями, гранулёмами, расширением жёлчных путей, не связанным с РПЖ.
Лапароскопия
Лапароскопия является высокоточным оперативным методом диагностики РПЖ. Это малоинвазивная хирургическая операция: все манипуляции проводятся через небольшие разрезы брюшной стенки под контролем лапароскопа, присоединённого к видеокамере. Такая операция позволяет получить точные результаты, избежав более травматичного вмешательства – диагностической лапаротомии, традиционной операции, выполняющейся через достаточно большой разрез.
Цель диагностической лапаротомии – подтверждение данных в пользу резектабельности опухоли, полученных в результате проведения предыдущих исследований неоперативными методами.
В ходе лапаратомии может проводиться:
- биопсия печени – при этом берётся материал для гистологического исследования; точность результатов лапароскопической биопсии значительно выше, чем ТАБ;
- интраоперационное УЗИ;
- биопсия печени;
- биопсия брюшины;
- смывы с брюшины при отсутствии видимых метастазов.
Лапароскопия полезна и для выработки тактики лечения больных с нерезектабельной опухолью.
Углублённое исследование показано следующим категориям пациентов:
- с ранними симптомами РПЖ, длящимися в течение недели и более:
- неопределённой болью в верхней части живота;
- признаками эпигастрального дискомфорта: отрыжкой, вздутием живота, чувством давления, распирания в животе;
- снижением массы тела;
- при выявлении желтухи;
- с неуточнёнными запорами, поносами, тошнотой, рвотой;
- с неуточнённым выраженным похуданием, выраженной слабостью, асцитом, мигрирующим тромбофлебитом;
- с внезапным развитием острого панкреатита или сахарного диабета без предрасполагающих факторов;
- входящим в группы риска:
- страдающим хроническим панкреатитом;
- более шести лет страдающим сахарным диабетом второго типа;
- с отягощённым семейным анамнезом (с наследственной предрасположенностью к панкреатиту и развитию ряда злокачественных опухолей – поджелудочной железы, молочных желёз, яичников, толстой кишки);
- выкуривающим более пачки сигарет в день мужчинам и женщинам старше пятидесяти пяти лет.
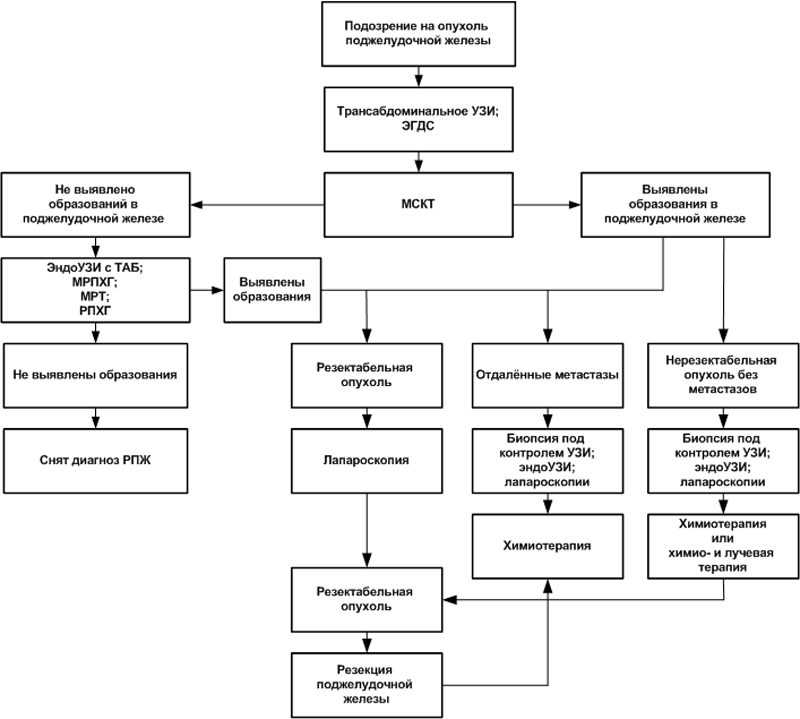
Рис. 1. Алгоритм диагностики и лечения РПЖ
Пациентам с неспецифическими симптомами сначала проводятся наиболее распространённые исследования – абдоминальное УЗИ поджелудочной железы, печени, жёлчного пузыря и жёлчевыводящих путей, эндогастродуоденоскопия (ЭГДС), рентген или компьютерная томография с контрастом желудка и двенадцатиперстной кишки. Такое исследование позволяет оценить не только состояние поджелудочной железы, но других органов верхнего отдела ЖКТ, заболевание которых может сопровождаться симптомами, сходными с РПЖ.
Если патологии поджелудочной железы не обнаружено, но при этом выявлено заболевание другого органа, назначается лечение.
Дальнейшее обследование проводится в тех случаях, когда:
- при УЗИ были выявлены признаки опухоли поджелудочной железы;
- была выявлена патология других органов пищеварения, однако лечение не принесло результатов.
Следующим этапом целесообразно назначение МСКТ – с контрастным усилением, по специальному – «панкреатическому» — протоколу. Не следует путать обычное КТ с МСКТ – без проведения многофазного контрастного исследования, соблюдения протокола результаты будут малоинформативными.
Если методом МСКТ образований в поджелудочной железе не обнаружено, назначаются другие исследования – эндосонография с ТАБ, МРТ, МПХГ. В случае внезапных панкреатитов, невозможности дифференцировать опухоль от хронического панкреатита другими методами, а также в некоторых других случаях больному может назначаться РПХГ.
Если остаются какие-то сомнения после проведения МСКТ и эндоУЗИ с ТАБ, эти исследования следует повторить через два-три месяца.
При отрицательных результатах перечисленных выше исследований диагноз РПЖ снимается. Пациентам, входящим в группы риска, рекомендуется ежегодное проведение МСКТ с целью ранней диагностики РПЖ.
Если при МСКТ или последующих перечисленных исследованиях выявлена резектабельная опухоль, перед резекцией поджелудочной железы рекомендуется исследование уровня CA19-9 и обязательно проводится диагностическая лапароскопия. Исключение составляют случаи с размером опухоли менее 2 см и низком уровне онкомаркёра – с такими результатами проведение лапароскопии не обязательно.
В случае признания опухоли нерезектабельной без метастазов или обнаружения отдалённых метастазов по результатам МСКТ для выработки тактики лечения назначаются другие неоперативные методы. С той же целью врач может назначить и лапароскопию.
В зависимости от результатов всех перечисленных исследований проводится лечение:
- резекция поджелудочной железы;
- химиотерапия – самостоятельно или в комбинации с лучевой терапией (иногда такое лечение позволяет добиться резектабельности опухоли в дальнейшем);
- паллиативное лечение, направленное на улучшение качества остатка жизни.
Лучше всего проводить диагностику РПЖ в специализированном учреждении – панкреатологическом или онкологическом центре. Во-первых, в таких учреждениях имеется современное высокотехнологичное диагностическое оборудование, во-вторых, там работают опытные квалифицированные специалисты, способные грамотно провести исследование и подготовить описание. Не стоит забывать, что все перечисленные инструментальные методы исследования в той или иной мере операторозависимы, их результаты во многом зависят от квалификации врача.
Источник статьи: http://mr-gergebil.ru/jetalonnyj-metod-diagnostiki-raka-podzheludochnoj-zhelezy/
Рак поджелудочной железы
- Виды рака поджелудочной железы
- Локализация рака поджелудочной железы
- Стадии рака поджелудочной железы
- Причины рака поджелудочной железы
- Можно ли предотвратить рак поджелудочной железы?
- Симптомы рака поджелудочной железы
- Диагностика рака поджелудочной железы
- Рак поджелудочной: код по МКБ-10
- Лечение рака поджелудочной железы
- Питание при раке поджелудочной железы
- Профилактика опухолей поджелудочной железы
- Рак поджелудочной железы: прогноз по сроку жизни
- Цены на лечение рака поджелудочной железы в Европейской клинике
Рак поджелудочной железы — одно из самых коварных и опасных онкологических заболеваний. Он длительное время протекает бессимптомно, а когда дает о себе знать, как правило, оказывается уже инкурабельным. Но даже если диагноз установлен на ранней стадии, пятилетняя выживаемость составляет не более 15%. За счет того, что железа расположена глубоко и окружена другими органами брюшной полости, операции на ней сложны и требуют от хирурга большого мастерства. Высок риск серьезных и подчас фатальных послеоперационных осложнений.
Злокачественная опухоль поджелудочной железы в цифрах и фактах:
- По частоте среди прочих онкологических заболеваний у взрослых занимает шестое место.
- Согласно американской статистике, злокачественные новообразования поджелудочной железы составляют около 3% от всех онкологических заболеваний и обусловливает 7% смертности от всех видов рака.
- Чаще всего опухоль встречается у людей старше 60–65 лет.
- Мужчины и женщины болеют одинаково часто.
- В 50–60% случаев опухоль поражает только головку поджелудочной железы, в 10% — тело, в 6–8% — хвост. В 25–30% случаев поражена вся поджелудочная железа.
Виды рака поджелудочной железы
В поджелудочной железе есть экзокринная ткань, которая вырабатывает пищеварительные ферменты, и эндокринная, функцией которой является производство некоторых гормонов. Соответственно, в зависимости от происхождения, выделяют экзокринные и эндокринные злокачественные опухоли поджелудочной железы. Первые встречаются намного чаще. Когда говорят о раке поджелудочной железы, в большинстве случаев имеют в виду именно экзокринные опухоли.
Аденокарцинома — опухоль из железистых клеток, является самым распространенным типом экзокринного рака. Она встречается в 80–95% случаев. В большинстве случаев опухоль происходит из клеток, выстилающих протоки поджелудочной железы — протоковая аденокарцинома. Реже встречаются новообразования из клеток, которые вырабатывают пищеварительные ферменты, в ацинусах. Такой рак называется ацинарно-клеточным.
Отдельно выделяют внутрипротоковые папиллярные и кистозные муцинозные опухоли, ассоциированные с инвазивным раком. Эти новообразования являются доброкачественными, но со временем могут трансформироваться в рак. Люди, у которых диагностированы эти патологии, должны наблюдаться у врача. Кистозные опухоли обычно удаляют хирургически из-за риска озлокачествления. Папиллярные оперируют при определенных условиях, например, если новообразование находится в главном протоке.
Более редкие разновидности злокачественных опухолей поджелудочной железы: плоскоклеточный, недифференцированный, аденосквамозный рак, цистаденокарцинома, перстневидно-клеточная карцинома.
Менее 5% от всех новообразований поджелудочной железы составляют опухоли, которые развиваются из эндокринных клеток — нейроэндокринные опухоли, или опухоли островковых клеток. К ним относят гастриномы, инсулиномы, глюкагономы, соматостатиномы. Чаще всего они доброкачественные, но могут оказаться злокачественными, и даже биопсия не всегда помогает вовремя установить правильный диагноз.
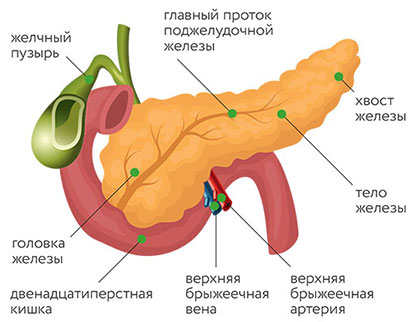
Локализация рака поджелудочной железы
Злокачественная опухоль может находиться в головке, теле или хвосте поджелудочной железы. В зависимости от локализации, она будет иметь некоторые особенности.
Рак головки поджелудочной железы
Чаще всего встречается рак головки поджелудочной железы. Например, здесь локализуется около 75% протоковых аденокарцином. Злокачественные опухоли, удаленные из головки, в среднем имеют размер 2,5–3,5 см, в то время как в теле и хвосте они обычно крупнее. Однако, из-за близкого расположения желчного протока, даже небольшие новообразования головки способны сдавливать его и приводить к механической желтухе. Другие характерные осложнения: стеноз двенадцатиперстной кишки и кровотечение из распадающегося рака.
Рак тела поджелудочной железы
Тело поджелудочной железы — вторая по распространенности локализации рака часть органа. Протоковые аденокарциномы встречаются здесь в 18% случаев. Если опухоль находится в теле или хвосте, то по сравнению с раком головки чаще встречаются такие осложнения, как тромбофлебиты, флеботромбозы, сахарный диабет. Видимо, это связано с тем, что новообразования тела и хвоста имеют более крупные размеры. Если возникает желтуха, обычно это говорит о запущенном раке.
Рак хвоста поджелудочной железы
Рак хвоста поджелудочной железы встречается реже всего. Такую локализацию имеют лишь 7% протоковых аденокарцином. Из-за близости желудка, ободочной кишки и легкого такие опухоли сложнее обнаружить во время УЗИ.
Стадии рака поджелудочной железы
Классификация рака поджелудочной железы по стадиям базируется на общепринятой системе TNM.
Буква T обозначает характеристики первичной опухоли. T1 — опухоль, которая находится в пределах поджелудочной железы, имеет размер до 2 см (T1a) или более (T1b) и не прорастает в капсулу, сосуды, и соседние органы. Стадии T2 и T3 обозначают разную степень прорастания рака в различные структуры.
Буквой N обозначается распространение раковых клеток в лимфатические узлы. N0 — очаги в лимфоузлах отсутствуют. N1,2,3 — распространение рака в различные группы лимфатических узлов.
M — это наличие (M1) или отсутствие (M0) отдаленных метастазов.
В зависимости от сочетаний разных значений T, N и M, рак поджелудочной железы делят на четыре стадии с подстадиями:
Рак поджелудочной железы с метастазами
Рак поджелудочной железы с метастазами (стадия IVb), к сожалению, встречается часто: его диагностируют у 45–55% пациентов. Обычно вторичные очаги находятся в различных частях брюшной полости, печени, легких, костях. Радикальное лечение в таких случаях невозможно, но врачи могу купировать боль и другие мучительные симптомы, продлить жизнь больного.
Метастазы в поджелудочной железе
Иногда опухоль, обнаруженная в поджелудочной железе, на самом деле является метастазом рака другого органа. Такое случается редко: метастатический рак составляет лишь 2% от всех злокачественных опухолей поджелудочной железы. Первичная опухоль при этом чаще всего находится в легких, молочной железе, почках, желудочно-кишечном тракте, предстательной железе. Иногда в поджелудочную железу метастазирует меланома, остеосаркома, лейомиосаркома, карцинома Меркеля.
Причины рака поджелудочной железы
Существуют факторы риска, которые провоцируют развитие злокачественных опухолей в поджелудочной железе. Основные из них:
- Сахарный диабет. По неизвестным причинам риск заболевания повышен у людей, страдающих сахарным диабетом второго типа. Риски у больных диабетом первого типа не изучены.
- Желчнокаменная болезнь.
- Хронический панкреатит. Риск особенно высок у курильщиков. Однако, далеко не у всех людей хроническое воспаление в ткани поджелудочной приводит к развитию опухоли.
- Цирроз печени. Есть некоторые доказательства того, что это заболевание становится причиной рака поджелудочной железы.
- Некоторые наследственные факторы: случаи карциномы поджелудочной железы в семье, мутация в гене BRCA2, синдром Линча, синдром множественных диспластических невусов.
- Ассоциированный с меланомой.
- Табакокурение. Один из основных факторов риска. Известно, что около 20–30% случаев связано с курением сигарет, трубок, сигар.
- Частое употребление алкоголя. Прямая причинно-следственная связь между приемом алкоголя и раком поджелудочной железы не установлена. Но известно, что при частом употреблении спиртного повышается риск хронического панкреатита, цирроза — заболеваний, которые, в свою очередь, являются факторами риска.
- Избыточная масса тела. Установлено, что у тучных людей риск повышен на 20%. Особенно высокую угрозу представляет избыточное отложение жира в области живота, даже если у человека нормальный вес.
- Возраст старше 60–65 лет. Почти всем больным больше 45 лет. Две трети старше 65 лет. Чаще всего заболевание обнаруживают у людей старше 70 лет.
- Кисты и аденомы поджелудочной железы считаются предраковыми заболеваниями.
Можно ли предотвратить рак поджелудочной железы?
Не на все факторы риска можно повлиять, но некоторые эффективные меры профилактики существуют. В первую очередь стоит отказаться от курения — это поможет снизить риск сразу нескольких видов рака. Бросать никогда не поздно, польза для здоровья будет в любом случае. Старайтесь поддерживать здоровый вес, откажитесь от алкоголя — согласно данным некоторых исследований, безопасных доз не существует. Если на работе вам приходится контактировать с вредными химическими веществами, соблюдайте правила безопасности, используйте индивидуальные средства защиты.
Симптомы рака поджелудочной железы
Зачастую первые симптомы появляются уже на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к обтурации (перекрытию просвета) протоков, интоксикации организма продуктами распада.
Боли при раке поджелудочной железы
Первым признаком заболевания, как правило, становится боль. Её появление говорит о том, что опухоль проросла в нервные окончания. Интенсивность болевых ощущений бывает разной, от чувства дискомфорта до острых приступов. Локализация болей зависит от того, какая часть органа поражена:
- головка — под правым ребром,
- хвост — в верхней части живота слева,
- вся поджелудочная железа — боль опоясывающего характера.
Болевые ощущения усиливаются, когда пациент лежит на спине, после приема жирной, острой пищи, алкогольных напитков. Зачастую эти симптомы принимают за проявления панкреатита или других заболеваний, списывают на погрешности в диете и пристрастие к спиртному. Многие люди подолгу не обращаются к врачам, а опухоль тем временем прогрессирует.
Тромбоз
Иногда первым проявлением рака поджелудочной железы является тромбоз глубоких вен ноги. Это состояние проявляется следующими симптомами:
- боль,
- отек,
- покраснение,
- повышение температуры кожи ноги.
Если кусочек тромба оторвется, мигрирует в сосуды легких и перекроет их просвет, развивается осложнение — тромбоэмболия легочной артерии.
Механическая желтуха
Это осложнение развивается, когда опухоль сдавливает желчный проток. Симптомы характерны:
- кожа, слизистые оболочки и склеры глаз становятся желтушными;
- моча темнеет, выглядит как темное пиво;
- стул становится бесцветным;
- живот увеличивается за счет увеличения печени и желчного пузыря;
- беспокоит кожный зуд.
Желтуха нарастает медленно. Сначала кожа имеет ярко-желтый цвет, затем постепенно приобретает зеленоватый оттенок. Со временем развивается почечная и печеночная недостаточность, интенсивные кровотечения, и больной погибает.
Интоксикация
При распаде опухоли в кровь выделяются вещества, которые приводят к интоксикации организма. Возникают следующие симптомы:
- резкая потеря веса;
- снижение аппетита, особенно по отношению к жирной пище, мясу;
- слабость, повышенная утомляемость;
- повышение температуры тела;
- частые депрессии;
- вялость, апатия.
Другие проявления и симптомы
Если опухоль прорастает в кишечник, возникают симптомы кишечной непроходимости. Поражение эндокринных островков приводит к сахарному диабету. При сдавлении селезеночных вен увеличивается в размерах селезенка. Если опухоль прорастает в какой-либо орган, в нем может начаться кровотечение.
Диагностика рака поджелудочной железы
Обнаружить панкреатический рак вовремя, на ранних стадиях, очень сложно. Признаки возникают, когда опухоль успевает прорасти в соседние органы, дать метастазы, и прогноз становится неблагоприятным. Во время осмотра врач может прощупать увеличенную печень, желчный пузырь, селезенку. На более поздних стадиях можно выявить асцит — скопление жидкости в животе.
Все эти признаки неспецифичны, они обнаруживаются и при других заболеваниях.
Обычно при подозрении на рак поджелудочной железы обследование начинают с УЗИ. Это наиболее простой, доступный и недорогой метод диагностики, при этом в большинстве случаев он помогает обнаружить новообразование.
Более информативна эндосонография (эндоУЗИ). Во время этого исследования в двенадцатиперстную кишку вводят специальный зонд, на конце которого находится миниатюрная видеокамера и ультразвуковой датчик. За счет того что датчик подводят максимально близко к поджелудочной железе, он позволяет получить более подробную картину.
Компьютерная томография и МРТ помогают оценить размеры и расположение опухоли, распространение рака на другие органы, выяснить, можно ли удалить новообразование хирургическим путем.
Холангиопанкреатография — исследование, которое помогает оценить состояние протоков поджелудочной железы и желчных протоков. Его можно провести тремя разными способами:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Врач вводит в двенадцатиперстную кишку зонд, находит отверстие, через которое впадает желчный проток, и вводит через него рентгеноконтрастное вещество. Затем проводят рентгенографию: «прокрашенные» протоки становятся хорошо видны на снимках.
- Чрескожная чреспеченочная холангиография показана, если не удается провести ЭРХПГ. Рентгеноконтрастное вещество при этом вводят через иглу.
- Магнитно-резонансная холангиопанкреатография (МРХПГ) — это по сути обычная магнитно-резонансная томография. Это неинвазивное исследование, в организм пациента не нужно вводить инструменты. Но во время МРХПГ, в отличие от ЭРХПГ, невозможно провести биопсию, выполнить лечебные манипуляции.
Биопсия — исследование образца ткани поджелудочной железы под микроскопом. Это самый точный метод диагностики в онкологии, он помогает окончательно подтвердить или исключить наличие раковых клеток.
Чтобы разобраться, можно ли выполнить радикальную операцию, зачастую приходится проводить ангиографию. Это рентгенографическое исследование, во время которого кровеносные сосуды «прокрашивают» с помощью контрастного раствора.
ПЭТ-сканирование помогает обнаружить отдаленные метастазы в диагностике злокачественных опухолей поджелудочной железы с метастазами.
В биохимическом анализе крови при раке поджелудочной железы обнаруживают повышение уровней ферментов (амилаза, липаза и др.), билирубина, печеночных трансаминаз (АлАт, АсАт), желчных кислот. В запущенных случаях снижается уровень белка.
Рак поджелудочной: код по МКБ-10
В Международной классификации болезней десятого пересмотра (МКБ-10) раку поджелудочной железы присвоен код C25 — «злокачественные новообразования поджелудочной железы». В нем выделяют восемь уточняющих диагнозов — подрубрик:
- C25.0 — опухоли головки поджелудочной железы;
- C25.1 — злокачественные образования тела поджелудочной железы;
- C25.2 — опухоли хвоста поджелудочной железы;
- C25.3 — опухоли протока поджелудочной железы;
- C25.4 — новообразования из островковых клеток;
- C25.7 — опухоли других частей органа;
- C25.8 — опухолевое поражение нескольких частей, перечисленных выше;
- C25.9 — неуточненное опухолевое поражение поджелудочной железы.
Лечение рака поджелудочной железы
Так как заболевание чаще всего диагностируют на поздних стадиях, его лечение представляет собой большую проблему. Прибегают к хирургическим методам, лучевой терапии, химиотерапии, гормональной терапии.
Хирургическое лечение
Хирургическое удаление опухоли возможно только в 10–15% случаев. При этом должны быть соблюдены три условия:
- панкреатический рак не должен прорастать в соседние органы;
- не должно быть метастазов;
- здоровье пациента должно позволять перенести серьезную операцию (поэтому хирургическое лечение чаще проводят у молодых людей).
Операция Уиппла при раке поджелудочной железы (панкреатодуоденэктомия)
Во время операции удаляют часть поджелудочной железы или всю её целиком, иногда с частью двенадцатиперстной кишки, желудка, общего желчного протока, ближайшими лимфатическими узлами, если они поражены опухолевым процессом. Чаще всего приходится прибегать к операции Уиппла — панкреатодуоденальной резекции.
В Европейской клинике работают опытные хирурги и функционирует превосходно оснащенная операционная. Мы выполняем операции любой сложности.
В некоторых случаях между желчным пузырем и тощей кишкой хирургическим путем устанавливают анастомоз, который обеспечивает прямой отток желчи. Когда опухоль невозможно удалить из-за глубокого прорастания, врачи прибегают к выполнению ряда манипуляций, облегчающих выведение желчи и улучшающих самочувствие пациента.
Чаще всего операцию Уиппла выполняют открытым способом, через разрез. В некоторых крупных онкологических центрах практикуются лапароскопические вмешательства через проколы в брюшной стенке. Это сложная операция, она требует соответствующего оборудования, квалификации и опыта врача.
Дистальная панкреатэктомия
Если опухоль находится в хвосте или теле поджелудочной железы, можно удалить только их. Такая операция называется дистальной панкреатэктомией. Чаще всего при этом также удаляют селезенку. К сожалению, такой вид хирургического вмешательства удается выполнить лишь в редких случаях, потому что на момент постановки диагноза рак тела и хвоста поджелудочной железы уже успевает сильно распространиться за пределы органа и становится неоперабельным.
Тотальная панкреатэктомия
Во время этого вмешательства полностью удаляют поджелудочную железу, а также желчный пузырь, селезенку, часть желудка и тонкой кишки. Тотальная панкреатэктомия возможна в случаях, когда злокачественная опухоль поражает все части органа, но не выходит за его пределы. Такие ситуации встречаются крайне редко.
После радикального лечения пациент должен пожизненно принимать ферменты и препараты инсулина.
Рак поджелудочной железы растет очень быстро. Если радикальное лечение невозможно, удалять часть опухоли нецелесообразно, особенно у людей старшего возраста, страдающих сопутствующими заболеваниями. Риски серьезного хирургического вмешательства сильно перевешивают потенциальную пользу.
Одно из самых распространенных и серьезных осложнений рака поджелудочной железы — механическая желтуха. Для того чтобы восстановить отток желчи, прибегают к паллиативным вмешательствам:
- Наложение анастомоза между тощей кишкой и желчным пузырем.
- Установка дренирующего катетера во время эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Периодически катетер засоряется, через каждые 3–4 месяца его нужно менять.
- Установка стента (жесткого металлического каркаса с сетчатой стенкой, который расширяет просвет протока) во время чрескожной чреспеченочной холангиографии.
Нано-нож в лечении рака поджелудочной железы
Если злокачественная опухоль поджелудочной железы неоперабельна, или операция несет высокие риски, может быть применена современная технология под названием нано-нож (NanoKnife), или необратимая электропорация. Суть процедуры состоит в том, что под контролем ультразвука или КТ в злокачественную опухоль или вокруг неё помещают электроды и подают на них серию электрических импульсов высокого напряжения. В итоге опухолевые клетки разрушаются и затем выводятся из организма естественным путем.
Данные научных исследований показывают, что нано-нож является эффективным методом паллиативного лечения неоперабельных злокачественных опухолей печени и поджелудочной железы. Он помогает продлить жизнь пациентов в 2 раза и более. При этом методика малоинвазивна и не несет таких рисков, как классические хирургические вмешательства.
Химиотерапия
Химиопрепараты при раке поджелудочной железы имеют слабый эффект. Чаще всего их назначают в сочетании с лучевой терапией, особенно при неоперабельных опухолях, чтобы продлить жизнь и улучшить самочувствие пациента.
Хорошие результаты показывает гормональная терапия, так как на опухолевых клетках в поджелудочной железе часто присутствуют рецепторы к эстрогенам, которые стимулируют их рост. В ряде случаев гормональные препараты помогают продлить жизнь больного.
Лучевая терапия при раке поджелудочной железы
Чаще всего лучевую терапию назначают после операции, чтобы убить оставшиеся в организме раковые клетки. Иногда назначают курс предоперационной (неоадъювантной) лучевой терапии, чтобы облегчить удаление опухоли. При неоперабельном раке лучевая терапия может стать основным методом лечения, она помогает избавить пациента от болей.
Лечение злокачественных опухолей поджелудочной железы с метастазами в печень
При метастатическом поражении, помимо системной, можно применять внутриартериальную химиотерапию. Раствор противоопухолевого препарата вводят непосредственно в артерию, питающую злокачественную опухоль. Это позволяет использовать высокие дозы, не боясь серьезных побочных эффектов, так как химиопрепарат практически не попадает в системный кровоток.
Еще один специфический метод лечения рака поджелудочной железы с метастазами в печень — радиочастотная аблация (РЧА). Её можно применять, если опухолевых очагов не более 5, размер каждого из них не более 4 см, и они хорошо видны во время ультразвукового исследования, компьютерной томографии. В очаг вводят иглу-электрод и разрушают его с помощью тока высокой частоты.
Рак поджелудочной железы с метастазами в ткани печени может привести к асциту — состоянию, при котором в брюшной полости скапливается жидкость. Из-за этого нарушается работа внутренних органов, ухудшается состояние пациента. Асцит является показанием к лапароцентезу — выведению жидкости из брюшной полости через прокол. Для её постоянного оттока устанавливают перитонеальные катетеры.
Питание при раке поджелудочной железы
У многих людей, страдающих раком поджелудочной железы, нарушается питание. Из-за этого они сильно теряют вес, постоянно испытывают слабость, развивается анемия и другие осложнения. Поэтому всегда важно оценивать нутритивный статус таких больных и проводить его коррекцию. Питание должно быть максимально полноценным, с учетом физиологических возможностей пациента.
Многие больные должны регулярно принимать панкреатические ферменты в виде таблеток. Если человек не может полноценно питаться самостоятельно, его кормят через назогастральный зонд — тонкий катетер, введенный через нос в желудок.
Профилактика опухолей поджелудочной железы
Как и в случае с другими онкологическими заболеваниями, не существует надежных мер, которые помогали бы гарантированно предотвратить рак поджелудочной железы. Однако, существуют некоторые способы снизить риски:
- Откажитесь от курения. Это один из наиболее значимых факторов риска.
- Поддерживайте нормальный вес. Две главные меры — это здоровое питание и регулярная физическая активность.
- Ограничьте употребление алкоголя. Хотя связь этого фактора с риском развития рака поджелудочной железы изучена слабо, врачи рекомендуют воздерживаться от частого и чрезмерного употребления спиртных напитков.
- Соблюдайте правила гигиены труда и используйте средства защиты. Эта рекомендация касается людей, которые работают на производстве и имеют дело с вредными химическими веществами.
Рак поджелудочной железы: прогноз по сроку жизни
Панкреатический рак отличается относительно низкими показателями пятилетней выживаемости. На ранних стадиях они составляют 5–14%, на поздних — 1–3%.
Даже если рак диагностирован поздно, и прогноз однозначно неблагоприятный, это еще не означает, что пациенту ничем нельзя помочь. Врачи Европейской клиники знают, как снять боль и другие мучительные симптомы, продлить жизнь, обеспечить её достойное качество. Мы беремся за лечение рака поджелудочной железы на любых стадиях.
Источник статьи: http://www.euroonco.ru/oncology/onkologiya-zhkt/pancreatic-cancer
Диагностика рака

К сожалению, большое количество злокачественных процессов долгое время протекает бессимптомно или с незначительными недомоганиями. Пациенты нередко обращаются за медицинской помощью уже на III или даже IV стадиях, когда прогноз неутешителен, поэтому так важна ранняя диагностика рака.
Когда нужно начинать беспокоиться
Симптомы рака зависят от его вида и локализации (расположения опухоли) и могут существенно отличаться. Однако есть проявления общего плана, которые характерны для злокачественных процессов всех видов:
- Слабость, утомляемость, хроническая усталость).
- Необъяснимая потеря веса.
- Повышение температуры тела.
- Бледность кожных покровов.
- Потеря аппетита.
- Периодически возникающая боль в какой-либо области тела, не имеющая видимой причины.
Возможно беспричинное покашливание, одышка, кровь в кале или моче, появление странных пятен и язв на теле, и так далее – в зависимости от вида заболевания.
Если симптомы не проходят в течение некоторого времени, нужно немедленно обращаться за медицинской помощью.
Методики выявления злокачественных опухолей
Диагностика рака обычно проходит в два этапа – обнаружение неполадок в организме неспецифическими и скрининговыми методами, а затем узконаправленный поиск болезни.
Справка! Неспецифические исследования – результаты которых свидетельствуют о наличии заболевания, но не дают возможности установить точный диагноз. Однако указывают направление для дальнейшего обследования.
Специфические – узконаправленное исследование, которое позволяет выявить вид заболевания и его локализацию в органе.
- Анализы крови на онкомаркеры.
- Цитологические и гистологические исследования биологического материала.
- Рентгенологические исследования конкретных органов (например, маммография, рентген желудка).
- Компьютерная томография (КТ), мультиспиральная компьютерная томография (МСКТ).
- Магнитно-резонансная томография (МРТ).
- Ультразвуковое исследование (УЗИ).
- Эндоскопические методы с взятием образца ткани.
Наиболее специфический вид обследования, по результатам которого устанавливается диагноз «рак», его стадия и вид – гистологический анализ образца ткани пораженного органа.
Некоторые виды неспецифических исследований:
- Общий анализ крови.
- Биохимический анализ крови.
- Флюорография.
- Общий анализ мочи.
- Анализ кала на скрытую кровь.
Женщинам важно проходить ежегодные гинекологические осмотры и пальпацию молочных желез.
Первичные исследования
Обычные профосмотры и «рутинные» анализы ежегодно спасают множество людей, сигнализируя врачу о проблемах в организме человека, и давая возможность начать узкое обследование.
Общий анализ крови (ОАК)
Его еще называют клиническим или общеклиническим. Это скрининговое исследование, которое дает развернутую общую картину работы организма, наличия в нем воспалений, анемий, нарушений свертываемости крови.
О возможной локальной онкопатологии могут говорить такие изменения показателей:
- Увеличение СОЭ (скорость оседания эритроцитов) с нормальным или повышенном значением лейкоцитов (белых кровяных телец).
- Падение количества гемоглобина без видимых причин. Может происходить при злокачественных процессах желудка и кишечника.
- Одновременное повышение уровня СОЭ, гемоглобина и эритроцитов (красных кровяных телец) может свидетельствовать в пользу рака почек.
Однако, если ОАК показал такие результаты, не следует пугаться. Повторим – это неспецифическое исследование, которое гораздо чаще свидетельствует о других, менее опасных болезнях.
При лейкемиях ОАК становится важным скринигновым тестом – иногда болезнь выявляют случайно по анализу крови, сданному по поводу другого заболевания. Но для этого обязательно необходима лейкоцитарная формула (процентное соотношение разных типов лейкоцитов к общему их количеству). Поэтому, сдавая анализ крови, не ограничивайтесь «тройкой» – гемоглобин, СОЭ, лейкоциты.
Подозрения на лейкоз устанавливают при таких показателях:
- Очень большое или предельно низкое количество лейкоцитов.
- Сдвиг лейкоцитарной формулы.
- Появление в крови незрелых лейкоцитов.
- Повышение СОЭ.
- Падение показателей гемоглобина (анемия).
- Снижение количества тромбоцитов.
При локализованной онкопатологии (опухоль определенного органа) ОАК может не меняться, особенно на ранней стадии.
Общий анализ мочи (ОАМ)
Может помочь в диагностике рака мочевыводящих путей: почек, мочевого пузыря, мочеточников. В урине в этом случае будет обнаружена кровь плюс атипичные клетки. Чтобы уточнить диагноз назначается цитологический анализ мочи.
Биохимический анализ крови
При злокачественных новообразованиях почек и паращитовидной железы наблюдается существенный рост показателя кальция.
При раке печени, почек, поджелудочной железы повышается количество печеночных ферментов.
Изменения количества и соотношения гормонов разных типов могут свидетельствовать в пользу злокачественных заболеваний эндокринной сферы.
Флюорография
Помогает обнаружить рак легких.
Диагностика рака специальными методами
Если жалобы пациента и предварительные исследования дают основания заподозрить онкологию, начинается целенаправленный поиск.
Анализы крови на онкомаркеры
Онкомаркеры – вещества, которые выделяют злокачественные опухоли в процессе своей жизнедеятельности. Специфичность этих анализов может варьироваться как по органам (возможность определить, где именно находится новообразование), так и заболеваниям (какой именно тип рака).
Наличие онкомаркеров не всегда говорит о злокачественности болезни. Поэтому после получения положительного результата по какому-либо из них, обязательно назначают дополнительные обследования.
Чаще всего используются такие тесты:
- РЭА (раковоэмбриональный антиген) – применяется в гинекологии для выявления опухолей матки, яичника, молочной железы.
- АФП (альфа-фетопротеин) – служит для диагностики карцином, в частности, желудка и кишечника.
- СА-125 – используется для ранней диагностики рака яичников, но также и других органов (груди, легких, печени).
- СА-15-3 – маркер с относительно невысокой специфичностью по органам. Позволяет заподозрить рак груди, яичников, поджелудочной железы, разных отделов кишечного тракта.
- ПСА (простатспецифический антиген) – тест новообразований предстательной железы.
- СА-19-9 – служит для распознавания онкологии желудочно-кишечного тракта, и в особенности поджелудочной железы.
- СА-242 – маркер высокочувствительный к раку желудка и кишечника.
Эти тесты выполняют также в профилактических целях, если пациент находится в группе риска.
Инструментальные методы
Современная медицина располагает большим количеством неинвазивных и малоинвазивных методов, которые позволяют увидеть даже самые маленькие новообразования в труднодоступных местах.
Рентгенологическая диагностика:
- Рентгеноскопия – изображение выводится на экран монитора в режиме реального времени. Позволяет отследить особенности работы органа. Чаще выполняются рентгеноскопические осмотры желудка, кишечника, легких.
- Рентгенография – рентгеновский снимок органа. Примером рентгенографического исследования служит маммография (снимок молочной железы).
- Компьютерная томография (КТ) – послойные рентгеновские снимки в разных плоскостях. При диагностике новообразования выполняется с введением контрастной жидкости, что дает возможность четко увидеть его контуры.
- Мультиспиральная компьютерная томография (МСКТ) – срезы органов выполняются при спиральном вращении рентгеновской трубки и постоянном движении стола, где находится пациент. Высокая разрешающая способность метода, тонкие срезы до 0,5мм, дают возможность обнаружить самые мелкие опухоли недоступные обычному КТ. При этом лучевая нагрузка на пациента не увеличивается.
Магнитно-резонансная томография
Принцип работы такой же, как у рентгеновского КТ – получение послойных изображений органов. Но работает оборудование МРТ на основе электромагнитных волн.
Ультразвуковое исследование
Метод основан на способности ультразвука по разному отражаться от разных тканей и жидких сред. Безболезненное недорогое исследование, которое позволяет выявить патологии большинства органов.
Ограничение методов
Рентгенологическое, магнитно-резонансное или ультразвуковое исследования дают возможность увидеть наличие опухоли, оценить ее форму размер и локализацию. Но, чтобы судить о злокачественном или доброкачественном ее характере нужен образец ее ткани, который можно взять только при эндоскопическом исследовании или в ходе хирургической операции.
Эндоскопия
Это исследование, выполняемое при помощи оптического прибора, который вводится внутрь полого органа или в ходе операции (лапароскопия). При помощи эндоскопа можно осмотреть состояние его стенок, удалить подозрительное новообразование или взять биологический образец для проведения цитологического или гистологического анализа.
К эндоскопической технике относятся:
- лапароскопия;
- гастроскопия;
- гистероскопия;
- колоноскопия;
- бронхоскопия и т. д.
Если при эндоскопической процедуре была проведена операция или обнаружены подозрительные участки тканей, образец обязательно направляется на цитологическое или гистологическое исследование.
Микроскопия
Гистологическое исследование – это изучение строения ткани под микроскопом, а цитологическое — клетки.
По результату этих анализов можно обнаружить наличие клеток с атипичной структурой, выявить их озлокачествление, определить вид и стадию опухоли. Цитологический анализ выполняется быстро, и его обычно используют в качестве скрининга. Для цитологии делают соскобы со слизистой оболочки органов (например, шейки матки), берут аспираты (жидкости), выполняют пункции лимфатических узлов, биопсии молочной и щитовидной желез.
Для проведения гистологии нужно больше времени и более сложное оборудование, но именно ее результат становится основанием для постановки окончательного диагноза.
Существует метод иммуногистохимии, который основан на связывании помещенных в образец ткани антител с соответствующими антигенами. Это очень информативный анализ, который способен выявлять недифференцируемые опухоли, метастазы из невыявленного первичного очага, а также прогнозировать дальнейшее развитие злокачественного процесса. Лабораторное оборудование для иммуногистохимии дорогое, поэтому возможность ее проведения существует не во всех клиниках.
Выявление рака различных органов
Выше были описаны способы, которые применяются при диагностике злокачественных заболеваний всех видов. Но каждый тип онкопатологии имеет свою специфику и локализацию, поэтому инструменты и методы их диагностики будут различаться. Ознакомимся с некоторыми из них.
Рак легких
Занимает первое место, как по распространению среди населения России, так и по смертности. Прогрессирует быстро, склонен к возникновению ранних метастаз.
При профилактике особое внимание должно уделяться пациентам из группы риска – «злостным» курильщикам, обладателем профессий, связанных с вдыханием вредных веществ, имеющим среди близких родственников случаи онкологии (не обязательно легочной).
Существует два вида этой болезни. Центральная, которая развивается в крупных бронхах, и периферическая – локализуется в бронхиолах и паренхиме легких. Симптомы центрального вида рака легких проявляются уже на ранних стадиях из-за уменьшения просвета бронхов, поэтому он достаточно хорошо диагностируется. А периферический тип долгое время протекает бессимптомно, и нередко выявляется на поздней стадии.
Техники определения рака легких:
- Общеклинический анализ крови.
- Флюорограмма.
- Бронхоскопия с биопсией.
- МРТ легких.
- Плевроцентез с биопсией плеврального выпота.
- Торакоскопия с забором материала.
- Торакотомия с взятием образца ткани из основного новообразования и близлежащих лимфатических узлов. Это хирургическая операция, к которой прибегают в крайнем случае.
Широко применяются рентгенологические исследования. Но при периферическом раке они нередко выявляют болезнь уже на III–IV стадиях.
Рак молочной железы
Может поражать женщин любого возраста, но гораздо чаще он встречается у пациенток после 40 лет и старше. При его выявлении на I–II стадиях возможно органосохраняющее лечение.
Для ранней диагностики рака молочной железы ежегодно нужно посещать гинеколога или онколога-маммолога. Выполнять профилактическую маммографию необходимо после 40 лет – раз в 2 года, после 50 – 1 раз в год. Более молодым женщинам рекомендовано регулярно проходить УЗИ молочной железы.
Каждая женщина должна периодически выполнять самообследование – это делается стоя перед зеркалом, а потом в положении лежа. Насторожить должно изменение формы груди, появление выделений из соска, пальпация уплотнений, изменение внешнего вида и структуры кожи груди.
Если первичная диагностика дает основание заподозрить рак груди, выполняются такие обследования:
- Анализ крови на онкомаркер СА-15-3 и уровень эстрогенов.
- КТ и МРТ груди.
- Маммография с введением в молочные протоки контрастного вещества (дуктография).
- Пункция молочной железы с цитологическим или гистологическим анализом.
В крупных онкологческих центах возможно выявление онкогенных мутаций, методами молекулярной генетики. Женщинам из группы риска есть смысл выполнить такой анализ.
Рак кишечника
Если человека беспокоят тошнота, рвота, схваткообразные боли в животе, кишечные колики, вздутие живота, запоры или поносы, недержание газов и кала, кровь и гной в кале – есть вероятность злокачественного процесса в кишечнике. Для его диагностики назначают такие процедуры:
- УЗИ органов брюшной полости.
- Анализ кала на скрытую кровь.
- Тест крови на онкомаркер СА-19-9.
Опухоль может быть локализована в разных отделах кишечника.
Для обследования прямой кишки применяют ректороманоскопию. Этот способ позволяет увидеть участок протяженностью до 25 см, что существенно сокращает возможности метода.
Толстый кишечник диагностируют двумя способами – ирригоскопией и колоноскопией.
Ирригоскопия – рентгенография кишечника с применением контрастного вещества (барий).
Колоноскопия – эндоскопическая процедура осмотра стенок органа при помощи гибкой трубки с оптическим прибором.
Ирригоскопия переносится легче колоноскопии, но последняя позволяет выполнить биопсию. В нашей клинике есть возможность провести это исследование под наркозом.
Для уточнения локализации процесса и наличия метастаз может быть назначены ПЭТ-КТ и МРТ.
Рак поджелудочной железы
Как правило, выявляется на поздней стадии. Его ранние симптомы довольно смазаны – умеренные боли в животе, потеря веса, бледность кожных покровов. Обычно это списывают на проявления панкреатита или нарушения питания. Изменения биохимических показателей умеренны, онкологический маркер СА-19-9 на начальной стадии может не повыситься.
Для первичной диагностики используют УЗИ, КТ, МРТ поджелудочной железы.
Чтобы взять образец ткани, используют такие инструменты:
- Чрескожная тонкоигольная аспирация (отсасывание) под контролем аппарата УЗИ.
- Ультразвуковая эндоскопия – датчик вводят в поджелудочную железу через тонкую кишку.
- Эндоскопическая ретроградная панкреахолангиография (ЭРХПГ) – гибкая трубка с оптическим наконечником вводится в просвет двенадцатиперстной кишки.
- Лапароскопия – хирургическим методом отбирают образцы ткани во всех «подозрительных» местах, и подробно осматривают другие органы брюшной полости на наличие и распространенность онкологического процесса. Это наиболее информативный способ диагностики опухолей.
Рак желудка
Жалобы на боли в области эпигастрия, стул и рвоту с кровью, тошноту, изжогу, отрыжку, потерю веса, могут свидетельствовать, как о язвенной болезни желудка, так и о раковой опухоли. В этом случае назначается:
- УЗИ органов брюшной полости.
- Рентгеноскопия желудка и кишечника с применением контрастного вещества.
- Исследование крови на онкологические маркеры СА-19-9, СА-242, АФП.
- Фиброгастродуоденоскопия (ФГДС) – эндоскопическая процедура, которая заключается в визуальном осмотре стенок желудка и двенадцатиперстной кишки. В случае обнаружения новообразования, обязательно берется биопсия для гистологического анализа, а также для выявления бактерии Helicobacter pylori. Именно ФГДС является «золотым стандартом» в диагностике болезней желудка и двенадцатиперстной кишки.
- Лапароскопическое исследование. Назначается, если было обнаружено большое новообразование с вероятным разрастанием в соседние органы.
Если у пациента были найдены бактерии Helicobacter pylori, это помещает его в зону риска по болезням желудка (гастриты, язва, рак). В этом случае требуется обязательное лечения антибиотиками, а также более тщательный контроль состояния ЖКТ.
Рак шейки матки
Подавляющее большинство злокачественных заболеваний женской половой сферы протекает бессимптомно или с незначительными симптомами вплоть до поздних стадий. Поэтому их профилактика начинается с ежегодного гинекологического осмотра, независимо от наличия жалоб.
Обязательное первичное обследование – осмотр в кресле гинеколога с зеркалами. По его результатам врач предпринимает дальнейшие действия.
В рамках гинекологического осмотра врач берет у пациентки мазок на цитологию – это скрининг рака шейки матки и предраковых состояний. Если результаты мазка показали наличие атипичных или злокачественных клеток, выполняется кольпоскопия (эндоскопический осмотр слизистой оболочки шейки матки) со взятием образца измененных участков для гистологического анализа.
Рак матки
Технологии определения рака шейки матки:
- Аспирационная биопсия полости матки.
- Гистероскопия – осмотр цервикального канала и полости матки с помощью оптического прибора (гистероскопа) с забором биоматериала.
- Диагностическое выскабливание.
Рак яичников
Диагностируется такими методами:
- Мануальный осмотр – ректовагинальный или влагалищный.
- УЗИ яичников.
- КТ и МРТ.
- Тест на онкомаркеры.
- Лапароскопия со взятием образца ткани.
Этот вид болезни склонен к метастазированию, поэтому часто поиск ведется и в других органах.
Рак предстательной железы
Чаще всего болеют мужчины старше 50, и особенно, 60 лет. Поэтому мужчинам старшего возраста обязательно нужно проходить профилактические осмотры простаты. Это же касается лиц из группы риска, особенно, учитывая, что ранние стадии протекают бессимптомно.
- Ректальный пальцевый осмотр.
- Анализ крови на онкомаркер ПСА.
При подозрении на онкопроцесс обследование продолжают такими инструментами:
- Трансректальным УЗИ. Выполняется через прямую кишку пациента. Позволяет исследовать предстательную железу, семенные пузырьки, уретру и окружающие ткани.
- Мультифокальной игольчатой биопсией под ультразвуковым контролем. Это наиболее надежный способ диагностики рака предстательной железы.
Рак почек
Заподозрить злокачественную опухоль почек можно на основании клинических тестов.
Это появлении в моче крови и атипичных клеток в сочетании с повышением СОЭ и уровня эритроцитов крови. Биохимия крови покажет увеличение количества кальция и трансаминазы.
Для дальнейшей диагностики применяют:
- УЗИ почек и брюшной полости.
- Контрастная рентгенография почки.
- КТ почек.
- Ретроградная пиелография. Это рентгенография почечной лоханки, которая выполняется с введением цистоскопа в мочевую систему и контрастного красителя в мочеточники. Рентгеновские снимки используются для визуализации движения красителя и функционирования системы.
- Прицельная биопсия под контролем УЗИ.
- Селективная почечная ангиография. Определяет почечно-клеточный рак. При новообразованиях лоханок не применяется.
Тесты на онкомаркеры при раке почек не информативны.
Источник статьи: http://www.polyclin.ru/articles/diagnostika-raka/