Эпигастральная область поджелудочная железа
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
Поджелудочную железу относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
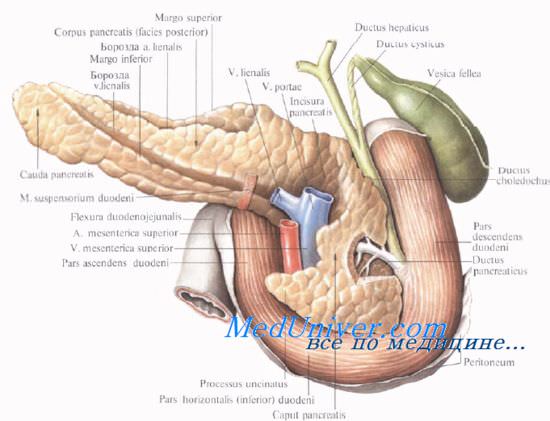
Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.
Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
Форма поджелудочной железы чаще вытянутая. В среднем длина поджелудочной железы равна 16—17 см. Головка ее наиболее широкая (до 5 см) и толстая (1,5—3,5 см). Тоньше и уже она в хвостовой части (примерно 2×2 см). Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Однако тело pancreas имеет фасциальный покров на задней поверхности; головка железы имеет фасциальный покров и спереди, и сзади.
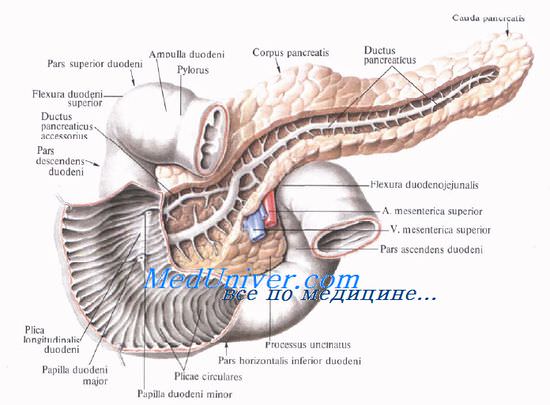
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.
Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor [Santorini], который располагается выше большого сосочка.
Видео анатомии поджелудочной железы
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
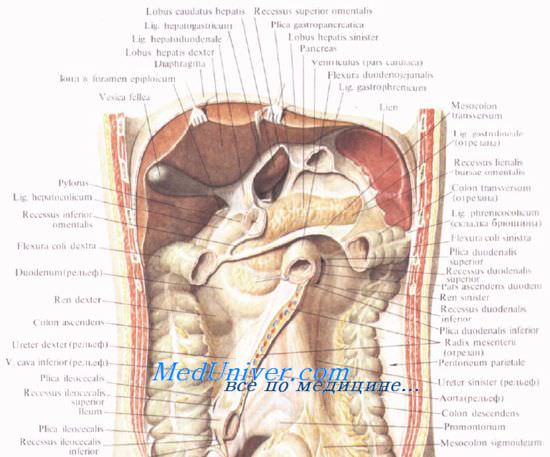
Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки представляют собой складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
У верхнего края поджелудочной железы располагаются две упомянутые выше складки: желудочно-поджелудочная и печеночно-поджелудочная. Поджелудочно-селезеночная, lig. pancreaticosplenicum, и поджелудочно-ободочная, lig. pancreaticocolicum, связки являются участками желудочно-селезеночной и диафрагмально-селезеночной связок.
Хвост поджелудочной железы иногда покрыт брюшиной со всех сторон, что бывает связано с наличием хорошо выраженной lig. pancreaticosplenicum. В этом случае хвост обладает определенной подвижностью.
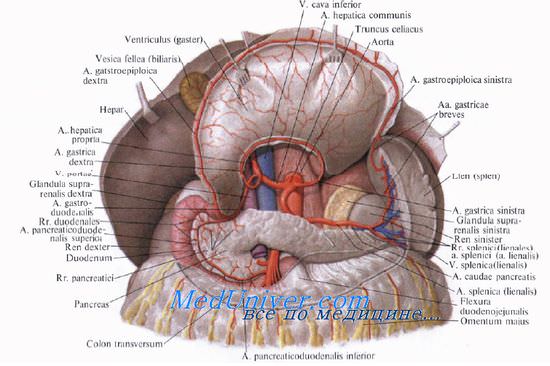
Кровоснабжение поджелудочной железы
Кровоснабжают поджелудочную железу ветви общей печеночной, селезеночной и верхней брыжеечной артерий. Сверху к головке железы подходит a. gastroduodenalis, от которой отходит а. pancreaticoduodenalis superior, дающая переднюю и заднюю ветви.
A. pancreaticoduodenalis inferior начинается обычно от верхней брыжеечной артерии или от ее ветви. Она также делится на переднюю и заднюю ветви. Верхние и нижние панкреатодуоденальные артерии анастомозируют друг с другом, образуя артери&чьные дуги, от которых отходят ветви к головке поджелудочной железы и к двенадцатиперстной кишке.
От селезеночной артерии и реже от общей печеночной отходит относительно крупная большая поджелудочная артерия, а. рапсrеatica magna, которая позади тела железы идет к ее нижнему краю, где делится на правую и левую ветви. Кроме этой артерии, к хвосту и телу железы от a. splenica (lienalis) отходят rr. pancreatici.
Учебное видео анатомии чревного ствола и его ветвей
Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Отток венозной крови от поджелудочной железы происходит непосредственно в воротную вену и ее главные притоки: vv. splenica (lienalis) et mesenterica superior. Вены сопровождают верхние и нижние панкреатодуоденальные артерии и тоже образуют дуги на передней и задней поверхности головки поджелудочной железы.
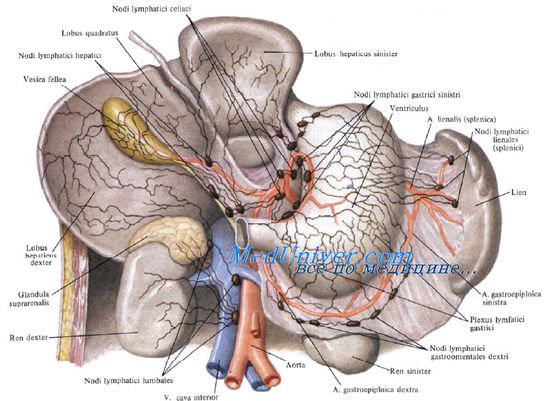
Лимфоотток от поджелудочной железы происходит сначала в пилорические, верхние и нижние панкреатодуоденальные, верхние и нижние поджелудочные, а также селезеночные узлы. Затем лимфа направляется в чревные узлы.
Иннервируют поджелудочную железу ветви нескольких сплетений: чревного, печеночного, верхнебрыжеечного, селезеночного и левого почечного.
Нервы к поджелудочной железе подходят большей частью вместе с сосудами, образуя на поверхности и внутри железы единое нервное сплетение (plexus pancreaticus). Оно представляет собой мощную рефлексогенную зону, раздражение которой может вызвать шоковое состояние.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник статьи: http://meduniver.com/Medical/Topochka/416.html
Почему болит в эпигастральной области (под ложечкой)? Возможные причины
Вы наверняка не раз чувствовали, как сосет или болит под ложечкой после сытного ужина. Боли в эпигастральной области могут быть мучительными, острыми, но чаще всего это обычный дискомфорт, который проходит без особых проблем. В этой статье приведем 10 причин таких болей и остановимся на каждой подробнее.
Боль под ложечкой – это где?
Для начала определимся с местоположением. Неприятное тянущее ощущение или боль возникает прямо под ребрами, в верхней части живота. Эта зона называется эпигастральной, или надчеревьем. Вы легко ее сможете нащупать, если дотронетесь до центра живота чуть ниже места, где смыкаются ребра.
Прочие симптомы могут включать изжогу, вздутие живота и газообразование. Впрочем, боль под ложечкой не всегда причина для беспокойства, особенно если она возникает сразу после еды.
Важно уметь отличать неприятное чувство и боль после чего-то безобидного (например, переедания или непереносимости лактозы), и боль, которая возникает в эпигастральной области из-за основного заболевания.
Причины болей в эпигастрии
Итак, здесь мы разберем как болезни, вызывающие боль под ложечкой, так и сопутствующие состояния, о которых не следует беспокоиться.
Кислотный рефлюкс
Происходит, когда часть желудочной кислоты вместе с пищей по каким-либо причинам забрасывается обратно в пищевод. Типичным признаком как раз будет боль в эпигастрии, жжение в грудной клетке и неприятный привкус во рту (изжога).
Разовые случаи не представляют беспокойства. Скорее всего дело в слишком обильной еде. Однако, если кислотный рефлюкс повторяется регулярно, он может развиться в гастроэзофагеальную рефлюксную болезнь (ГЭРБ). Вот именно это состояние требует обследования и лечения.
Несварение желудка (диспепсия)
Так называют несколько связанных симптомов, которое возникают, когда ваш желудок отказывается переваривать пищу. Причины могут быть самыми разными от банальной несочетаемости продуктов и переедания до нервного расстройства.
Наиболее распространенный симптом диспепсии – это боль в эпигастральной области и чувство жжения в груди сразу после еды. Обычно они усиливаются, когда вы ложитесь или наклоняетесь, поскольку кислота начинает двигаться вверх по пищеводу.
Чувство пресыщенности, даже если вы съели немного;
Скопление газа в кишечнике.
Непереносимость лактозы (гиполактазия)
Довольно типичная реакция, при которой организм испытывает трудности с перевариванием молочных продуктов. Все они содержат дисахарид, называемый лактозой. У пациентов с гиполактазией по каким-то причинам не вырабатывается достаточное количество фермента (лактазы), который отвечает за расщепление лактозы.
Типичные симптомы гиполактазии:
Сосущее ощущение и боль в эпигастральной области;
Алкоголь
Алкоголь в умеренных количествах обычно не вызывает болей в эпигастральной области. Однако более пяти-шести порций в день на протяжении нескольких недель закономерно закончатся раздражением желудка и ухудшат работу поджелудочной железы.
Собственно говоря, алкоголь – главная причина таких болезней как:
Гастрит. Воспаление желудка с дистрофическими изменениями и отмиранием клеток слизистой;
Панкреатит. Воспаление и постепенная атрофия поджелудочной железы;
Хронические заболевания печени (Алкогольный гепатит, цирроз).
Все эти состояния могут вызывать эпигастральные боли, которые могут варьироваться от тупых и ноющих до острых.
Переедание
Ещё одна банальная и очевидная причина болей под ложечкой – слишком большое количество пищи за один раз, особенно если это мясо. Набитый желудок растягивается и начинает давить на ближайшие органы, отчего появляются боли и неприятное сосущее чувство в верхней части живота. Это также может затруднить дыхание и привести к кислотному рефлюксу.
Грыжа пищеводного отверстия диафрагмы
Возникает, когда верхние отделы желудка перемещаются в грудную полость. Грыжа не всегда вызывает боль или дискомфорт. Чаще всего возникают:
Раздражение или боль в горле;
Эзофагит
Эзофагитом называют воспаление слизистой оболочки пищевода. Его вызывают частые забросы желудочного сока, аллергические реакции или длительный прием лекарств. Как правило, протекает на фоне ГЭРБ и прочих болезней желудка. Часто встречается у хронических алкоголиков из-за ожогов от этилового спирта. Если не лечить, со временем эзофагит приводит к формированию рубцовой ткани на пищеводе.
Типичные симптомы эзофагита:
Давление и ноющая боль в эпигастральной области из-за того, что эзофагит, как правило, образуется в нижней части пищевода;
Трудности, боль при глотании.
Гастрит
Воспаление слизистой – на этот раз желудка. Может возникать из-за некачественного питания, алкоголя, бактериальной инфекции (преимущественно Helicobacter Pylori) и нарушений работы иммунитета. Бывает острым, сопровождаясь сильными режущими болями в эпигастрии, или хроническим (функциональная диспепсия) с периодическими обострениями.
Язвенная болезнь желудка
Осложнением гастрита является язвенная болезнь желудка и 12-перстной кишки. К этому моменту эпителий настолько истончается, что содержимое желудка начинает повреждать его стенки.
Причиной язвы желудка могут быть бактериальная инфекция, слишком частый прием лекарств (например, аспирина), алкоголизм.
Так или иначе острые боли в эпигастральной области считаются основным симптомом язвы. Обычно возникают на голодный желудок. Прочие признаки:
Тошнота и рвота после еды;
Чувство переполненности желудка;
В запущенных случаях язва сопровождается внутренним кровотечением со всеми присущими ей признаками: бледностью, слабостью, одышкой.
Пищевод Барретта
Характеризуется метаплазией – то есть замещением плоских клеток эпителия, характерных для пищевода, цилиндрическими – которые более характерны для кишечника. Пищевод Барретта крайне серьезное состояние, которое считается фактором риска для рака пищевода. Прочие факторы: курение, употребление алкоголя, ожирение, ГЭРБ.
У пищевода Барретта нет характерных симптомов. Если первопричиной является ГЭРБ, то могут возникнуть:
Боль в горле и охриплость голоса;
Воспаление желчного пузыря или желчнокаменная болезнь
Боли в эпигастральной области могут быть совсем не связаны с желудком или поджелудочной. Причина может крыться в желчном пузыре – его воспаление (холецистит) может провоцировать боли в правой стороне живота разной интенсивности, которые могут отдавать в эпигастрий.
Вздутие живота и болезненность;
Резкий подъем температуры;
Боль в эпигастрии при беременности
Легкие сосущие боли под ложечкой очень распространены во время беременности из-за давления на брюшную полость, которое оказывает растущая матка. Симптомы могут усиливаться после ночного отдыха и сна в определенной позе.
Кроме того, меняется гормональный фон, который сказывается на пищеварении женщины. Ещё один типичный гастроэнтерологический симптом – изжога.
Боли в эпигастральной области: когда обращаться к врачу
Итак, некоторые причины болей в эпигастрии не требуют особого внимания. Тем не менее, если сосущее ощущение и дискомфорт преследуют вас слишком часто (от трех до 5 раз в неделю), на всякий случай проконсультируйтесь у гастроэнтеролога. Возможно, нужно скорректировать питание и изменить образ жизни.
Если боль возникает из-за приема определенных лекарств, например, НПВП, просто на время откажитесь от их приема.
Несомненно, срочного обращения к врачу требует острая эпигастральная боль. Звоните в «скорую помощь», если она сопровождается:
Обильной рвотой, с кровью и без;
Кровью в стуле (темно-коричневый или смолисто-черный цвет).
То же самое относится к продолжительной ноющей боли, которая временами может усиливаться (например, после приема пищи) и отступать. Обращайте внимание на эти симптомы:
Трудности с дыханием и/или глотанием;
Потеря аппетита и постоянное чувство пресыщенности, даже если вы ничего не ели;
Непременно обращайтесь к врачу, если симптомы длятся несколько дней подряд без особого улучшения. Многие причины эпигастральных болей легко поддаются лечению, даже если причиной является хроническое заболевание. Не пренебрегайте врачебной помощью!
Источник статьи: http://medvisor.ru/articles/gastroenterologiya/boli-v-epigastralnoy-oblasti/