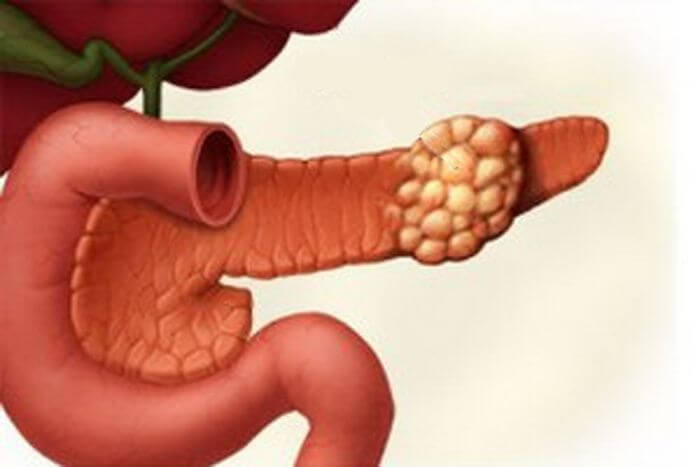
Эктопия поджелудочной железы в селезенку
В гуманной медицине эктопическая селезенка в поджелудочной железе (intrapancreatic accessory spleen; IPAS) является редким диагнозом и, как правило, случайной находкой, которая часто ошибочно принимается за первичную опухоль поджелудочной железы.
У животных, как и у людей, данный тип патологии регистрируется редко. Обнаружение эктопированной ткани в основном происходит случайно при проведении лапаротомии или лапароскопии, никак не связанной с диагнозом IPAS. Большинство данных клинических случаев протекает бессимптомно (D’Angelica et al., 1998; Guo et al., 2009).
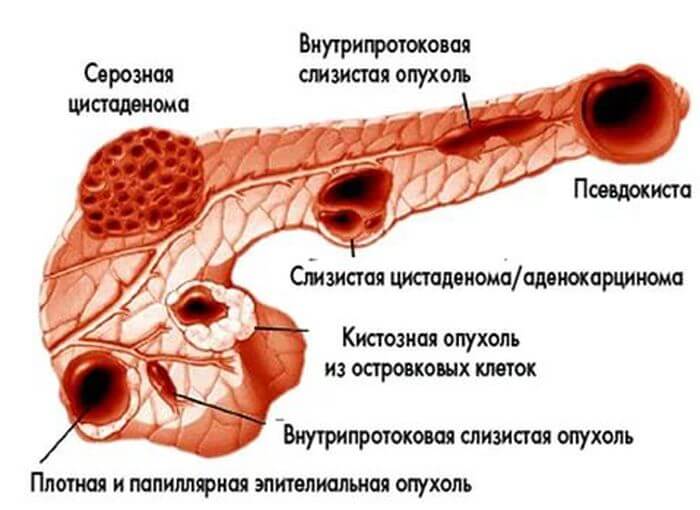
Эктопированная ткань селезенки может быть классифицирована следующим образом:
- Спленоз – это клиническое проявление, при котором эктопированная ткань селезенки может быть обнаружена в брюшной полости или в других необычных местах в процессе гетеротопической аутотрансплантации и имплантации селезеночной ткани после травмы селезенки или спленэктомии. Это доброкачественное состояние, часто ошибочно диагностируемое как опухоль. Спленоз вызывается имплантацией селезеночной ткани на подвергнутые васкуляризации поверхности (во время спленэктомии или травматического разрыва селезенки), которые характерно мультифокальны. Они в значительном количестве распространяются по серозным поверхностям тонкого кишечника, большому сальнику и брыжейке (D’Angelica et al., 1998; Valli, 2007).
- Вспомогательные селезенки представляют собой очаги здоровой ткани, состоящей из нормальной селезеночной ткани и отделенной от основного тела селезенки из-за нарушений в развитии селезеночного зачатка (первоначальная кластеризация эмбриональных клеток, из которых развивается селезенка). В отличие от спленоза вспомогательные селезенки являются врожденными, ограниченными по количеству. Они обычно расположены вдоль поджелудочной железы, желудочно-селезеночных или спленоренальных связок, снабжаются ветвью селезеночной артерии и никак по своей гистологической структуре не отличаются от собственной селезенки (Wadham et al., 1981; Valli, 2007; Arkadopoulus et al., 2009; Guo et al., 2009).
В данной статье мы подробно опишем клинические и патологические проявления этого отклонения у пациента, возможное происхождение опухолевого процесса, дифференциальные диагнозы, потенциальную практическую значимость этих поражений.
Клинический случай
Пациент: кастрированная сука породы ирландский терьер, дата рождения 07.05.2004 г. Собака поступила в ветеринарную клинику с неспецифическими клиническими признаками, включающими депрессию, летаргию, прострацию, умеренную дегидратацию, потерю аппетита и веса, болезненность брюшной стенки.
Гематологическое исследование выявило лейкоцитоз, нормохромную анемию, умеренную азотемию, тромбоцитоз, снижение гематокрита, эритропению, выраженную нейтрофилию.
При проведении ультрасонографии брюшной полости обнаружено объемное образование в брюшной полости размером 5,5 × 5 см, гетерогенное по структуре, с локализацией в области правой доли поджелудочной железы (культи правого яичника).
Каудальнее каудального полюса левой почки лоцируются два кистозноподобных новообразования размером 2 × 2 см.
Печень нормального размера, эхогенность увеличена диффузно, умеренно. Выявлен умеренный внепеченочный холестаз.
По результатам общего анализа крови (ОАК) рекомендовано проведение гемотрансфузии (объем цельной крови – 224 мл или эритроцитарной массы – 112 мл).
Через 8 часов после гемотрансфузии рекомендовано сдать повторный общий клинический анализ крови, а затем, после стабилизации общего состояния, провести компьютерную томографию.
Заключение врача визуальной диагностики:
Выявлено неоднородное при контрастировании, округлое новообразование правой доли поджелудочной железы размером около 5 см в диаметре. Обнаружена регионарная лимфаденопатия, при контрастировании схожая с метастазированием в лимфатический узел (ЛУ). В гипогастрии слева выявлены два округлых новообразования, лежащих вдоль брюшной стенки, с равномерным усилением контраста. Рекомендована гистологическая верификация (фото 1–3).
Лапаротомия
Результат диагностической лапаротомии:
Диагностическая лапаротомия подтвердила, что поджелудочная железа подвержена опухолевым изменениям, в хвосте поджелудочной железы располагается округлое новообразование с признаками некротических изменений, спаянное с большим сальником.
Произведена резекция хвоста поджелудочной железы. Удалены свободнолежащие новообразования, располагающиеся каудальнее левой почки, на сальнике (фото 4, 5).
Получены образцы для предварительной биопсии (фото 6):
- один большой узел, располагающийся в области хвоста и правой доли поджелудочной железы;
- два мягких темно-красных узла, обнаруженные каудальнее ободочной кишки при проведении КТ.
После получения гистологических дифференциальных диагнозов патогистологический материал был направлен на иммуногистохимическое исследование (Ki-67) для верификации диагноза (фото 7–9).
Пациент был выписан из стационара и на момент написания статьи – клинически здоров (аппетит и жажда у животного – в норме).
Заключение коллегиального заседания гистологов:
- В присланном материале гистологических структур ангиосаркомы селезенки не обнаружено.
- Гистологическая картина представлена рассеянными, относительно крупными фокусами лимфоидной фолликулоподобной инфильтрации без явных признаков атипии и пролиферативной активности, располагающимися вокруг относительно крупных тонкостенных сосудов с тонким типичным эндотелием без признаков атипии и пролиферативной активности, заполненных форменными элементами крови. Строма ткани участками очень выражена, волокнистая, представлена вытянутыми клетками с овальными мономорфными ядрами, неразличимыми межклеточными границами, образующими короткие, переплетающиеся пучки, среди которых рассеяны типичные плазмоциты, гистиоциты, лимфоциты. Некрозы, выраженная атипия, атипичные митозы в объеме исследованного материала. Данная ткань отделена от паренхимы поджелудочной железы неравномерной соединительнотканной незамкнутой капсулой. В наибольшей степени эти гистологические структуры соответствуют диагнозу «эктопированная ткань селезенки в поджелудочной железе».
- Наличие обширных фиброгистиоцитарных полей расценено как присутствие фиброгистиоцитарной гиперплазии или узлов в эктопированной ткани селезенки.
- Дифференциальные диагнозы: саркоматоидный вариант мезотелиомы, склерозирующий инкапсулированный перитонит, воспалительная псевдоопухоль, лимфома, гистиоцитарная саркома.
- Для верификации диагноза рекомендуется иммуногистохимическое исследование: Ki-67, lysozyme, CD45, CD34, panCK, vimentin, p53, actin, S100.
Подписи: Литвинов Н. В., к.в.н, ветеринарный врач-цитолог, руководитель коллегиальной экспертизы; Коновалов П. В., к.м.н., эксперт-консультант, врач-патоморфолог; Павлинов Г. Б., эксперт-консультант, врач-патоморфолог ГКБ № 40; Гальковский Б. Э., эксперт-консультант, врач-патоморфолог НМИЦ им В. А. Алмазова.
Консультанты: Татьяна Лазич (Tatjana Lazic, DVM, MS, PhD, DACVP), Ганкина Ю. В., ветеринарный врач-патолог.
Результаты иммуногистохимического исследования материала, полученного при помощи биопсии (табл. 1):
Гистологическая структура и иммунофенотип новообразования соответствуют образованию с низкой пролиферативной активностью.
Количественное значение маркера Ki-67 коррелировало со степенью дифференцировки опухоли G, степенью злокачественности, инвазией в окружающие ткани, расстоянием до инвазии опухоли, наличием первичного процесса и рецидива опухоли. Был отмечен достоверно более низкий уровень экспрессии маркера Ki-67, на основании чего выделено пороговое количественное значение маркера Ki-67, свидетельствующее о невозможности развития рецидива заболевания.
Очевидно, что определение молекулярных биомаркеров, в частности Ki-67, может потенциально помочь в выделении группы опухолей с высокой степенью злокачественности и риском прогрессирования и рецидивирования, вследствие чего результаты лечения таких пациентов могут значительно улучшиться. Однако этот вопрос требует дальнейшего тщательного изучения.
Выводы:
Невозможно гистологически отличить спленоз от врожденной эктопии (Arkadopoulus et al., 2009). Врожденные вспомогательные селезенки обычно являются солитарными или ограниченными по количеству, тогда как при спленозе множественные имплантаты селезенки распространяются по всей брюшной полости или на серозные поверхности брюшных органов. В нашем случае такой тип можно отнести к группе IPAS. В ряде случаев эктопированная ткань селезенки возникает как одиночный узел.
IPAS является очень редкой патологией (такие случаи составляют всего 0,27 %). У животных описана более низкая заболеваемость, чем у человека. Согласно оценкам, IPAS выявляется примерно у 1 % населения (Meiler et al., 2010). Однако IPAS может быть недооцененной в ветеринарной медицине из-за отсутствия связанных клинических признаков и трудности ее обнаружения при регулярном клиническом обследовании.
- Ramírez G. A., Altimira J., García-González B., Vilafranca M. J. Intrapancreatic ectopic splenic tissue in dogs and cats. Comp Pathol, May 2013.
- Neal Bhutiani, Michael E. Egger, Catherine A. Doughtie, Elizabeth S. Burkardt, Charles R. Scoggins, Robert C.G. Martin II, Kelly M. McMastersarticle. Intrapancreatic accessory spleen (IPAS): A single-institution experience and review of the literature, 2016.
- Erik R. Wisner, Allison Zwingenberger. Atlas of Small Animal CT and MRI, 2015.
- Patrick R. Gavin, Rodney S. Bagley. Practical Small Animal MRI, 2009.
- Stephen J. Withrow, David M. Vail, Rodney Page, David M. Vail. Withrow and MacEwen’s Small Animal Clinical Oncology, 5th Edition, 2013.
- Theresa Welch Fossum. Small Animal Surgery (4 ed), 2018.
- BSAVA Manual of Canine and Feline Oncology, 3rd Edition by Joanna Morris (Author), Jane Dobson, 2001.
Эктопия поджелудочной железы в стенку желудка
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Диагностика и лечение добавочного протока поджелудочной железы
Добавочный проток поджелудочной железы, который еще называют аберрантной, добавочной или эктопированной поджелудочной железой – является довольно редким врожденным пороком развития данного органа.
Такая аномалия проявляется гетеротопией (атипичной или неправильной локализацией) тканей поджелудочной железы, которые могут быть расположены в области двенадцатиперстного или тонкого кишечника.
Аберрантная железа может иметь и другую локализацию, и размещаться на стенке желудка, печени, желчного пузыря или других органов (встречается относительно редко).
Интересно, что подобная аномалия практически всегда развивается бессимптомно, и пациент даже не догадывается о наличии добавочной железы до того времени, пока у него не появляются симптомы воспаления или острого живота. До этих пор человек не отмечает никаких болевых ощущений, дискомфорта или других признаков заболевания.
Что означает термин «эктопированная» поджелудочная железа?
Термин «эктопия» в переводе с греческого языка означает – смещенный, неправильный или ложный. Поэтому эктопированная поджелудочная железа – это синонимичное название добавочной или аберрантной железы.
Данное отклонение, как уже упоминалось ранее, связано с крайне необычной локализацией панкреатических тканей, но при этом аномальный орган никак не сообщается с нормально расположенной поджелудочной, и даже имеет собственное кровоснабжение и выводные протоки.
Добавочная железа может иметь овальную или округлую форму с четкими контурами. Размер данного органа обычно составляет от 1 до 2,5-3 см в диаметре.
Подобная аномалия часто напоминает полип, но для него не характерно наличие скоплений контрастных масс в центральной части (в области устья выводящего протока аберрантной железы) – этот факт и является главным отличием данных образований.
Выводной проток добавочного органа открывается в просвет желудка или кишечника. Таким образом, в эктопированной поджелудочной, так же как и в нормальном органе, возможно развитие симптомов острого воспалительного или деструктивного процесса.
Такая врожденная аномалия развития в большинстве случаев локализуется на стенке желудка или двенадцатиперстной кишки, хотя известны случаи расположения подобных образований в различных органах грудной и брюшной полости. В 70-75% всех случаев эктопированная поджелудочная железа локализуется в области привратника желудка – в антральном отделе органа.
В чем же причина развития аберрантной железы?
Ученые до сих пор не выяснили, по какой причине в организме человека формируется добавочный проток поджелудочной железы. Достоверно можно сказать лишь одно – возникает данная аномалия внутриутробно, а непосредственное влияние на появление у будущего ребенка подобного порока развития оказывают такие факторы:
- Негативное влияние окружающей среды на организм беременной (радиоактивное или ультрафиолетовое облучение, постоянная высокая температура).
- Генетические болезни (нарушение правильного набора генов в клетках развивающегося организма).
- Вредные привычки матери в период беременности (злоупотребление алкоголем, курение, употребление наркотиков).
- Затяжные стрессы, частые депрессии.
- Различные болезни инфекционного характера, которые будущая мама перенесла во время беременности (герпес, краснуха, сифилис, листериоз и т. д.).
- Использование в данный период некоторых лекарственных препаратов, которые нежелательно принимать беременным.
Методы диагностики
Проведение диагностики при эктопии поджелудочной железы зависит, прежде всего, от локализации данного образования.
Обнаружить такую аномалию достаточно легко, когда она располагается на стенке желудка, двенадцатиперстного или тонкого кишечника.
В большинстве случаев добавочный проток выявляют случайно, во время проведения скринингового исследования. Подобный порок развития обычно определяют уже в возрасте 40-70 лет.
Обнаружить эктопированную поджелудочную можно при помощи следующих лабораторно-инструментальных исследований:
- Эндоскопического – при проведении данного способа диагностики, аномалию можно выявить – по своему строению она напоминает полип, расположенный на широком основании, с вдавлением на вершине. Именно такое вдавление является основным признаком добавочной железы.
- Ультразвукового – с помощью ультразвуковой диагностики также можно заметить подобное отклонение, при этом характерными признаками образования является его низкая эхогенность, наличие дополнительных полостей органа и полное отсутствие эхогенности в области протока поджелудочной железы.
- Рентгенологического – в случае проведения данного метода диагностики, аберрантный орган визуализируется в качестве крупных скоплений контрастного вещества.
При подобном обследовании также может обнаружиться устье дополнительного протока эктопированной железы, который также хорошо контрастируется.
Какими симптомами проявляется добавочная поджелудочная железа?
Клинические признаки такого отклонения в развитии, каким является эктопированная железа, проявляются в зависимости от размеров и локализации образования. В том случае, когда аномальный орган располагается на стенке желудка, симптоматика данной патологии может напоминать гастрит.
Если же дополнительный проток локализуется в двенадцатиперстной кишке – признаки подобного нарушения могут замаскироваться под язвенную болезнь. Аномалия часто провоцирует развитие панкреатита, холецистита или аппендицита.
Однако большинство пациентов, у которых выявляли данное нарушение, утверждают, что никакого дискомфорта ранее они не ощущали, а симптомы заболевания появились лишь после возникновения осложнений.
К осложнениям добавочной поджелудочной железы можно отнести:
- воспалительный процесс;
- некроз тканей органа;
- непроходимость кишечника;
- перфоративное изменение стенки желудка или кишечника;
- кровотечение.
Все эти нарушения возникают в том органе, где располагается аномалия, и именно она становится причиной развития подобных состояний. В случае воспаления самой эктопированной железы, у пациента могут проявиться различные диспепсические расстройства и болевые ощущения в животе.
Лечение добавочной поджелудочной железы
Важно понимать, что подобный порок развития считается потенциально опасным, так как он может переродиться в злокачественное образование. Поэтому в том случае, когда врач подозревает наличие аберрантной поджелудочной, пациенту в обязательном порядке необходимо пройти целый ряд диагностических мероприятий, чтобы полностью исключить риск развития онкологии.
После того, как данный диагноз подтвердился – специалист проводит хирургическую операцию, во время которой он удаляет образование.
Метод оперативного вмешательства выбирает врач в зависимости от формы, локализации аномального органа и наличия либо отсутствия какого-либо патологического процесса в нем.
Если эктопированная железа располагается на поверхности органа – проводят эндоскопическую электроэксцизицию.
В том случае, когда отсутствует риск перерождения аномального образования в раковую опухоль, возможно консервативное лечение данного органа. Пациенту назначают лекарственные средства пролонгированного действия – чаще всего это соматостатин или его аналоги. Параллельно производится симптоматическое лечение.
Добавочная железа не представляет никакой опасности до того момента, пока в ней не начинают возникать различные патологические процессы. Именно по этой причине, при случайном обнаружении аберрантного органа, специалист может и не проводить лечение подобного нарушения. Но в таком случае пациенту следует постоянно находиться под наблюдением своего лечащего врача.
1 ) биопсия из дополнительного протока чревато ПАНКРЕОНЕКРОЗОМ
2)почему не произведен гемостаз из места биопсии полипа кардиоэзофагеального перехода?
Добавочный проток поджелудочной железы: способы открытия аномалии
Добавочный проток поджелудочной железы, который еще называют аберрантной, добавочной или эктопированной поджелудочной железой – является довольно редким врожденным пороком развития данного органа.
Такая аномалия проявляется гетеротопией (атипичной или неправильной локализацией) тканей поджелудочной железы, которые могут быть расположены в области двенадцатиперстного или тонкого кишечника.
Аберрантная железа может иметь и другую локализацию, и размещаться на стенке желудка, печени, желчного пузыря или других органов (встречается относительно редко).
Интересно, что подобная аномалия практически всегда развивается бессимптомно, и пациент даже не догадывается о наличии добавочной железы до того времени, пока у него не появляются симптомы воспаления или острого живота. До этих пор человек не отмечает никаких болевых ощущений, дискомфорта или других признаков заболевания.
Аберрантная поджелудочная железа: что это такое?
Аберрантная поджелудочная железа является аномалией развития пищеварительной системы.
Аберрантная поджелудочная железа
Эта патология проявляет себя развитием тканей сходных по строению с панкреатической железой в области слизистой желудка, двенадцатиперстной кишки или рядом с самой поджелудочной.
Нарушения развития возникает на этапе эмбриогенеза, когда происходит закладка и формирование органов.
Среди причин возникновения аберрантной железы выделяют:
- генетическую предрасположенность;
- влияние на плод вредных привычек матери;
- инфекционные болезни (корь, краснуха);
- лучевое воздействие;
- определенные фармакологические препараты.
Аберрантная поджелудочная не является заболеванием, но также может подвергаться развитию воспаления и деструкции, может сдавливать соседние органы и таким образом проявлять себя.
Такая аномальная железа по строению соответствует нормальной, имеет свой собственный аберратный проток поджелудочной железы, который открывается в кишечный просвет.
Аберрантная поджелудочная железа определяется как ткань поджелудочной железы, которая не имеет анатомической и сосудистой непрерывности с основным телом ПЖ. Наиболее частая гетеротопия поджелудочной железы локализируется в желудке, выводящий проток чаще всего впадает в вантральный отдел.
Большинство пациентов с желудочно-аберрантной поджелудочной железой являются бессимптомными. Они редко поступают с клиническими симптомами, такими как боль в животе и кровотечение . Сообщалось о нескольких случаях аберрантной панкреатической железы, осложненной острым воспалением, таким как панкреатит.
Эктопия поджелудочной железы в большинстве своем обнаруживается случайно, во время поиска поражения слизистой желудка, поскольку клиника соответствует острому гастриту. Таким образом, аберрантная долька поджелудочной железы провоцирует клиническую картину и соответствующие симптомы, в зависимости от места расположения и от собственных размеров.
Дистопия может быть локализирована:
- в желудочной стенке;
- в отделах двенадцатиперстной кишки;
- в отделах подвздошной кишки, в тканях дивертикула;
- в толще сальника тонкой кишки;
- в селезенке;
- в желчном пузыре.
Характерная клиническая картина
Эктопическая панкреатическая железа может быть расположена в разных отделах.
Если она располагается на месте стыка желудка и двенадцатиперстной кишки, то она дает клиническую картину напоминающую язву двенадцатиперстной кишки.
Появляется болевое ощущение в эпигастральной области, тошнота, может возникнуть кровотечение.
Помимо этого клиническая картина при таком расположении эктопической панкреатической железы может напоминать:
- Холецистит — боли в правом подреберье, желтуха, зуд кожи.
- Аппендицит — боль в верхней части живота или правой подвздошной области, тошнота, одноразовая рвота.
- Панкреатит — опоясывающая боль больше в верхней левой половине живота.
При локализации в области желудка клиника сходна:
- с язвой желудка.
- с панкреатитом.
Острый панкреатит, возникающий в желудочно-кишечной аберрантной железе, встречается редко, и один из его основных симптомов — боль в животе. Почти во всех случаях наблюдается небольшое повышение уровня амилазы в сыворотке.
Следовательно, острый или хронический панкреатит, вызванный в аберрантной поджелудочной железе, может возникать из-за непроходимости протоков, но не от прямого повреждения клеток, вызванного употреблением тяжелых алкогольных напитков.
Опасные симптомы при вовлечении в патологический процесс аберрантной поджелудочной железы:
- Некроз эктопического органа;
- Нарушение целостности стенок полого органа;
- Кровотечение, повреждение сосудов железы.
- Развитие кишечной непроходимости из-за обтурации аберрантной поджелудочной просвета кишечника.
Наиболее часто эти серьезные осложнения возникают при подслизистой или субсерозной локализации дополнительной железистой ткани в тонком кишечнике, просвет в этом отделе достаточно узкий. Вследствие чего происходит быстрое развитие непроходимости.
Первыми симптомами при развитии воспаления в эктопическом органе становятся:
- нарушения в работе пищеварительной системы;
- боли после еды и голодные боли;
- нарушение прохождения пищи, сопровождаемые тошнотой и рвотой.
Поскольку симптоматика общая и может соответствовать огромному количеству болезней желудочно-кишечного тракта без инструментальной и лабораторной диагностики не обойтись.
Диагностика патологического состояния
Эктопия этого органа не сложна для диагностики, но может прятаться за масками других заболеваний.
Диагностика патологического состояния
Визуализировать образование можно с помощью некоторых инструментальных методов.
Для выявления патологии применяются следующие методики проведения обследования:
- Рентген брюшной полости позволяет увидеть выпячивание слизистой со скоплением контраста в этой области.
- Фиброгастродуоденоскопия — наличия участка уплотнения слизистой, на поверхности которого есть вдавление- место выхода аберрантного протока.
- Ультразвуковое исследование брюшной полости, исследование основано на разной эхогенности протока поджелудочной железы и тканей самой поджелудочной.
- Компьютерная томография хорошо показывает патологию, но возникает необходимость дифференцировать ее с опухолевыми процессами, в связи с этим для подтверждения диагноза во время фиброгастродуоденоскопии проводится биопсия образования с дальнейшим гистологическим исследованием.
Аберрантная железа может быть разделена на три типа гистологии.
Тип I имеет типичную ткань, имеющую дольчатое строение, с наличием протока и островков, напоминающих клетки нормальной поджелудочной железы;
Тип II содержит ткань поджелудочной железы с многочисленными ацинусами и несколькими протоками, лишенными островковых клеток;
Тип III, в котором наблюдаются только выделительные протоки.
Поэтому аберрантная поджелудочная железа (особенно типы I и II) может продемонстрировать полный спектр панкреатических патологий, включая панкреатит (острый и хронический), а также доброкачественные и злокачественные неопластические превращения.
Лечение патологии органа
Остается спорным, вызваны ли острые или хронические воспалительные изменения в аберрантной поджелудочной железе похожими патологическими процессами, что провоцируют панкреатит в анатомической поджелудочной железе.
Эктопированый орган часто может оставаться в тени всю жизнь, но если его касается патологический процесс, то наиболее успешный способ лечения — хирургический.
На данный момент также используют медикаментозный метод терапии аналогами соматостатина — гормона гипофиза, терапия симптоматическая и не способствует снижению стеноза кишечника.
Сейчас хирурги стремятся к наиболее малотравматичным операциям,так и в случае с аберрантной панкреатической железой используются малоинвазивные эндоскопические методики либо орагносохраняющие оперативные вмешательства:
- Операция микролапаротомии с формированием анастомоза между анатомической и аберрантной железой — это позволяет избежать развития воспаления эктопического органа.
- Если поджелудочная железа расположена в стенке антрального отдела желудка, где она чаще всего имеет вид полипозного разрастания, используется эндоскопическая электроэксцизия.
Таким образом, удаление образования происходит без травматического поражения слизистой, и с минимальной кровопотерей.
В случае подобных хирургических вмешательств пациент уже через два — три дня может отправляться домой.
О симптомах заболеваний поджелудочной железы рассказано в видео в этой статье.
Источник статьи: http://kancler32.ru/jektopija-podzheludochnoj-zhelezy-v-selezenku/
Эктопия поджелудочной железы в селезенку
Опухоль поджелудочной железы симптомы и лечение. По своему происхождению новообразования в поджелудочной железе бывают доброкачественными или злокачественными.
Часто их выявляют после инструментального обследования других органов. На УЗИ однозначно вид опухоли не определить. При подозрении на новообразование в поджелудочной железе нужно обратиться к врачу, который назначит дополнительное всестороннее обследование.
Классификация опухолей
Новообразование в поджелудочной железе разделяются:
По локализации — месту возникновения в структуре железы:
Гистологическому строению определяется, из каких клеток образовалась опухоль:
- эпителиальное происхождение;
- железистой паренхимы;
- из островкового эпителия;
- неэпителиального генеза;
- дизонтогенетические.
Функциональным нарушениям – состояние, связанное с изменением регуляции в организме: гормональной или нервной. Орган остается неповрежденным, но деятельность поджелудочной железы нарушается.
Симптомы
Развитие опухоли до поры протекает без видимых симптомов. Когда она разрастается и возможно прорастает в близлежащие органы: желудок, тогда появляются типичные симптомы, с которыми доктор знаком. По симптомам он назначает всестороннее обследование.
Злокачественная опухоль поджелудочной железы проявляет свои симптомы при значительном разрастании:
Закупорка протоков
Закупорке протоков (обтюрация) – появляется при сдавливании образованием органов, которые нарушают свое функционирование, и проявляется болями, свидетельствующими о том, что новообразование просочилось сквозь нервные окончания. У каждого пациент симптомы проявляются индивидуально и зависят от места возникновения.
Опухоль головки поджелудочной железы провоцирует боль в правом подреберье. Опухоль хвоста поджелудочной железы вызывает дискомфорт и боль в левом подреберье. Если образованием охвачено тело поджелудочной железы, то боль проявляется вкруговую, опоясывающая.
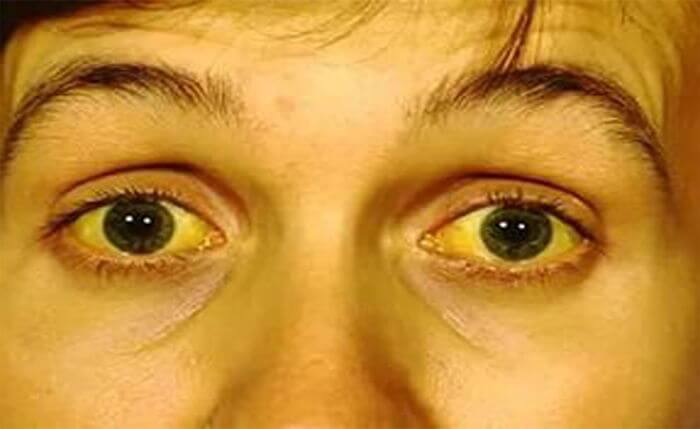
Боль сильно увеличивается при несоблюдении диеты, а также лежа на спине. Сдавливание органов приводит к закупорке желчных протоков, проявляющееся в оттоке желчи из печени в кишечник. Результатом становится механическая желтуха. У нее свои симптомы:
- желтушное окрашивание кожи, склер или слизистых оболочек;
- обесцвечивание стула;
- потемнение мочи;
- изменение размера печени и желчного пузыря в сторону увеличения;
- возникновение кожного зуда.
Рак поражает близлежащие органы, из которых может, в любой момент открыться кровотечение.
Интоксикация
Интоксикация организма. Ее признаки часто путают с признаками заболеваний и отклонений в ЖКТ. Симптомы похожи, но действие на организм интоксикации значительно тяжелее:
- резкое снижение веса;
- потеря аппетита;
- вялость, немощь, апатия;
- повышение температуры.
Доброкачественная опухоль поджелудочной железы позволяет классифицировать симптоматику 2 видов:
Ранняя стадия имеет бессимптомное течение, и приобретает их в процессе роста:
- боли вверху живота, подреберьях, правом или левом, отдающая в спину, усиливающаяся по ночам;
- дискомфорт и боль после приема пищи;
- постепенная потеря веса;
- тошнота, снижение аппетита, немощь и потеря трудоспособности.
Поздняя стадия – проявляется симптомами, как и при злокачественной опухоли. Помимо перечисленных выше, симптомов вызывает страх и нервные расстройства, повышает потоотделение. Симптомы могут возникать постепенно или внезапно. И они отличаются, завися от типа доброкачественного образования.
Риски возникновения
Точной причины появления раковых клеток нет. Но опухолевый процесс имеет свои факторы риска, о которых многие знают. Среди них:
- Вредные привычки: алкоголь, курение.
- Генная предрасположенность.
- Неправильное питание.
- Панкреатит.
- Неблагоприятная экологическая обстановка.
Диагностика
Всесторонне обследование пациента, используя различные методы исследования, позволит выяснить тяжесть опухоли: очаги, размеры, действие на соседние органы, метастазирование.
Обследование поможет определиться с методикой лечения:
- УЗИ. Позволяет увидеть новообразование, очаг его распространения.
- Компьютерная томография с введением контрастного вещества выявит не только очаги опухоли, но и метастазы, если они есть.
- Рентгенологические методы: А) Рентгенография определяет последствия прорастания опухоли на желудок и двенадцатиперстную кишку, сдавливание органов, диффузия слизистых оболочек, снижение моторики. В) Релаксационная дуоденография определяет локализацию опухоли и последствия ее разрастания. С) Ирригография выявляет дефекты в поперечно-ободочной кишке в результате прорастания опухоли.
- Эндоскопическая ретроградная холангиопанкреатография позволяет осмотреть желчную и панкреатическую системы с целью выявления их поражений. Взять материал для биопсии из неблагополучных очагов.
- Эндоскопический ультразвук. За счет технического оснащения: эндоскоп, видеокамера, ультразвуковой датчик, возможно, исследовать новообразование, введя инструменты через кишку. Такое исследование позволяет выявить новообразование на ранних стадиях.
- Рентгенохирургическая диагностика с контрастом позволяет выявить причины механической желтухи и смещение артерий.
- Радионуклидное исследование позволяет выявить закупорку общего с поджелудочной железой желчного протока.
- Нашумевший спорный тестер Джека Андраки, основан на анализе крови или мочи, используя специальную бумагу.
Главное в диагностике — установка медицинского диагноза на основании интерпретация полученных результатов исследования и анализов, формирование экспертного заключения.
Лечение
Необходимое лечение подбирается доктором на основании диагностики и анализов.
Хирургическая терапия всегда показана при обнаружении доброкачественного образования. Исследование гистологии со срезов образования позволит точно установить была ли она доброкачественной. Основные операции по удалению новообразований:
- Резекция состоит в удалении части поджелудочной железы, чаще в ее хвосте.
- Удаление непосредственно образования способом вылущивания. Выполняются для опухолей, которые продуцируют гормоны: доброкачественная инсулома.
- Панкреатодуоденальная резекция производится в случае размещения образования на головке железы. Оно удаляется вместе с 12-перстной кишкой.
- Селективная артериальная эмболизация закупоривает сосуд, на котором растет образование с целью отключить подпитку кровоснабжением. Используется при гемангиоме.
Химиотерапия
Химиотерапия призвана лечить злокачественное образование при помощи токсинов и ядов, которые называются химиопрепаратом. Она бывает: предоперационной, послеоперационной, профилактической, лечебной.
Поскольку раковые клетки бесконечно делятся, то химиотерапия циклично повторяется в расчете с клеточным циклом деления. Процедура состоит из капельного введения препарат или приёмом таблеток.
Наружная радиотерапия, являющаяся разновидностью терапии лучевой. Суть излечения — бомбардирование зоны новообразования излучением от медицинского ускорителя в виде пучка элементарных частиц. Проводится сеансами через фиксированный промежуток времени. Показания к применению:
- Сокращение размера опухоли на поджелудочной железе перед хирургическим вмешательством.
- Локально-возникшем раке поджелудочной железы.
- Уменьшение страданий при метастазах.
- Предотвращение рецидивов рака после хирургической операции.
Симптоматическая терапия направлена на снятие болей и облегчения страданий умирающего пациента: гормональная терапия – это лечение с помощью применения гормонов, способных тормозить рост рака. Продлевает продолжительность жизни.
Виротерапия применяет онкотропные или онколитические вирусы в терапевтических целях, мобилизуя против злокачественных клеток естественные защитные силы иммунной системы организма.
Нанонож как необратимая электропорация, разрушающая раковые клетки путем воздействия на них электрическим полем большой интенсивности локализовано. Для этого применяется специальный аппарат — нанонож.
В настоящее время слывет одним из самых результативных способов уничтожения опухоли в поджелудочной железе. Факт возможности повторения процедуры важное обстоятельство для повторного проведения при рецидивах или неоперабельном раке.
Шансы на выздоровление или жизнь после оперативного лечения
Сама операция на поджелудочной железе мало опасна. Прогноз оптимистичней при ранних сроках выполнения операции. Полностью выздоравливают пациенты с доброкачественными опухолями: глюкагономы, инсуломы, гастриномы и их разновидности
Рак поджелудочной железы имеет печальную статистику:
- На операцию поступают пациенты, у которых отсутствуют множественные метастазы, А это, как правило, лишь 15% больных. Для 85 % предоставляются виды лечения, направленные на продление жизни.
- Смертность на операционном столе у одного пациента из 6.
- Продолжительность жизни до 5 лет у каждого десятого больного после хирургического вмешательства, у остальных меньше.
После оперативного лечения возможны осложнения в функционировании организма. Любая операция влечет приспособление организма к потере органа или его части. Если орган жизненно важен, то адаптация проходит тяжелее. У пациентов после удаления опухоли поджелудочной железы, симптомы и лечение влекут 2 проблемы: сбои при пищеварении, снижение инсулина в организме.
Решаются проблемы дефицита путем назначения медикаментозных препаратов. При сопутствующих удалениях частей близлежащих органов: желудка, селезенки, двенадцатиперстной кишки врач посоветует надлежащую терапию и диету.
Профилактика
Поскольку ученые неутомимо работают над вопросом изучения причин, дающих толчок развитию рака, а ответа на них нет со 100 % достоверностью, поэтому руководства во избежание заболевания нет.
Лучший способ профилактики исключить знакомые всем факторы риска. Быть внимательным к себе при проявлениях болей в месте расположения железы. Не откладывать визит к доктору и хотя бы поверхностное обследование УЗИ.
Опухоль поджелудочной железы симптомы и лечение животрепещущая тема для многих страдающих заболеванием.
Источник статьи: http://clinica-opora.ru/%D1%82%D0%B5%D1%80%D0%B0%D0%BF%D0%B8%D1%8F/%D0%BF%D1%80%D0%B8%D0%B3%D0%BE%D0%B2%D0%BE%D1%80-%D0%BB%D0%B8-%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D1%8C-%D0%BF%D0%BE%D0%B4%D0%B6%D0%B5%D0%BB%D1%83%D0%B4%D0%BE%D1%87%D0%BD%D0%BE%D0%B9-%D0%B6%D0%B5/