Диффузные изменения паренхимы в зоне поджелудочной железы: лечение и профилактика
Часто, после прохождения ультразвукового обследования, человек узнает от врача о диффузных изменениях в поджелудочной железе. Пациенты задаются вопросом: насколько это опасно, что это означает и что привело к таким изменениям?
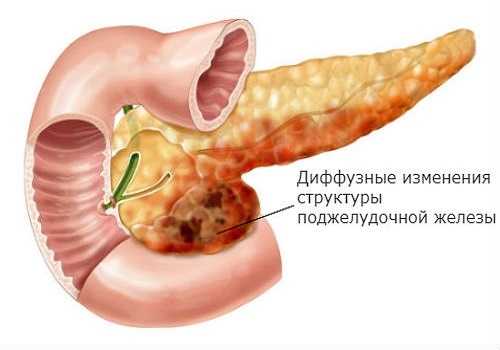
Диффузные изменения паренхимы в области поджелудочной железы не являются заболеванием, они являются лишь симптомами определенных патологических изменений, происходящих в этом органе.
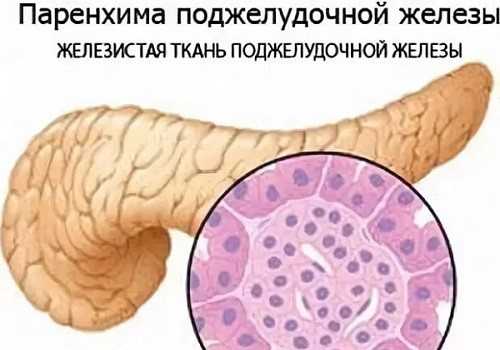
Что такое паренхима в области поджелудочной железы
Поджелудочная железа – орган пищеварительной системы, который выполняет важные функции. Вырабатывает панкреатический сок, инсулин и глюкагон. Орган очень плотный и плохо поддается диагностике из-за особенностей расположения. Для того чтобы определить состояние поджелудочной железы часто назначается УЗИ.
В медицине термин паренхима обозначает внутреннюю структуру какого-либо органа, в нормальном состоянии она является однородной.
Что такое эхогенность поджелудочной железы
Ультразвуковое исследование – распространенный метод диагностики, не требующий больших финансовых затрат. С его помощью можно диагностировать многие заболевания, узнать о состояние внутренних органов. Метод часто используют для обследований поджелудочной железы.
Многим известно, что ткани человеческого организма обладают разной плотностью, следовательно, ультразвук также по-разному отражает их. Чем выше плотность ткани, тем больше эхогенность, и наоборот – чем меньше плотность ткани, тем меньше эхогенность.
При диффузных изменениях поджелудочной железы плотность паренхимы увеличивается и повышается ее эхогенность. Плотность органа понижается в большинстве случаев из-за различных воспалительных изменений в организме, ведущих к отеку органа. Жидкость обладает меньшей плотностью, чем сама паренхима, поэтому эхоплотность понижается.
Причины
К основным причинам, способствующим развитию диффузных изменений относятся:
- хроническая форма воспаления поджелудочной железы;
- длительное употребление токсичных медикаментозных препаратов;
- пристрастие к алкогольным напиткам;
- чрезмерное употребление жирной пищи;
- никотиновая зависимость;
- ранее перенесенная острая форма воспаления поджелудочной железы;
- недуг в области печени пациента;
- сахарный диабет;
- инфекционные заболевания;
- нарушение процессов метаболизма;
- гормональные нарушения;
- заболевания, вызванные паразитами;
- неалкогольная жировая болезнь печени.
Важно. По данным статистики паренхима поджелудочной часто уплотняется у пациентов пожилого возраста. Среди детей чаще встречается ферментная недостаточность поджелудочной железы.
Незначительные уплотнения паренхимы поджелудочной железы возникают из-за стрессовой ситуации, заболеваний воспалительного характера, неправильного питания и депрессивных заболеваний. Очень важно найти истинную причину, которая привела к изменениям плотности паренхимы.
Сопутствующие симптомы
В зависимости от причин, способствовавших появлению диффузных изменений, выделяется ряд симптомов, которые могут беспокоить пациента, например:
- тошнота и рвота;
- скачки артериального давления;
- повышение температуры тела;
- проблемы со стулом;
- вздутие живота;
- ощущение дискомфорта в области желудка;
- пациент постоянно ощущает усталость;
- болевые приступы в зоне поджелудочной.
Часто диффузные изменения поджелудочной железы диагностируются совершенно неожиданно, во время планового осмотра и проходят абсолютно бессимптомно. При этом орган полностью справляется со своими функциями.
Дополнительная диагностика
При выявлении эхопризнаков патологии поджелудочной, врач обязательно назначается некоторые дополнительные методы обследования:
- общий анализ крови;
- МРТ или КТ;
- ультразвуковое обследование органов желудочно-кишечного тракта;
- анализ мочи и так далее.
Важно. Тщательно изучив анамнез и результаты проведенной диагностики, врач ставит точный диагноз, назначает индивидуальное лечение и ряд сопутствующих рекомендаций.
Разновидности патологии
- Незначительные нарушения. Они чаще всего возникают из-за стрессовых ситуаций. Нужно нормализовать питание, и тогда все проблемы пройдут.
- Умеренная стадия заболевания. Проявляются из-за проблем в пищеварении. Требуется обязательная диагностическая процедура при такой форме болезни.
- Невыраженные диффузные изменения. Они не оказывают отрицательного воздействия на функционирование органов и их работоспособность, но при сахарном диабете нередко способствуют повышению уровня сахара в крови. Первопричины таких изменений – сердечно сосудистые заболевания, болезни печени, пожилой возраст, генетическая предрасположенность и так далее.
- Выраженные диффузные изменения говорят о наличии воспалительных процессов в самом органе или являются симптомом других заболеваний. Пациент страдает от болевых ощущений в зоне живота и от проблем с пищеварением. Врач назначает дополнительные диагностические обследования, а затем необходимую терапию.
- Болезнь на хронической стадии. Чаще всего не имеет явной симптоматики. Провоцирует такую форму липоматоз у пациента.
Лечение
Лечение назначает только врач, руководствуясь результатами ранее проведенной диагностики. В некоторых случаях, при отсутствии симптоматики и легких формах изменений, рекомендуется лишь изменить образ жизни и питания. В более тяжелых случаях назначают медикаментозное лечение, которое направлено на лечение основного заболевания и снижение симптоматики.
Питание и диета
- Рекомендуют избегать жирной пищи.
- Следует употреблять как можно больше свежих и натуральных продуктов питания.
- Рекомендуют дробное питание, до 5 приемов пищи в день.
- Небольшими порциями.
- Полностью исключают употребление алкогольных напитков.
- Запрещено употреблять газированные напитки и консервированные продукты питания.
- Стараются как можно меньше использовать специи и приправы.
- Ограничивают употребление сладкого и мучного.
- Избегают слишком холодной и горячей пищи.
Фитотерапия
К фитотерапии прибегают лишь, получив одобрение лечащего врача.
Употребляют отвары из расторопши, шиповника, корня одуванчика, пажитника и так далее.
Вводят в рацион питания отруби для улучшения работоспособности кишечника.
Медикаментозное лечение
Медикаментозное лечение часто сводится к симптоматической терапии. Врачом назначаются спазмолитические, противовоспалительные и обезболивающие препараты.
При интоксикации организма в ход идут антибиотики и растворы, которые способствуют выводу токсичных веществ из организма пациента.
Липоматоз можно вылечить препаратами или использовать хирургическое вмешательство. В этом случае удаляют все жировые узлы.
При сахарном диабете назначают медикаменты, способствующие снижению количества глюкозы в крови, а в некоторых случаях необходимы инъекции инсулина.
Лечение панкреатита, в том числе диффузного, длится достаточно долго. Важно вовремя начать терапевтический курс, чтобы болезнь не перешла в хроническую форму. Помимо особой диеты пациентам назначают ряд лекарственных препаратов, способствующих выработке поджелудочного сока, снятию болевой симптоматики, избавляющих от спазмов. Лечение проводится под наблюдением врача и сопровождается регулярной сдачей анализов, в частности липазы и амилазы.
Профилактические меры
В качестве профилактики рекомендуют:
- Следить за питанием – избегать жирной и сладкой пищи, а также сдобного теста и газированных напитков. Питаются свежими овощами, фруктами. Стараются готовить на пару.
- Забыть про сигареты и ни в коем случае не употреблять алкогольные напитки.
- Укреплять иммунную систему: употреблять витаминные комплексы.
- Часто гулять на воздухе, вести физическую активность регулярно.
- Раз в год после достижения 35 летнего возраста проходите ультразвуковое обследование внутренних органов, находящихся в брюшной полости.
- Вовремя лечить инфекционные и воспалительные заболевания, в частности, касающиеся пищеварительной системы.
Важно в любом возрасте внимательно следить за состоянием собственного здоровья и здоровья своих детей. При появлении непонятной симптоматики, обращайтесь за профессиональной помощью к врачам. Заниматься самолечением не рекомендуется.
Источник статьи: http://myzhelezy.ru/smeshannoj-sekretsii/podzheludochnaya/diffuznye-izmeneniya-zhelezy.html
Значение диффузных изменений паренхимы поджелудочной железы
Что такое паренхима поджелудочной железы?
Органы различных систем делятся по своему строению на полые (желудок, кишечник, желчный и мочевой пузырь) и паренхиматозные (печень, почки, селезенка, щитовидная железа). Паренхима — это внутренняя структура органа, состоящая из активных клеток. В норме она однородная.
Поджелудочная железа относится к паренхиматозным органам, она представлена следующими тканями:
- железистой (паренхимой) — основная часть органа,
- соединительной (стромой).
ПЖ выполняет двойную функцию в организме (пищеварительную и эндокринную) благодаря строению паренхимы. В ее состав входят различные структуры:
- дольки — железистая часть, вырабатывающая поджелудочный сок,
- островки Лангерганса — скопления разных по строению клеток, продуцирующих гормоны.
Дольки разделяются соединительнотканными перегородками, несколько долек объединяются в более крупные структурные единицы. Островки Лангерганса расположены между дольками, основная масса их сконцентрирована в хвосте железы.
Эхогенность поджелудочной железы
Эхогенность — термин, означающий отражение тканью направленного на нее ультразвука. Датчик УЗИ-аппарата является источником волн высокой частоты и регистратором отраженных. Разница в показателях появляется картинкой на экране серого цвета. Чем плотнее орган, тем выше его эхогенность – она выражается более светлым серым оттенком.
Поджелудочную железу сравнивают при осмотре по плотности с печенью — их эхогенность одинакова, либо ПЖ отображается светлее. Одновременно оценивается однородность железы.
У более плотного органа эхогенность выше. Жидкость не отражает ультразвук, а пропускает его — она эхонегативна, на экране отображается темно-серым цветом. Поскольку ткань ПЖ состоит из железистых клеток, содержащих жидкость, при их гибели эхогенность повышается. В зависимости от патологии это происходит на отдельном участке — локально, или равномерно по всей ткани органа — диффузные изменения.
Причины появления диффузных изменений
Диффузные изменения ПЖ – это отражение патологических видоизменений ткани органа, хотя они встречаются и в норме. Повышение эхогенности на отдельном участке — всегда патология.
Причиной развития изменений диффузного характера ПЖ являются:
Поэтому диффузные изменения, выявленные при эхографическом исследовании, не диагноз, а объективное отражение патологического поражения паренхимы ПЖ.
Провоцирующие факторы
К провоцирующим факторам относится:
- вредная еда — особенно жирная и жареная, вызывающая гибель клеток,
- прием алкоголя — иногда достаточно несколько глотков, чтобы запустить патологический процесс,
- стрессы,
- курение,
- беспорядочный прием лекарственных препаратов, оказывающих токсическое действие на паренхиму.
Любой из этих факторов, даже при коротком по времени воздействии, может вызвать необратимые изменения, связанные с гибелью клеток, и увеличить имеющуюся патологическую трансформацию ткани. Особенно этому подвержены люди преклонного возраста и имеющие неблагоприятную наследственность по заболеваниям ПЖ у близких родственников.
Виды диффузных изменений
Диффузные (равномерные) поражения ПЖ сопровождают некоторые заболевания не только железы, но и соседних с ней органов. В определенных случаях они возникают под воздействием неблагоприятных факторов на организм человека, не вызывая при этом болезни. По степени отображения на картине УЗИ их разделяют на незначительные, умеренные и выраженные.
Незначительные диффузные изменения паренхимы ПЖ
Незначительные по распространенности изменения возникают иногда у здорового человека при постоянных стрессовых ситуациях, хронической усталости, погрешностях в питании или после недавно перенесенного воспалительного заболевания.
Как правило, они не сопровождаются клиническими проявлениями и не нуждаются в лечении. В таких случаях достаточно организовать правильный режим питания, исключить стрессы, отдыхать необходимое для восстановления организма время.
Умеренные диффузные изменения
Умеренные равномерные изменения возникают на начальных этапах патологии органов пищеварения: ПЖ, желудка, тонкой кишки, желчного пузыря. При таких проявлениях на сонографии необходимо пройти дополнительную диагностику для верификации диагноза. На этой стадии обычно назначается лечение для коррекции состояния и предупреждения дальнейшего прогрессирования.
Выраженные диффузные изменения паренхимы железы
Выраженные изменения обнаруживаются при длительно текущем воспалении в тканях ПЖ, которое часто рецидивирует и проявляется яркими клиническими проявлениями. Если УЗИ проводится во время очередного обострения, у пациента могут быть интенсивные боли, рвота, понос, метеоризм. При таком состоянии в обязательном порядке проводятся другие методы обследования для уточнения дальнейшей тактики лечения.
Признаки и симптомы
Как правило, клинические симптомы находятся в зависимости от выраженности и тяжести патологии в паренхиме. Минимальная трансформация паренхимы ПЖ не вызывает жалоб и не сопровождается проявлениями заболевания: все протекает бессимптомно. Человек не подозревает об изменениях в железе, они обнаруживаются случайно при проведении УЗИ по другому поводу.
Диффузные проявления умеренного характера могут проявляться определенным дискомфортом: иногда при погрешностях в диете может возникнуть подташнивание, изжога, отрыжки. Возможны непостоянные нарушения стула в виде запора или поноса, невыраженные боли в желудке или подреберьях, эпизодически — горечь во рту.
Симптоматика патологии
Выраженные диффузные изменения на сонографии визуализируются равномерными светлыми, практически белыми, включениями на светло-сером фоне паренхимы. Это свидетельствует об их высокой плотности и эхогенности. Они сопровождаются симптомами недостаточности железы, которые заставляют пациента обратиться к врачу.
В зависимости от длительности процесса и объемов поражения паренхимы, развиваются диспепсические явления, снижение веса, анемия, нарушение общего состояния. При обширных изменениях в паренхиме в патологический процесс вовлекаются островки Лангерганса с развитием сахарного диабета первого типа. В таких случаях развивается картина диабета: сухость во рту, жажда, вовлечение в процесс нервной и сердечно-сосудистой системы, поражаются почки. При отсутствии диеты и адекватного лечения процесс прогрессирует и становится необратимым.
Симптоматика при диффузном поражении ПЖ зависит, прежде всего, от основного заболевания, которое вызвало трансформацию ее тканей. Чаще всего это является результатом развившегося панкреатита. Поджелудочный сок, содержащий ферменты, при остром воспалении застаивается в протоках, не имея выхода в тонкий кишечник из-за отека ПЖ. Ферменты под давлением попадают в ткани ПЖ, активируются не в просвете тонкой кишки, а в паренхиме и усиливают воспаление: происходит процесс аутолиза — самопереваривания тканей органа. Это проявляется выраженной клинической картиной:
- болью разной интенсивности и локализации,
- тошнотой,
- рвотой без чувства облегчения,
- поносом,
- вздутием живота.
Такие симптомы разной степени выраженности всегда сопровождают повреждение ткани ПЖ. При хроническом воспалении или других поражениях проявления бывают неяркими, но основные симптомы диспепсии присутствуют. В тяжелых случаях это подтверждается патологическими лабораторными анализами. В случаях с умеренными изменениями в паренхиме основные показатели могут быть в пределах нормы.
Если изменения обусловлены новообразованием или инфекционным процессом, помимо диспепсии, появляются признаки интоксикации. Тогда возможно повышение температуры тела, головные боли, головокружения, плохой сон.
Во всех случаях изменений при УЗИ необходима дополнительная диагностика. Это важно для тактики лечения, которое необходимо начинать как можно раньше.
Диагностические процедуры
Диагностика нарушений в ПЖ начинается с выяснения жалоб, анамнеза и объективного осмотра пациента. Поскольку из-за расположения ПЖ (забрюшинно) ее редко удается пропальпировать. Функциональные исследования включают изначально самый простой, информативный и доступный метод — УЗИ. Он безвреден, не вызывает побочных эффектов или осложнений (обследование с помощью сонографии назначают даже ребёнку), имеет хороший отзыв врачей всех специальностей. Помимо ПЖ обязательно необходимо оценить состояние всей системы пищеварения, поэтому проводится сонография других органов пищеварения: печени, желчного пузыря и примыкающих к железе селезенки, почек и надпочечников (левого). Определяются их размеры, расположение, четкость границ, состояние тканей — наличие гиперэхогенности, неоднородных уплотнений, структура органа, имеющийся отек или патологические образования.
Для исключения патологии желудка и ДПК проводится ЭФГДС (эзофагофиброгастродуоденоскопия). Эта диагностическая процедура дает возможность оценить состояние слизистой желудка, ДПК и пищевода. При язвенной болезни развивается реактивный панкреатит, который на УЗИ проявляется диффузными нарушениями в паренхиме.
Параллельно проводится лабораторная диагностика. Определяются:
- общеклинический анализ мочи и крови,
- показатели биохимии (диастаза крови и мочи, билирубин и общий белок с их фракциями),
- копрограмма.
Если диагноз остается неясным, проводят МРТ или, при наличии противопоказаний, КТ.
УЗИ выявляет наличие опухолей, которые могут быть локальными или диффузными. Даже обнаруженные равномерные поражения паренхимы могут локализоваться только в головке, теле или хвосте. При небольших размерах новообразований контуры органа и его границы не меняются. При размерах более 5−6 см и более может выявляться некоторая деформация ПЖ. В таких случаях назначаются дополнительные методы обследований, а также проводится биопсия для морфологического изучения.
Эхопризнаки изменений паренхимы
Здоровье ПЖ определяется эхопризнаками на сонографии. Изменения на картине, полученной с помощью ультразвука, обозначают, насколько изменен орган. Проявляется патология различной эхогенностью — ее повышением или снижением.
Чем сильнее выражена эхогенность структур, тем больше диффузные паренхиматозные изменения. Хотя в детском и пожилом возрасте некоторые незначительные или даже умеренные уплотнения являются вариантом нормы. Они представлены равномерными или локальными отклонениями эхогенности от нормы. Все показатели оцениваются в совокупности с объективным статусом, анамнезом, жалобами и могут выразить степень поражения органа.
Лечение
Диффузные изменения ПЖ — это не диагноз, поэтому лечение требуется не всегда. Незначительные или умеренные трансформации паренхимы редко сопровождаются жалобами или объективными симптомами, поэтому терапия не назначается. Но в таких случаях необходимо проводить определенные обследования в динамике и избегать вредных воздействий на поджелудочную железу, чтобы не усугубить изменения и не вызвать прогрессирования процесса.
При ухудшении состояния назначается комплексная терапия основной патологии, вызвавшей изменения. Она включает:
- модификацию образа жизни,
- диету,
- лекарственные препараты,
- физиотерапевтические процедуры.
Все методы конкретизируются врачом и проводятся под его контролем. Самостоятельно принимать определенные препараты не рекомендуется в связи с возможными осложнениями.
Вылечить имеющиеся в паренхиме морфологические изменения, особенно если им подвержена значимая часть органа, нельзя — это необратимый процесс. Но можно добиться, чтобы они не увеличивались и не прогрессировали.
Медикаментозное лечение
Самой распространенной причиной объективных проявлений патологии в паренхиме ПЖ является панкреатит. Это тяжелое заболевание, требующее медикаментозного лечения. Объем терапии зависит от выраженности проявлений: в некоторых случаях лечебные мероприятия проводятся амбулаторно, при выраженных нарушениях пациент может попасть в реанимационное или хирургическое отделение.
Основные группы препаратов, которые назначаются при панкреатите любой тяжести:
- спазмолитики, холинолитики, обезболивающие — они хорошо снимают боль, если не развился панкреонекроз (в тяжелых случаях применяются наркотические обезболивающие в условиях отделения интенсивной терапии),
- антиферментные препараты (также назначаются при прогрессирующем некрозе, когда необходимо остановить аутолиз — самопереваривание ПЖ собственными ферментами) — в последнее время применяются реже в связи с тем, что риск осложнений превышает терапевтический эффект,
- препараты с целью дезинтоксикации и детоксикации (в условиях стационара при остром воспалении или выраженном обострении хронического панкреатита),
- ферменты как заместительная терапия,
- препараты, снижающие секрецию желудочного сока (он провоцирует избыточное образование поджелудочного сока с повышенной выработкой ферментов),
- сахароснижающие при начинающемся или уже развившемся сахарном диабете.
Если изменения обусловлены язвенной болезнью желудка или ДПК, лечится основное заболевание. К терапии добавляются:
- антибиотики при выявленном H. pylori (микроорганизм, вызывающий язвенную болезнь),
- антисекреторные средства,
- гипоацидные препараты,
- производные висмута.
Патология печени и желчевыводящих путей требует назначения:
- гепатопротекторов,
- желчегонных препаратов (при отсутствии конкрементов и мелких кальцификатов).
Конкретные препараты назначаются гастроэнтерологом или терапевтом с учетом общего состояния, выявленных изменений, противопоказаний, их переносимости пациентом.
Фитотерапия
Фитотерапия в случае панкреатита может вызвать аллергические реакции, стать фактором, провоцирующим обострение процесса. Это происходит при незначительных или умеренных диффузионных изменениях в паренхиме, когда отсутствуют жалобы, а воспалительный процесс в ремиссии. Допустимы отвары некоторых лекарственных трав (шиповник, корень одуванчика), в рацион для улучшения работы кишечника можно вводить отруби, если нет язвенной болезни. Все отвары или настои нужно согласовывать с врачом.
При выраженных фиброзных изменениях народные методы лечения не используются, поскольку могут вызвать прогрессирование процесса.
Диетотерапия и профилактика заболеваний
При диффузных изменениях, обнаруженных при проведении сонографии ПЖ, одним из основных пунктов комплексной терапии является диета. Любая патология с участием ПЖ требует ограничения в питании. Рекомендуется отказаться от жирной, жареной пищи, употребления копченого, соленого, приправ, способствующих повышенной секреции желудочного и панкреатического сока, снизить употребление сладкого. Важен также способ приготовления еды: ее необходимо варить, тушить, запекать, готовить на пару. Температура употребляемого блюда не должна раздражать слизистые пищеварительного тракта: предпочтение отдается теплой пище, горячее и холодное нужно исключить.
В случае если клинические проявления отсутствуют, жалоб нет и состояние удовлетворительное, но при УЗ исследовании выявлены изменения, даже негрубые нарушения в питании вызовут ухудшение самочувствия и увеличение патологии.
Помимо отказа от вредной еды, нужно прекратить принимать алкоголь, который относится к основным факторам, провоцирующим развитие панкреатита. Спиртосодержащие напитки воспринимаются по-разному организмом человека. Иногда достаточно несколько глотков, чтобы вызвать развитие панкреонекроза.
Повысить риск патологических нарушений может курение, отсутствие полноценного отдыха, постоянные стрессы. Для профилактики заболеваний ПЖ необходимо изменить образ жизни, включать дозированные физические нагрузки, избегать психотравм. Следуя советам врача, придерживаясь здорового образа жизни, можно избежать тяжелых необратимых состояний поджелудочной железы и сохранить ее нормальное состояние на протяжении многих лет.
Источник статьи: http://diabetsahar.ru/pankreatit/podzheludochnaya-zheleza/znachenie-diffuznyx-izmenenij-parenximy-podzheludochnoj-zhelezy.html