Липоматоз поджелудочной железы
Общие сведения
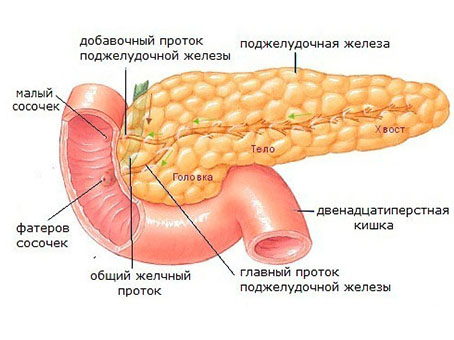
Поджелудочная железа является органом пищеварения, вырабатывает пищеварительные ферменты, а также обладает эндокринной (вырабатывает гормон инсулин) активностью. Очень часто поражение ее связано с ожирением. У пациентов с избыточным весом диагностируется неалкогольная жировая болезнь поджелудочной железы, которая может быть в двух морфологических вариантах — липоматоз и стеатопанкреатит. Они представляют различные стадии патологического процесса.
Что такое липоматоз поджелудочной железы? Липоматоз поджелудочной железы — это жировая дистрофия органа (синонимы стеатоз поджелудочной железы, жировое перерождение, неалкогольная жировая болезнь поджелудочной железы). Наиболее приемлем термин стеатоз поджелудочной железы, а в случае ассоциации его с метаболическим синдромом — неалкогольная жировая болезнь поджелудочной железы. Термины «липоматоз» и «жирная железа» используются для обозначения всех вариантов накопления жира в железе, стеатозом обозначается накопление жира в клетках железы (они называются панкреоциты) и межклеточных тканях. Накопление жира сопровождается постепенным нарушением функции железы, но без признаков воспаления. Стеатопанкреатит является второй, более продвинутой стадией жировой болезни этого органа и дополнительно включает воспалительный компонент (возникает лимфомоноцитарно-плазмоцитарная инфильтрация ткани железы).
Распространенность стеатоза увеличивается с возрастом пациента. Накопление жира в клетках ассоциировано с увеличением веса, инсулинорезистентностью и метаболическим синдромом. Зафиксирована прямая связь также между сахарным диабетом и данной патологией железы, и наоборот — у пациентов с жировой инфильтрацией органа имеется высокий риск сахарного диабета. На начальной стадии стеатоз обратим и уменьшение его выраженности отмечается при снижении веса.
Жировая инфильтрация органа чаще встречается у мужчин старше 40 лет, при повышенных уровнях холестерина, триглицеридов и глюкозы натощак. Ранее жировую инфильтрацию железы считали безобидным состоянием, но наблюдения за больными и исследования показали, высокий риск развития сахарного диабета, недостаточности железы, острого панкреатита и рака этого органа, в связи с чем этому состоянию стали уделять больше внимания.
Патогенез
Жировая инфильтрация формируется на фоне ожирения, которое создает предпосылки для внутриклеточного накопления жиров (преимущественно триглицеридов) в клетках железы. Данный процесс вызывает гибель β-клеток (они являются эндокринной частью железы и продуцируют инсулин), которые замещаются адипоцитами (жировыми клетками). Постоянное влияние на β-клетки высокой концентрации свободных жирных кислот (липотоксичность) вызывает их секреторную дисфункцию: сначала умеренно повышается уровень глюкозы крови натощак, потом после пищевой нагрузки и, в конце концов — развивается сахарный диабет. А гипергликемия еще больше ухудшает функцию β-клеток, замыкая порочный круг.
При гипергликемии из глюкозы образуются свободные радикалы кислорода, что запускает реакции свободнорадикального окисления белков и липидов. Усиление свободно радикального перекисного окисления липидов вызывает апоптоз клеток, в том числе и β-клеток и нарушение функции железы. При II и III стадии липоматоза значительно нарушается ее функция и запускается процесс аутолиза железы. В результате развивается воспаление паренхимы, некроз, неизменно приводящий к фиброзным изменениям и фибролипоматозу.
Классификация
Наиболее распространённой является ультразвуковая классификация липоматоза железы:
- I степень. Размеры железы не увеличены, хорошо видна селезеночная вена и панкреатический проток. Эхогенность железы равномерно повышена и равна эхогенности жировой ткани, расположенной в области брыжеечной артерии.
- II степень. Нечеткие края селезеночной вены и панкреатического протока. Почти не видна верхняя брыжеечная артерия. Повышенная эхогенность, но затухание сигнала за задней поверхностью железы.
- III степень. Снижение ультразвуковой проводимости.
По распространённости жировой инфильтрации, согласно ультразвуковой картине, выделяют:
- Диффузную инфильтрацию — жировые клетки равномерно распределяются в ткани железы.
- Узловатую жировую инфильтрацию — отмечаются ограниченные отложения жира, которые окружены соединительнотканной капсулой, располагаются часто симметрично.
- Диффузно-узловатую инфильтрацию — обнаруживается одновременно два вида изменений.
В соответствии с данными МРТ в клиническом течении липоматоз имеет следующие степени:
- Липоматоз поджелудочной железы 1 степени. Это начальная степень, когда отмечается замещение одной трети органа жировой тканью. При 1 степени симптомы отсутствуют. Функция органа компенсирована.
- При 2 степени половина паренхимы железы замещается жировой тканью, что сопровождается нарушением функции железы и клиническими проявлениями. Больной на этой стадии заболевания чаще всего обращается за медицинской помощью.
- 3-я степень характеризуется замещением жировой тканью более 2/3 части железы. При этом имеется нарушение внешнесекреторной и эндокринной функции. У больного отмечаются нарушения пищеварения и повышается содержание глюкозы в крови.
Сочетание стеатоза поджелудочной железы и стеатоза печени встречается в 50-68% случаев при ожирении. Липоматоз печени (стеатоз) и липоматоз панкреас (поджелудочной железы) имеют один механизм развития — накопление триглицеридов в печеночных и панкреатических клетках. Жировая болезнь печени выделяется как самостоятельная единица и также включает две формы: жировой стеатоз и неалкогольный стеатогепатит.
Количество жиров в клетках зависит от баланса между поступлением, синтезом и использованием на нужды организма. И в том и другом органе изменения могут носить очаговый или диффузный характер. При диффузной форме жиры располагаются по всей поверхности, а при очаговой определяются сгруппированные отложения жира. И в том и другом случае состояние органа ухудшается в связи с увеличением жировой ткани и уменьшением функционирующей паренхимы. Изначально лишний жир в виде триглицеридов находится внутри клеток, сдвигая ядро на периферию. Если жировые отложения накапливаются в большом количестве, клетки разрываются и жиры переходят в межклеточное пространство, образуя своеобразные кисты, изменяющие структуру органа и его функцию. У большинства больных изменения на уровне стеатоза могут оставаться на протяжении всей жизни, а у других прогрессируют с развитием спеатогепатита и стеатопанкреатита с переходом в фиброз.
Липоматоз кожи имеет совсем другой генез, не связан с общим ожирением, поэтому нельзя путать эти термины. Липоматоз кожи (липомы) — это возникновение в подкожной клетчатке множественных жировых образований, которые могут иметь соединительнотканную капсулу или переходить в нормальную жировую ткань, не имея четкой границы.
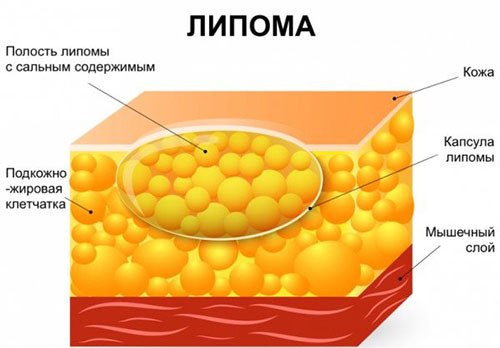
Разновидностью липом является болезнь Деркума (нейролипоматоз), которая характеризуется появлением липомоподобных образований в подкожной клетчатке рук, спины, молочных желез, брюшной стенки, ягодиц или бедер. Это хроническое заболевание, которое чаще встречается у женщин в возрасте от 30 до 60 лет. Подкожные опухоли из жировой ткани имеют неправильную форму и определяются одномоментно в различных частях тела.
Характерным является болезненность образований при незначительном давлении и прикосновении, что отличает данное заболевание от обычных липом. Болевой синдром имеет различную степень выраженности у разных больных — от средней интенсивности до выраженного. Иногда болезненность возникает и в участках, где нет жировых опухолевидных образований.
Болезнь Деркума протекает с компрессионной невропатией ветвей нервов, поэтому появляется болевой синдром, который не устраняется классическими анальгетиками, амитриптилином и карбамазепином. Отсутствие эффективного лечения приводят к снижению качества жизни. Среди других симптомов отмечаются: онемение в пальцах, спонтанные отеки в разных частях тела, скованность по утрам, нарушения сна, тревожно-депрессивный синдром, слабость, усиливающаяся при небольшой нагрузке, боли в суставах (лучезапястные, локтевые, бедренные) и в длинных трубчатых, головная боль (классическая мигрень и головная боль напряжения), нарушения памяти, возможно повышение температуры. Болезнь является системной и смертельно опасными являются локализации жировых образований в легких или сердце. Течение заболевания разное — состояние может медленно ухудшаться в течение нескольких лет или быстро, под воздействием различных факторов (операции, беременность, грипп). Более половины больных утрачивают работоспособность.
Причина возникновения заболевания мало изучена. Предполагают, что причиной болезни является нарушение обмена липидов и эндокринные нарушения. Высказывается гипотеза об аутоиммунной природе заболевания. Болезнь Деркума наследуется по линии бабушка-мать-дочь.
Вариант болезни Деркума — синдром Грама. Он обнаруживается у женщин пожилого возраста и характеризуется быстро нарастающим ожирением с отложением жира в районе коленных суставов и артрозом коленных суставов. Также является наследственным заболеванием.
Причины липоматоза
Основная причина этого заболевания в различных возрастных группах — ожирение, которое является ведущим фактором риска патологии поджелудочной железы.
- Ожирение сопровождается гиперлипидемией и способствует жировой инфильтрации железы и печени. Кроме того, употребление жирной пищи вызывает избыточную продукцию ферментов железы и холецистокинина, нарушает отток панкреатического сока.
- Атеросклероз. При нем содержание жира в железе превышает норму на 25%.
- Жировая дистрофия поджелудочной железы также развивается при токсическом воздействии алкоголя. Этанол также отрицательно влияет на прогрессирование заболевания и стимулирует фибротические процессы.
- Употребление продуктов с высоким содержанием животных жиров и белков, а также злоупотребление алкоголя являются основными факторами риска данного заболевания.
- Токсическое воздействие кортикостероидов, гемцитабина и розиглитазона.
- Наличие сахарного диабета.
- Гемохроматоз. Перегрузка железом при трансфузиях крови также вызывает жировое замещение паренхимы органа.
- Кваширкор.
- Метаболический синдром (включает абдоминальное ожирение, гиперлипидемию и инсулинорезистентность).
- Наследственные заболевания (муковисцидоз, синдромы Швахмана–Даймонда и Йохансона–Близзарда, мутации лизосомной кислой липазы).
- Вирусные заболевания (вирусные гепатиты, ВИЧ/СПИД).
Симптомы
Клинически липоматоз железы может протекать бессимптомно или иметь ярко выраженную картину. При незначительном накоплении жира в клетках железы клинические симптомы отсутствуют и заболевание обнаруживают случайно при инструментальном обследовании (УЗИ, МРТ). Лишь иногда выявляют симптом Тужилина — появление красных небольших пятнышек (сосудистые аневризмы), которые не исчезают при надавливании. Они располагаются на животе и верхней половине туловища, однако данный симптом не специфичен для этого заболевания.
При выраженной жировой инфильтрации появляются признаки внешнесекреторной недостаточности: понос, стеаторея (наличие избыточного количества нейтрального жира в кале), гиповитаминозы. Также у больного появляется тошнота, вздутие живота, боли или дискомфорт в левом подреберье. Нарушение эндокринной функции железы проявляется в нарушении углеводного обмена (гипергликемия натощак, инсулинорезистентность, нарушение толерантности к глюкозе). Поскольку нарушение функции поджелудочной железы всегда влечет нарушение функции желчевыводящей системы, у больного появляются горечь во рту и боли в правом подреберье. Если говорить о стеатопанкреатите, то чаще появляется умеренно выраженным болевым и диспепсическим синдромом (отрыжка, тошнота, склонность к частым рвотам, вздутие живота, отвращение к жирной пище).
Анализы и диагностика
- Трансабдоминальное УЗИ. Признаками стеатоза железы являются: увеличение ее эхогенности при сохранении однородности структуры, возможно незначительное увеличение органа в размерах. Такие изменения обозначаются как диффузные изменения поджелудочной железы. Эхогенность ее оценивают косвенно, сравнивая с показателем эхогенности печени и почек. Эхогенность здоровой железы такая же, как и печени. При жировой болезни печени эхогенность выше, чем у почек. Информативность УЗИ довольно низкая, поскольку у пациентов присутствует абдоминальное ожирение и метеоризм.
- Мультиспиральная КТ. Точно определяет наличие жировых включений, прослоек, позволяет выявлять фиброз. Обследование также дает картину состояния перипанкреатической клетчатки.
- МРТ. Считается наилучшим способом диагностики. Современной МРТ-техникой определяют гомогенные изменения структуры железы, при протонной МР-спектроскопии оценивают содержание триглицеридов количественно.
- Эндосонография. Является инвазивной процедурой и позволяет получить высокоточные изображения, а также достоверно подтвердить стеатоз. Разрешающая способность этого метода превосходит КТ и МРТ, однако есть риск осложнений.
- Из клинических и биохимических обследований определение уровня глюкозы, триглицеридов, холестерина, липопротеидов низкой плотности.
Лечение липоматоза поджелудочной железы
Единый подход к лечению этой патологии отсутствует. Некоторые считают, что лечение липоматоза поджелудочной железы должно быть таким же, как стеатоза печени, тем более что у больных чаще всего присутствуют оба заболевания сразу. Рекомендации по лечению включают:
- изменение образа жизни: увеличить физическую активность и диетическое питание;
- ограничить калорийность рациона;
- нормализовать вес;
- заместительная терапия ферментами поджелудочной железы при ее ферментативной недостаточности;
- лечение инсулинорезистентности;
- коррекция дислипидемии;
- прием эссенциальных фосфолипидов при сопутствующем стеатозе печени.
Диетические мероприятия включают ограничение животных жиров до 30-90 г и уменьшение быстро усваиваемых углеводов до 150 мг в день. Жиры можно употреблять полиненасыщенные (рыба в количестве 3 порций в неделю, орехи, растительные масла), увеличить количество клетчатки за счет овощей и несладких фруктов. Учитывая основную причину стеатоза железы — ожирение, лечение может включать применение фармакологических средств для лечения ожирения. Основной задачей является выработка правильного пищевого поведения с обязательной физической нагрузкой. Ежедневно больному нужно заниматься спортом (аэробика, аквааэробика, ходьба, плавание), поскольку физическая активность снижает инсулинорезистентность.

Лечение стеатоза железы обязательно включает и лечение стеатоза печени. В связи с этим целесообразно назначение препаратов, содержащих эссенциальные фосфолипиды: Эссливер Форте, Эссенциале форте Н, Резалют Про, Фосфоглив. Основным веществом в этих препаратах выступает смесь фосфолипидов, которая выделяется из бобов сои. Основной механизм действия фосфолипидов — восстановление мембран печеночных клеток, которые на 75% состоят из фосфолипидов. Фосфолипиды выступают как антиоксиданты, замедляют синтез коллагена — то есть оказывают антифибротическое действие. Эссенциальные (незамеменимые) фосфолипиды необходимы для функционирования всех клеток. Эссливер форте принимают по 2 капсулы 3 раза во время еды. Продолжительность курса не менее трех месяцев.
Лечение инсулинорезистентности заключается в приеме Глюкофажа, Метформина Лонг (1000 мг и более в сутки). При дислипидемии назначаются препараты, снижающие уровень холестерина (Атор, Аторвастатин-Акрихин, Ловакор, Ловастатин, Розувастин-СЗ, Крестор, Роксера, Розулип, Розарт). Статины считают безопасными препаратами, однако у них есть побочный эффект — гепатотоксичность, поэтому они должны применяться под прикрытием гепатопротективной терапии. При наличии у больного тошноты для симптоматического лечения применяются: Метоклопрамид-Акри, Перинорм, Регран, Церукал, Метамол. Для устранения боли и спазмов — Мебеверин-СЗ, Дюспаталин, Ниаспам, Спарекс, Дютан.
Лечение липоматоза поджелудочной железы народными средствами
Такие народные средства как крапива, подорожник, ягоды Годжи, трава мокрицы могут быть использованы в комплексном лечении стеатоза. Однако не стоит рассчитывать на их эффект. На сегодняшний день нет фармацевтических препаратов, способных устранить жировое перерождение печени, не говоря уже о народных средствах, которые не в состоянии восстановить пораженные клетки.
Единственным средством с доказанной эффективностью считаются ягоды Годжи, которые нормализуют жировой обмен в печени и снижают уровень триглицеридов и используются для профилактики жирового гепатоза и в начальных его стадиях. Можно полагать, что эти ягоды будут эффективны и при стеатозе поджелудочной железы. Ягоды можно употреблять в сухом виде в количестве одной столовой ложки в день или применять в виде настоя. Он готовится из расчета одна столовая ложка сушеных ягод на 0,5 литра горячей воды, настоять 30 минут. Настой выпить в течение, запаренные ягоды съесть. Можно настаивать ягоды, вместе с травяным сбором.
Источник статьи: http://medside.ru/lipomatoz-podzheludochnoj-zhelezy
Липоматоз поджелудочной железы
Что такое липоматоз поджелудочной железы?
Липоматоз поджелудочной железы – прогрессирующая патология, в ходе которой происходит замена клеток поджелудочной железы жировыми клетками, не способными выполнять возложенную на них функцию. У этого заболевания есть и другое название – стеатоз (или дистрофия).
Симптомы липоматоза
Довольно часто заболевание проходит бес симптомов, почувствовав которые пациент мог бы обратиться в больницу. Симптомы не появляются в тех случаях, когда жировые клетки расположены по всей поджелудочной железе небольшими островками. Именно от количества и размеров жировых включений зависит степень выраженности симптомов. По этой причине на начальном этапе недуг протекает без каких-либо признаков. Постепенно жировая ткань начинает увеличиваться, это и приводит к появлению первых проявлений болезни. Вследствие разрастания липоматозного очага в железе происходят структурные нарушения, которые препятствуют поступлению в кишечник необходимых ферментов.
Человек, страдающий от липоматоза поджелудочной железы, чувствует симптомы, характерные для нарушения пищеварения:
Дискомфорт и тяжесть в животе, возникающая после еды.
Болевые ощущения в подреберной области.
Недомогание и общее снижение работоспособности.
Причины появления липоматоза
Липоматоз провоцирует деструктивные изменения, возникающие в поджелудочной железе. Из-за роста жировой ткани нарушается обмен веществ. Есть предположение, что на возникновение заболевания может оказывать наследственность.
Значительно повышается риск появления заболевания из-за нарушения гормонального фона, при наличии сложных хронических заболеваний, избыточной массы тела.
Среди причин, провоцирующих рост жировой ткани на месте здоровых клеток, стоит выделить следующие:
Воспалительные процессы поджелудочной железы.
Токсическое поражение органа, возникающее из-за злоупотребления курением и нерационального приема лекарственных препаратов.
Степени развития липоматоза поджелудочной железы
Медики-клиницисты выделяют несколько теорий деления степеней липоматоза. Если в качестве критерия взять степень распространения патологии, то заболевание делится на три степени:
I степень. На этом этапе заболевание протекает бес симптомов. Работа железы компенсируется, а патологический процесс охватывает не более 30% органа.
II степень. Степень поражения железы охватывает от 30 до 60%. Появляются первые симптомы в виде нарушения пищеварительного процесса.
III степень. Очаг поражения охватывает более 60% органа, нарушая его работу. Вследствие этого железистые клетки не могут производить необходимые ферменты и гормоны. Кроме того, из-за этого перестает вырабатываться инсулин. Именно неконтролируемый уровень глюкозы и является основной причиной осложнений при липоматозе.
Есть и другое мнение врачей, на основании которого выделяется две стадии липоматоза:
Диффузный, или мелкоочаговый.
Островковый, при котором возникают большие островковые пятна.
При появлении симптомов нарушения пищеварения требуется срочно обратиться к врачу. Только специалист может поставить верный диагноз.
Диагностика липоматоза поджелудочной железы диагностируется только посредством УЗИ-исследования. На снимках показывается нормальный размер органа с повышенной эхогенностью его структуры. Именно этот факт и свидетельствует о возникновении патологического процесса поджелудочной железы.
Для постановки окончательного диагноза проводится биопсия. В случае обнаружения патологических жировых клеток специалист назначает требуемое лечение.
Лечение липоматоза поджелудочной железы
Чаще всего липоматоз поджелудочной железы лечат консервативными методами. Оно подразумевает следующее:
Пересмотр и коррекция ежедневного рациона.
Борьбу с излишней массой тела.
Избавление от вредных привычек: курения, употребления алкоголя.
Ведение здорового образа жизни.
Кроме этого, назначается дополнительная терапия, которая направлена на нормализацию пищеварения и восстановления гормонального дефицита.
Консервативное лечение подразумевает и лечение сопутствующих заболеваний (если есть), таких как:
Подбор терапии при сахарном диабете.
Если консервативное лечение не оказывает ожидаемого эффекта, производится удаление участков липоматоза хирургическим путем.
Диета при липоматозе поджелудочной железы
Так как изменения, которые происходят при липоматозе, являются необратимыми, необходимо сконцентрироваться на его терапии. Первостепенное значение в ней имеет диета, которая помогает предотвратить распространение жировых клеток. Врачи уделяют ей особое внимание. Основа такой диеты – дробное питание. Питаться нужно небольшими порциями, по 5-6 раз в день. Готовить пищу рекомендуется на пару, без добавления растительного масла. Потребуется исключить из рациона жирную, жареную пищу, сладости, острые блюда, копчености, алкоголь.
Необходимо употреблять в пищу нежирные сорта мяса и рыбы, молочные продукты, овощи, разнообразные крупы, в число которых входит гречка, рис и овес. Суточная энергетическая потребность не должна превышать 2800 калорий.
Следует отметить, что липоматоз представляет собой серьезное заболевание, которое требует квалифицированного лечения. При появлении малейших симптомов болезни следует обращаться к врачу. Только в этом случае вы сможете предотвратить распространение болезни и появление осложнений. Если не получить своевременную помощь, недуг обретет очень серьезную форму, лечение которой потребует оперативного вмешательства.
Ни в коем случае нельзя заниматься самолечением и пытаться скорректировать свой рацион самостоятельно. Грамотное лечение и диету сможет назначить только специалист.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование: Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности «Гастроэнтерология» — учебно-научный медицинский центр.
Наши авторы
Поджелудочная железа – это важный орган пищеварительной системы, обладающий смешанной функцией: внешней (экзокринной) и внутренней (эндокринной). Функция внешней секреции состоит в выделении панкреатического сока, который содержит пищеварительные ферменты, необходимые для полноценного переваривания пищи. Эндокринная функция.
Распространение хронического панкреатита происходит в результате затяжного воспалительного процесса, протекающего в поджелудочной железе. Наиболее подвержены заболеванию мужчины старше 40, однако в последние годы наблюдается рост случаев хронического панкреатита у женщин, у лиц более молодого возраста.
Поджелудочная железа – это внутренний орган, который необходим для усвоения глюкозы, поступающей в организм человека с пищей. Она выделяет такие гормоны как глюкагон и инсулин, а также другие ферменты и гормоны, необходимые чтобы правильно усваивать пищу. Воспаление этого органа называется панкреатитом. Если ферменты застаиваются в.
Одним из важнейших органов пищеварительной системы, который позволяет ей слаженно функционировать является поджелудочная железа. Она вырабатывает как пищеварительные ферменты, так и гормоны (инсулин и глюкагон), которые, в свою очередь, регулируют уровень сахара в крови. Для того, чтобы орган нормально функционировал, необходимо правильно его «кормить».
Панкреатит – это не та болезнь, о которой можно благополучно забыть и ждать самостоятельного выздоровления поджелудочной железы. Если имеется даже подозрение на эту патологию, то следует безотлагательно обратиться к врачу. В зависимости от тяжести болезни, она может лечиться как в домашних условиях, так и в стационаре.
Самая распространенная причина панкреатита – это нерациональное питание с избытком жирных и острых блюд и злоупотребление алкоголем. Для этого заболевания характерны опоясывающие боли в эпигастральной области живота, которые могут отдавать в поясницу. В отличие от язвы желудка боль не сопровождается изжогой, не увеличивается.
Поджелудочная железа – это орган внутренней секреции, который вырабатывает гликоген, инсулин и панкреатический сок. Первый является запасным питательным веществом для организма. Он представляет собой своеобразный резерв энергии, который используется организмом при необходимости.
Воспаление поджелудочной железы, или просто панкреатит – одно из самых неприятных и сложно поддающихся лечению заболеваний ЖКТ. Его возникновению способствуют вредные привычки и нездоровый рацион, перенасыщенный жирами и пищевыми добавками. Вот почему под влиянием современного городского образа.
Источник статьи: http://www.ayzdorov.ru/lechenie_podjelydochnaya_jeleza_lipomatoz.php