Липоматоз поджелудочной железы
Общие сведения
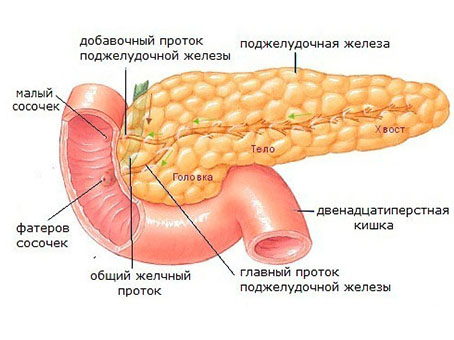
Поджелудочная железа является органом пищеварения, вырабатывает пищеварительные ферменты, а также обладает эндокринной (вырабатывает гормон инсулин) активностью. Очень часто поражение ее связано с ожирением. У пациентов с избыточным весом диагностируется неалкогольная жировая болезнь поджелудочной железы, которая может быть в двух морфологических вариантах — липоматоз и стеатопанкреатит. Они представляют различные стадии патологического процесса.
Что такое липоматоз поджелудочной железы? Липоматоз поджелудочной железы — это жировая дистрофия органа (синонимы стеатоз поджелудочной железы, жировое перерождение, неалкогольная жировая болезнь поджелудочной железы). Наиболее приемлем термин стеатоз поджелудочной железы, а в случае ассоциации его с метаболическим синдромом — неалкогольная жировая болезнь поджелудочной железы. Термины «липоматоз» и «жирная железа» используются для обозначения всех вариантов накопления жира в железе, стеатозом обозначается накопление жира в клетках железы (они называются панкреоциты) и межклеточных тканях. Накопление жира сопровождается постепенным нарушением функции железы, но без признаков воспаления. Стеатопанкреатит является второй, более продвинутой стадией жировой болезни этого органа и дополнительно включает воспалительный компонент (возникает лимфомоноцитарно-плазмоцитарная инфильтрация ткани железы).
Распространенность стеатоза увеличивается с возрастом пациента. Накопление жира в клетках ассоциировано с увеличением веса, инсулинорезистентностью и метаболическим синдромом. Зафиксирована прямая связь также между сахарным диабетом и данной патологией железы, и наоборот — у пациентов с жировой инфильтрацией органа имеется высокий риск сахарного диабета. На начальной стадии стеатоз обратим и уменьшение его выраженности отмечается при снижении веса.
Жировая инфильтрация органа чаще встречается у мужчин старше 40 лет, при повышенных уровнях холестерина, триглицеридов и глюкозы натощак. Ранее жировую инфильтрацию железы считали безобидным состоянием, но наблюдения за больными и исследования показали, высокий риск развития сахарного диабета, недостаточности железы, острого панкреатита и рака этого органа, в связи с чем этому состоянию стали уделять больше внимания.
Патогенез
Жировая инфильтрация формируется на фоне ожирения, которое создает предпосылки для внутриклеточного накопления жиров (преимущественно триглицеридов) в клетках железы. Данный процесс вызывает гибель β-клеток (они являются эндокринной частью железы и продуцируют инсулин), которые замещаются адипоцитами (жировыми клетками). Постоянное влияние на β-клетки высокой концентрации свободных жирных кислот (липотоксичность) вызывает их секреторную дисфункцию: сначала умеренно повышается уровень глюкозы крови натощак, потом после пищевой нагрузки и, в конце концов — развивается сахарный диабет. А гипергликемия еще больше ухудшает функцию β-клеток, замыкая порочный круг.
При гипергликемии из глюкозы образуются свободные радикалы кислорода, что запускает реакции свободнорадикального окисления белков и липидов. Усиление свободно радикального перекисного окисления липидов вызывает апоптоз клеток, в том числе и β-клеток и нарушение функции железы. При II и III стадии липоматоза значительно нарушается ее функция и запускается процесс аутолиза железы. В результате развивается воспаление паренхимы, некроз, неизменно приводящий к фиброзным изменениям и фибролипоматозу.
Классификация
Наиболее распространённой является ультразвуковая классификация липоматоза железы:
- I степень. Размеры железы не увеличены, хорошо видна селезеночная вена и панкреатический проток. Эхогенность железы равномерно повышена и равна эхогенности жировой ткани, расположенной в области брыжеечной артерии.
- II степень. Нечеткие края селезеночной вены и панкреатического протока. Почти не видна верхняя брыжеечная артерия. Повышенная эхогенность, но затухание сигнала за задней поверхностью железы.
- III степень. Снижение ультразвуковой проводимости.
По распространённости жировой инфильтрации, согласно ультразвуковой картине, выделяют:
- Диффузную инфильтрацию — жировые клетки равномерно распределяются в ткани железы.
- Узловатую жировую инфильтрацию — отмечаются ограниченные отложения жира, которые окружены соединительнотканной капсулой, располагаются часто симметрично.
- Диффузно-узловатую инфильтрацию — обнаруживается одновременно два вида изменений.
В соответствии с данными МРТ в клиническом течении липоматоз имеет следующие степени:
- Липоматоз поджелудочной железы 1 степени. Это начальная степень, когда отмечается замещение одной трети органа жировой тканью. При 1 степени симптомы отсутствуют. Функция органа компенсирована.
- При 2 степени половина паренхимы железы замещается жировой тканью, что сопровождается нарушением функции железы и клиническими проявлениями. Больной на этой стадии заболевания чаще всего обращается за медицинской помощью.
- 3-я степень характеризуется замещением жировой тканью более 2/3 части железы. При этом имеется нарушение внешнесекреторной и эндокринной функции. У больного отмечаются нарушения пищеварения и повышается содержание глюкозы в крови.
Сочетание стеатоза поджелудочной железы и стеатоза печени встречается в 50-68% случаев при ожирении. Липоматоз печени (стеатоз) и липоматоз панкреас (поджелудочной железы) имеют один механизм развития — накопление триглицеридов в печеночных и панкреатических клетках. Жировая болезнь печени выделяется как самостоятельная единица и также включает две формы: жировой стеатоз и неалкогольный стеатогепатит.
Количество жиров в клетках зависит от баланса между поступлением, синтезом и использованием на нужды организма. И в том и другом органе изменения могут носить очаговый или диффузный характер. При диффузной форме жиры располагаются по всей поверхности, а при очаговой определяются сгруппированные отложения жира. И в том и другом случае состояние органа ухудшается в связи с увеличением жировой ткани и уменьшением функционирующей паренхимы. Изначально лишний жир в виде триглицеридов находится внутри клеток, сдвигая ядро на периферию. Если жировые отложения накапливаются в большом количестве, клетки разрываются и жиры переходят в межклеточное пространство, образуя своеобразные кисты, изменяющие структуру органа и его функцию. У большинства больных изменения на уровне стеатоза могут оставаться на протяжении всей жизни, а у других прогрессируют с развитием спеатогепатита и стеатопанкреатита с переходом в фиброз.
Липоматоз кожи имеет совсем другой генез, не связан с общим ожирением, поэтому нельзя путать эти термины. Липоматоз кожи (липомы) — это возникновение в подкожной клетчатке множественных жировых образований, которые могут иметь соединительнотканную капсулу или переходить в нормальную жировую ткань, не имея четкой границы.
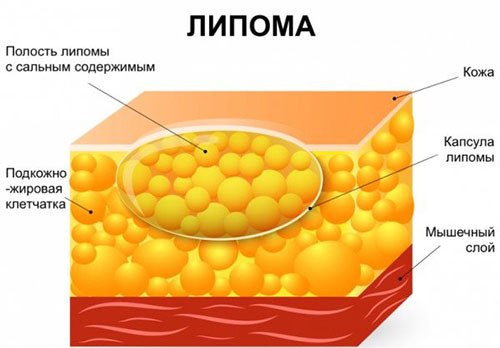
Разновидностью липом является болезнь Деркума (нейролипоматоз), которая характеризуется появлением липомоподобных образований в подкожной клетчатке рук, спины, молочных желез, брюшной стенки, ягодиц или бедер. Это хроническое заболевание, которое чаще встречается у женщин в возрасте от 30 до 60 лет. Подкожные опухоли из жировой ткани имеют неправильную форму и определяются одномоментно в различных частях тела.
Характерным является болезненность образований при незначительном давлении и прикосновении, что отличает данное заболевание от обычных липом. Болевой синдром имеет различную степень выраженности у разных больных — от средней интенсивности до выраженного. Иногда болезненность возникает и в участках, где нет жировых опухолевидных образований.
Болезнь Деркума протекает с компрессионной невропатией ветвей нервов, поэтому появляется болевой синдром, который не устраняется классическими анальгетиками, амитриптилином и карбамазепином. Отсутствие эффективного лечения приводят к снижению качества жизни. Среди других симптомов отмечаются: онемение в пальцах, спонтанные отеки в разных частях тела, скованность по утрам, нарушения сна, тревожно-депрессивный синдром, слабость, усиливающаяся при небольшой нагрузке, боли в суставах (лучезапястные, локтевые, бедренные) и в длинных трубчатых, головная боль (классическая мигрень и головная боль напряжения), нарушения памяти, возможно повышение температуры. Болезнь является системной и смертельно опасными являются локализации жировых образований в легких или сердце. Течение заболевания разное — состояние может медленно ухудшаться в течение нескольких лет или быстро, под воздействием различных факторов (операции, беременность, грипп). Более половины больных утрачивают работоспособность.
Причина возникновения заболевания мало изучена. Предполагают, что причиной болезни является нарушение обмена липидов и эндокринные нарушения. Высказывается гипотеза об аутоиммунной природе заболевания. Болезнь Деркума наследуется по линии бабушка-мать-дочь.
Вариант болезни Деркума — синдром Грама. Он обнаруживается у женщин пожилого возраста и характеризуется быстро нарастающим ожирением с отложением жира в районе коленных суставов и артрозом коленных суставов. Также является наследственным заболеванием.
Причины липоматоза
Основная причина этого заболевания в различных возрастных группах — ожирение, которое является ведущим фактором риска патологии поджелудочной железы.
- Ожирение сопровождается гиперлипидемией и способствует жировой инфильтрации железы и печени. Кроме того, употребление жирной пищи вызывает избыточную продукцию ферментов железы и холецистокинина, нарушает отток панкреатического сока.
- Атеросклероз. При нем содержание жира в железе превышает норму на 25%.
- Жировая дистрофия поджелудочной железы также развивается при токсическом воздействии алкоголя. Этанол также отрицательно влияет на прогрессирование заболевания и стимулирует фибротические процессы.
- Употребление продуктов с высоким содержанием животных жиров и белков, а также злоупотребление алкоголя являются основными факторами риска данного заболевания.
- Токсическое воздействие кортикостероидов, гемцитабина и розиглитазона.
- Наличие сахарного диабета.
- Гемохроматоз. Перегрузка железом при трансфузиях крови также вызывает жировое замещение паренхимы органа.
- Кваширкор.
- Метаболический синдром (включает абдоминальное ожирение, гиперлипидемию и инсулинорезистентность).
- Наследственные заболевания (муковисцидоз, синдромы Швахмана–Даймонда и Йохансона–Близзарда, мутации лизосомной кислой липазы).
- Вирусные заболевания (вирусные гепатиты, ВИЧ/СПИД).
Симптомы
Клинически липоматоз железы может протекать бессимптомно или иметь ярко выраженную картину. При незначительном накоплении жира в клетках железы клинические симптомы отсутствуют и заболевание обнаруживают случайно при инструментальном обследовании (УЗИ, МРТ). Лишь иногда выявляют симптом Тужилина — появление красных небольших пятнышек (сосудистые аневризмы), которые не исчезают при надавливании. Они располагаются на животе и верхней половине туловища, однако данный симптом не специфичен для этого заболевания.
При выраженной жировой инфильтрации появляются признаки внешнесекреторной недостаточности: понос, стеаторея (наличие избыточного количества нейтрального жира в кале), гиповитаминозы. Также у больного появляется тошнота, вздутие живота, боли или дискомфорт в левом подреберье. Нарушение эндокринной функции железы проявляется в нарушении углеводного обмена (гипергликемия натощак, инсулинорезистентность, нарушение толерантности к глюкозе). Поскольку нарушение функции поджелудочной железы всегда влечет нарушение функции желчевыводящей системы, у больного появляются горечь во рту и боли в правом подреберье. Если говорить о стеатопанкреатите, то чаще появляется умеренно выраженным болевым и диспепсическим синдромом (отрыжка, тошнота, склонность к частым рвотам, вздутие живота, отвращение к жирной пище).
Анализы и диагностика
- Трансабдоминальное УЗИ. Признаками стеатоза железы являются: увеличение ее эхогенности при сохранении однородности структуры, возможно незначительное увеличение органа в размерах. Такие изменения обозначаются как диффузные изменения поджелудочной железы. Эхогенность ее оценивают косвенно, сравнивая с показателем эхогенности печени и почек. Эхогенность здоровой железы такая же, как и печени. При жировой болезни печени эхогенность выше, чем у почек. Информативность УЗИ довольно низкая, поскольку у пациентов присутствует абдоминальное ожирение и метеоризм.
- Мультиспиральная КТ. Точно определяет наличие жировых включений, прослоек, позволяет выявлять фиброз. Обследование также дает картину состояния перипанкреатической клетчатки.
- МРТ. Считается наилучшим способом диагностики. Современной МРТ-техникой определяют гомогенные изменения структуры железы, при протонной МР-спектроскопии оценивают содержание триглицеридов количественно.
- Эндосонография. Является инвазивной процедурой и позволяет получить высокоточные изображения, а также достоверно подтвердить стеатоз. Разрешающая способность этого метода превосходит КТ и МРТ, однако есть риск осложнений.
- Из клинических и биохимических обследований определение уровня глюкозы, триглицеридов, холестерина, липопротеидов низкой плотности.
Лечение липоматоза поджелудочной железы
Единый подход к лечению этой патологии отсутствует. Некоторые считают, что лечение липоматоза поджелудочной железы должно быть таким же, как стеатоза печени, тем более что у больных чаще всего присутствуют оба заболевания сразу. Рекомендации по лечению включают:
- изменение образа жизни: увеличить физическую активность и диетическое питание;
- ограничить калорийность рациона;
- нормализовать вес;
- заместительная терапия ферментами поджелудочной железы при ее ферментативной недостаточности;
- лечение инсулинорезистентности;
- коррекция дислипидемии;
- прием эссенциальных фосфолипидов при сопутствующем стеатозе печени.
Диетические мероприятия включают ограничение животных жиров до 30-90 г и уменьшение быстро усваиваемых углеводов до 150 мг в день. Жиры можно употреблять полиненасыщенные (рыба в количестве 3 порций в неделю, орехи, растительные масла), увеличить количество клетчатки за счет овощей и несладких фруктов. Учитывая основную причину стеатоза железы — ожирение, лечение может включать применение фармакологических средств для лечения ожирения. Основной задачей является выработка правильного пищевого поведения с обязательной физической нагрузкой. Ежедневно больному нужно заниматься спортом (аэробика, аквааэробика, ходьба, плавание), поскольку физическая активность снижает инсулинорезистентность.

Лечение стеатоза железы обязательно включает и лечение стеатоза печени. В связи с этим целесообразно назначение препаратов, содержащих эссенциальные фосфолипиды: Эссливер Форте, Эссенциале форте Н, Резалют Про, Фосфоглив. Основным веществом в этих препаратах выступает смесь фосфолипидов, которая выделяется из бобов сои. Основной механизм действия фосфолипидов — восстановление мембран печеночных клеток, которые на 75% состоят из фосфолипидов. Фосфолипиды выступают как антиоксиданты, замедляют синтез коллагена — то есть оказывают антифибротическое действие. Эссенциальные (незамеменимые) фосфолипиды необходимы для функционирования всех клеток. Эссливер форте принимают по 2 капсулы 3 раза во время еды. Продолжительность курса не менее трех месяцев.
Лечение инсулинорезистентности заключается в приеме Глюкофажа, Метформина Лонг (1000 мг и более в сутки). При дислипидемии назначаются препараты, снижающие уровень холестерина (Атор, Аторвастатин-Акрихин, Ловакор, Ловастатин, Розувастин-СЗ, Крестор, Роксера, Розулип, Розарт). Статины считают безопасными препаратами, однако у них есть побочный эффект — гепатотоксичность, поэтому они должны применяться под прикрытием гепатопротективной терапии. При наличии у больного тошноты для симптоматического лечения применяются: Метоклопрамид-Акри, Перинорм, Регран, Церукал, Метамол. Для устранения боли и спазмов — Мебеверин-СЗ, Дюспаталин, Ниаспам, Спарекс, Дютан.
Лечение липоматоза поджелудочной железы народными средствами
Такие народные средства как крапива, подорожник, ягоды Годжи, трава мокрицы могут быть использованы в комплексном лечении стеатоза. Однако не стоит рассчитывать на их эффект. На сегодняшний день нет фармацевтических препаратов, способных устранить жировое перерождение печени, не говоря уже о народных средствах, которые не в состоянии восстановить пораженные клетки.
Единственным средством с доказанной эффективностью считаются ягоды Годжи, которые нормализуют жировой обмен в печени и снижают уровень триглицеридов и используются для профилактики жирового гепатоза и в начальных его стадиях. Можно полагать, что эти ягоды будут эффективны и при стеатозе поджелудочной железы. Ягоды можно употреблять в сухом виде в количестве одной столовой ложки в день или применять в виде настоя. Он готовится из расчета одна столовая ложка сушеных ягод на 0,5 литра горячей воды, настоять 30 минут. Настой выпить в течение, запаренные ягоды съесть. Можно настаивать ягоды, вместе с травяным сбором.
Источник статьи: http://medside.ru/lipomatoz-podzheludochnoj-zhelezy
Эхогенность поджелудочной железы народными средствами
Эхогенность является одной из характеристик исследуемых тканей методом УЗИ-диагностики. Данный показатель позволяет оценить плотность органа, и в случае его отклонения в ту или иную сторону необходима консультация специалиста.
В заключении врач может указать, что эхогенность поджелудочной железы повышена. О значении этой формулировки расскажем ниже.
Значение эхогенности
Ультразвуковое исследование основано на принципах эхолокации – способности тканей отражать ультразвук. Во время процедуры врач видит черно-белое изображение, поскольку разные органы отражают ультразвуковые волны по-разному. Чем плотнее ткань, тем светлее она выглядит на экране.
Если внутри органа есть жидкость (желчный и мочевой пузырь), то их изображение будет черным. Поэтому понятие нормальной эхогенности для разных структур весьма условно. Врач-диагност знает, какой должна быть норма для конкретного органа, и сразу же замечает изменения.
При оценке эхогенности паренихмы поджелудочной железы ее обязательно сравнивают с эхогенностью печени, которая служит образцом. В норме эти органы имеют идентичную тональность, в противном случае можно предположить развитие патологии.
Однако следует отметить, что незначительная разница в цвете допустима. Если пациент ни на что не жалуется, и отсутствуют другие признаки отклонений, то это считается нормой. Кроме того, обязательно учитывается структура объекта и его контуры.
В норме структура органов однородна. Если присутствуют какие-то посторонние включения, то в заключении УЗИ это также указывается. Неровные контуры поджелудочной железы также могут свидетельствовать о развитии воспалительного процесса.
Важно знать, что повышение эхогенности поджелудочной железы – это не диагноз, а предупреждение о возможном сбое в работе органа. Чтобы выяснить причину, пациент должен сдать анализы и обратиться к гастроэнтерологу.
Если поджелудочная железа здорова, то в описании используется термин «изоэхогенность», что означает однородную структуру.
Липоматоз представляет собой необратимый процесс перерождения здоровых клеток ПЖ в жировые
Физиологические причины
Повышенная эхогенность поджелудочной железы может быть местной (очаговой) или диффузной. Диффузные изменения способны провоцировать такие факторы, как резкое изменение питания, жесткие диеты или плотная трапеза перед исследованием. Искажение результатов нередко наблюдается в определенный сезон – как правило, эхоплотность повышается в межсезонье, весной и осенью.
Умеренную гиперэхогенность может также вызвать заболевание инфекционного характера. Кроме того, небольшое повышение эхогенности поджелудочной железы является нормой для пожилых людей. Это объясняется старением организма и частичной утратой клеток железистого слоя, содержащих жидкость.
Патологические причины
Диффузно-неоднородная структура может быть признаком различных заболеваний, но наиболее часто она наблюдается при различных формах панкреатита. Это значит, что на органе образовались рубцы, и происходит разрастание соединительной (фиброзной) ткани.
Локальная гиперэхогенность свидетельствует о наличии кист, кальцификатов и различных новообразований.
К другим причинам относятся следующие:
- липоматоз (жировой липоматоз, стеатоз, гепатоз, фибролиматоз). Развивается преимущественно на фоне длительного протекания панкреатита или панкреонекроза, характеризуется замещением клеток железы соединительной тканью и жировыми клетками;
- острый панкреатит, который сопровождается отечностью и увеличением ПЖ;
- панкреонекроз – осложнение панкреатита деструктивного характера, сопровождающееся отмиранием клеток органа;
- сахарный диабет;
- фиброз (склероз) – хроническое воспаление поджелудочной железы, при котором здоровые клетки полностью или частично замещаются соединительнотканными очагами;
- злокачественные новообразования.
Для получения точных результатов за 2-3 дня до исследования не следует употреблять газообразующие продукты (бобовые, виноград, капуста) и пищу с высоким содержанием белка.
Уровень повышения эхогенности может быть умеренным, средним и высоким. При умеренном показателе причина чаще всего физиологическая, но в отдельных случаях возможно хроническое воспаление.
Среднее превышение, как правило, свидетельствует о перерождении клеток в жировые. Высокая степень повышения наблюдается при остром панкреатите. Если в поджелудочной железе присутствуют твердые включения (конкременты, кальцификаты), то можно говорить о смешанном типе эхогенности и неоднородной структуре.
Иногда при остром или хроническом панкреатите эхогенность, напротив, снижена. Такое явление объясняется сильным расширением главного панкреатического протока, полностью закрывшим железу вследствие ее атрофии. Причиной в большинстве случаев является хроническая форма панкреатита.
Гипоэхогенные области встречаются при геморрагическом панкреатите, когда в структуре железы имеются отеки. При использовании высокоточной аппаратуры основной проток железы также визуализируется в виде гипоэхогенного участка, который увеличивается с возрастом.
Симптомы
Если УЗИ показало гиперэхогенные включения в поджелудочной железе, значит, ее функция нарушена. В подавляющем большинстве случаев возникает дефицит пищеварительных ферментов и специфические симптомы:
- метеоризм и вздутие живота;
- расстройство стула;
- потеря аппетита и веса;
- низкое артериальное давление;
- тахикардия (учащенное сердцебиение);
- болевой синдром в верхней части живота, под ребрами;
- тошнота, рвота;
- ощущение переполнения желудка;
- повышение температуры тела.
Если повышена эхогенность поджелудочной железы у грудного ребенка, то высока вероятность аномалий развития органа.
В случае отсутствия выраженных симптомов гиперэхогенность может быть вызвана погрешностями в питании. При грамотной корректировке и исключении из рациона определенных продуктов следующее исследование покажет норму.
Лечение
При повышенной эхогенности ПЖ пациент должен пройти дополнительное обследование и сдать анализы крови, мочи и кала. Диагностику и лечение проводит врач-гастроэнтеролог. Основным принципом терапии острого панкреатита является правило: «холод, голод и покой». В первые дни заболевания пациент должен соблюдать постельный режим и отказаться от любой пищи.
Лечебная тактика может существенно отличаться в зависимости от состояния больного, распространенности и интенсивности патологического процесса. Некоторые формы заболевания требуют хирургического вмешательства.
Для купирования болевого синдрома назначаются анальгетики и спазмолитики, а также нестероидные противовоспалительные препараты – Диклофенак, Кетопрофен, Папаверин, Но-шпа, Дротаверин.
Панкреатин в таблетках является золотым стандартом лечения болезней поджелудочной, которые сопровождаются недостатком ферментов
Поскольку при остром панкреатите резко повышается выработка ферментов, используются средства для подавления активности ПЖ (Соматостатин). Чтобы предотвратить бактериальную инфекцию, необходимы антибиотики.
Если поставлен диагноз «липоматоз», то лечить его терапевтическими методами возможно только при малых размерах жировых включений. В случае больших скоплений жировые островки сдавливают панкреатические протоки и нарушают работу поджелудочной. Тогда липомы устраняют хирургическим способом.
Терапия липоматоза заключается в соблюдении диеты и снижении массы тела. Медикаменты не помогают избавиться от жировых образований, поэтому все мероприятия направлены на предотвращение их дальнейшего роста.
При ферментной недостаточности, которая сопровождает хронический панкреатит, опухолевые процессы и ряд других болезней, назначается заместительная ферментная терапия. Препараты подбираются строго индивидуально, наиболее часто используется Мезим, Панкреатин и Креон. Во время лечения рекомендуется соблюдать диету № 5 и не употреблять алкоголь.
Важно помнить, что повышенный показатель эхогенности – это только сигнал организма о возможном неблагополучии. Однако оставлять без внимания его нельзя, и в любом случае следует проконсультироваться со специалистом.
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: Октябрь 19, 2019
Пациенты часто интересуются, если эхогенность поджелудочной железы повышена, то что это такое и как лечить подобное отклонение?
Такая формулировка может быть неожиданной для человека, который проходит плановый медицинский осмотр или делает УЗИ по каким-либо показаниям.
Не стоит паниковать, ведь повышенная эхогенность органа — это не диагноз.
Что означает понятие «эхогенность»?
Эхогенность не является диагнозом. Это термин, который используется для описания ультразвукового исследования органов брюшной полости.
Если доктор указывает его в описании, то это значит, что ткани органа, на которые направляется ультразвук, отражают его. Ультразвук, который отразил орган, улавливает датчик, испускающий волны.
На мониторе специалист видит картинку, которая формируется на основании разности между направленными и отраженными волнами.
Каждый орган характеризуется своим уровнем эхогенности. Во время проведения исследования сигнал может быть однородным или неоднородным.
Полезная статья? Поделись ссылкой
Во время проведения УЗИ органы с более плотной структурой на экране отображаются светло-серым цветом. Стоит отметить, что жидкость не способна отражать лучи, она их пропускает.
Такая особенность имеет название «эхонегативность», а образования типа кисты или кровоизлияний называют анэхогенными.
При осмотре поджелудочной железы обращают внимание на изображение печени. Эти два органа должны иметь на мониторе одинаковую окраску.
Считается нормой, если цвет поджелудочной будет немного светлее печени.
Эхогенность поджелудочной повышается, если ткань теряет железистые клетки, богатые жидкостью. Повышение показателя может наблюдаться локально или диффузно.
Почему повышается показатель?
Эхогенность может повышаться в результате влияния различных причин. Локальное повышение указывает на наличие уплотнений. Так определяются опухоли, метастазы, наличие камней или отложения солей.
Причины повышения эхогенности паренхимы поджелудочной могут быть такие:
- пациент страдает липоматозом железы. Такое заболевание характеризуется замещением железистой ткани клетками жира, размер самого органа при этом не меняется;
- у больного отек органа, который может развиться при панкреатите;
- диагностирована опухоль поджелудочной, у больного при этом наблюдается ряд симптомов: пациент худеет, кожные покровы бледные, аппетит отсутствует, стул нарушен;
- больной страдает панкреонекрозом – это значит, что клетки органа погибают. Место с отмершими клетками на мониторе при проведении УЗИ будет выглядеть как светлый участок;
- спровоцировать патологию может сахарный диабет. При этом недуге пациент ощущает постоянную жажду, температура тела повышается, мочеиспускание становится достаточно частым, особенно в ночное время;
- у больного развивается фиброз. Такое заболевание характеризуется нарушением стула, появлением болезненных ощущений в брюшной полости, цвет органа на мониторе отличается от цвета печени.
Повышение эхогенности диффузно может проявляться временно:
- у больного протекает реактивное воспаление, например, при гриппе, пневмонии, других заболеваниях;
- пациент резко изменил свой рацион или образ жизни;
- диффузно показатель может повышаться в определенные сезоны;
- пациент съел большое количество пищи.
При временном нарушении работы поджелудочной повышение эхогенности происходит умеренно.
Признаки повышения эхогенности органа
При остром панкреатите отмечается повышение давления в протоках поджелудочной, структура органа становится неоднородной.
В результате этого орган может травмироваться, а ферменты, помогающие переваривать пищу, могут попасть в ткани, расположенные рядом.
Таким образом может произойти переваривание тканей органа, интоксикация организма.
При повышенной эхогенности поджелудочной могут наблюдаться такие признаки:
- у пациента появляется тошнота, открывается рвота;
- артериальное давление падает;
- сердцебиение учащается;
- в левом подреберье пациент ощущает сильную боль.
При хроническом панкреатите повышенную эхогенность паренхимы вызывает отечность органа, образование кровоизлияний.
Ферменты для пищеварения не вырабатываются в необходимом количестве. Больной ощущает снижение аппетита, сбои в испражнениях, появляется ощущение полного желудка при отсутствии пищи.
На мониторе при проведении УЗИ структура органа неоднородная.
Если сбои в работе поджелудочной железы начались не так давно, то при проведении ультразвукового исследования эхогенность паренхимы органа будет в норме.
Только спустя некоторое время клинические проявления будут усиливаться, появятся боли в брюшной области, появится неоднородная структура поджелудочной железы при проведении УЗИ.
При нарушениях работы поджелудочной железы у пациента может развиться сахарный диабет. У пожилых людей, страдающих этим заболеванием, диагностируется липоматоз.
При этом недуге железистые ткани замещаются клетками жира. Стоит отметить, что с возрастом клетки органа теряют жидкость.
Как лечить заболевание?
Лечить недуг должен только доктор. Перед тем как назначить лечение, пациенту нужно пройти необходимые анализы и выявить причину повышенной эхогенности.
Вызвать данное отклонение может ряд недугов, при этом доктор выпишет лекарственные препараты, которые будут лечить причины, вызвавшие отклонение:
- острый панкреатит. При таком недуге выписывают лекарственные средства, которые снижают выработку кислоты, а также те, что будут угнетать ферментативную активность органа;
- липоматоз. Доктор назначит соблюдение строгой диеты. В ней должно быть снижено употребление животных жиров;
- наличие кальцинатов. Должна быть назначена строгая диета, возможно, необходимо хирургическое вмешательство;
- реактивный панкреатит. Доктор выпишет лекарства, которые будут лечить болезнь. При этом важно соблюдать диету.
При всех заболеваниях, вызывающих повышение эхогенности паренхимы поджелудочной, следует не допускать употребления алкогольных напитков и курения.
Если пациент испытывает болезненные ощущения в области живота, то необходимо принять лекарственные средства, устраняющие боль, — Диклофенак или Кетотоп.
Если положительный результат не наступает, то это означает, что нужно принимать более сильные таблетки, такие как Промедол или Морфин.
Чтобы снять отек, расслабить спазмированные мускулы органа, нужно принимать Но-шпу, Платифиллин.
Восстановить производство ферментов поджелудочной поможет Атропин, а также ферменты и антиоксиданты.
Случается, что эхогенность паренхимы поджелудочной повышается в результате особенностей диеты или после простудного заболевания.
Это значит, что следует пересмотреть свой рацион и принять лекарственные средства, которые помогают при простуде.
Спустя неделю после принятых мер нужно пройти ультразвуковое исследование еще раз — эхогенность органа должна быть в норме.
Не стоит расстраиваться, если заключение УЗИ содержит формулировку «повышенная эхогенность». Подобное заключение нельзя считать диагнозом.
Таким пациентам доктор назначит дополнительные анализы, выслушает жалобы больного. Только после этого специалист сможет составить полную картину недуга и назначит правильное лечение.
Сейчас очень часто можно столкнуться с заключением УЗИ, которое гласит, что эхогенность поджелудочной железы повышена. Одни люди, прочитав такое о своем органе, начинают срочно искать лечение в интернете, другие, наоборот, считают это абсолютно неважным. А между тем, такой ультразвуковой симптом может свидетельствовать о весьма серьезной патологии железы. Он не является диагнозом и требует консультации врача-гастроэнтеролога.
Понятие эхогенности
Гиперэхогенная поджелудочная выглядит именно так
Эхогенность – термин, который применяется только в отношении описания УЗИ-картины. Он обозначает способность ткани, на которую направлен ультразвук (то есть звук высокой частоты), отражать его. Отраженный ультразвук регистрируется тем же датчиком, который и испускает волны. По разности между этими двумя величинами строится картина из разных оттенков серого цвета, наблюдаемая на экране монитора аппарата.
У каждого органа есть свой показатель эхогенности, при этом он может быть однородным или нет. Наблюдается такая зависимость: чем более плотный орган, тем он более эхогенен (отображается более светлым оттенком серого цвета). Жидкости ультразвук не отражают, а пропускают. Это называется «эхонегативностью», а жидкостные структуры (кисты, кровоизлияния) носят название анэхогенных. Для мочевого и желчного пузыря, полостей сердца, кишечника и желудка, сосудов, желудочков мозга такое «поведение» – норма.
Таким образом, мы разобрали, что такое эхогенность поджелудочной железы – это способность данной железистой ткани отражать звук высокой частоты, испускаемой УЗИ-трансдьюсером. Ее сравнивают со свойствами печени (они должны быть или равны, или поджелудочная должна быть немного светлее), и на основании полученной картины говорят об изменении эхогенности железы. Также по этому показателю оценивают однородность органа.
Повышение эхогенности поджелудочной железы описывается тогда, когда в ткани органа становится меньше нормальных железистых клеток (как мы помним, жидкость снижает эхогенность, а железистые клетки ею богаты). Такое изменение может наблюдаться как локально, так и диффузно. Кроме того, на этот показатель могут временно влиять и некоторые факторы.
Предупреждение! Одно только описание эхогенности – это не диагноз.
Когда эхогенность всей железы повышается
Диффузное изменение проницаемости ткани поджелудочной железы для ультразвука может быть симптомом патологии, но также может наблюдаться и в норме. Этого нельзя сказать об очагах с повышенной эхогенностью – это почти всегда патология.
Железа имеет обычные размеры, но эхогенность ее повышена (это видно по двухмерному графику, который отображает плотность печени)
Эхогенность паренхимы поджелудочной железы повышена при таких патологиях:
- Липоматоз железы, когда железистая ткань замещается жировыми клетками, почти не содержащими внутриклеточной жидкости; при этом размеры поджелудочной не увеличены. Данное состояние чаще всего протекает бессимптомно. Подробнее об этом заболевании читайте в статье: Как вовремя распознать и вылечить липоматоз поджелудочной железы?
- Отек железы, что развивается при остром панкреатите. Сопровождается болью в животе, поносами, рвотой.
- Опухоль органа. Если при этом УЗИ описывает поджелудочную железу с повышенной эхогенностью, то обязательно имеются и симптомы болезни: похудание, бледность, слабость, отсутствие аппетита, частое нарушение стула.
- Панкреонекроз, сопровождающийся гибелью клеток органа, тоже будет выглядеть на УЗИ как более светлый участок. Это заболевание имеет такие признаки, как сильная боль в животе (вплоть до развития болевого шока), нарушение общего состояния, неукротимая рвота, понос.
- В результате сахарного диабета, который проявляется жаждой при отсутствии жарких условий, повышенной температуры, активной работы, а также частым и обильным (в том числе и ночным) мочеиспусканием.
- Развитие в железе соединительной ткани (фиброз) – обычно в результате перенесенного воспаления или обменных нарушений. В этом случае человек может вспомнить случаи неустойчивого стула, болей в животе. УЗИ показывает не только повышение эхогенности, но и уменьшение размеров железы, бугристость ее контуров.
Гиперэхогенная поджелудочная железа может также явлением временным, проявляющимся:
- в результате реактивного воспаления при многих инфекционных заболеваниях: гриппе, пневмонии, менингококковой инфекции. Это требует лечения основного заболевания;
- при изменении типа употребляемой пищи;
- после смены образа жизни;
- в определенное время года (чаще весной и осенью);
- после недавнего плотного приема пищи.
При таких временных состояниях эхогенность поджелудочной железы повышена умеренно, в отличие от патологий, когда отмечается значительная гиперэхогенность.
Локальное повышение эхогенности
Гиперэхогенными будут казаться жировые включения в ткань поджелудочной
Что такое гиперэхогенные включения в поджелудочной железе? Это могут быть:
- псевдокисты – жидкостные образования, развивающиеся в результате перенесенного острого панкреатита; при этом заболевании контур поджелудочной становится неровным, зазубренным, гиперэхогенным;
- обызвествление участков ткани – кальцификаты; они также образуются в результате перенесенного воспаления (обычно хронического);
- участки жировой ткани; они замещают нормальные клетки железы при ожирении и избыточном употреблении жирной пищи;
- фиброзные участки – там, где участки нормальных клеток была замещены рубцовой тканью; обычно это происходит в результате перенесенного панкреонекроза;
- камни в протоках железы;
- фиброзно-кистозная дегенерация железы – это или самостоятельное заболевание, или исход хронического панкреатита;
- метастатические опухоли.
Лечение патологической гиперэхогенности
Лечение состояний, когда повышена эхогенность поджелудочной железы, назначается только врачом-гастроэнтерологом, который должен найти причину данного ультразвукового симптома:
- если причина – в остром панкреатите, проводится терапия препаратами, снижающими выработку соляной кислоты в желудке и угнетающими ферментативную активность поджелудочной;
- если гиперэхогенность вызвана липоматозом, назначается диета со сниженным количеством в рационе животных жиров;
- если этиологическим фактором стали кальцинаты, фиброз или камни в протоках, назначается диета, решается вопрос о необходимости хирургического лечения;
- реактивный панкреатит требует лечения основного заболевания, соблюдения диеты.
Совет! Ни один специалист не исходит из того, что нужно лечить анализы, а не человека. Повышение эхогенности поджелудочной железы – это ультразвуковой симптом, а не диагноз. Он требует дальнейшего обследования, и только на сновании последующих данных назначается терапия.
Эхогенность – важный показатель при исследовании внутренних органов человеческого организма. С ее помощью можно оценить плотность изучаемого объекта. Если в органе повышается либо понижается эхогенность, это повод обратиться к специалистам. Например, повышенная эхогенность поджелудочной железы – что она означает, какие действия нужно предпринимать в случае ее выявления.
Желчный пузырь, железы внутренней секреции, мочевой пузырь, разного рода кисты и пр. являются жидкостными структурами. Они однородны, и поэтому через них свободно проходят волны ультразвука, при этом их не отражая. То есть такие жидкостные структуры эхонегативны, даже если усиливается мощность ультразвука. Напротив, плотные структуры (кости, конкременты и пр.) эхопозитивны, так как не пропускают через себя ультразвук, полностью отражая его. При проведении исследования за образец эхогенности берется паренхима печени. Именно с ее показателями сравнивается эхогенность таких органов, как почки, поджелудочная железа. Среди других органов, способных при УЗИ отражать сигналы, щитовидная железа, надпочечник и др.
Если в медицинском документе при исследовании вам написали «повышенная эхогенность поджелудочной железы», врач может заподозрить воспалительный процесс либо появление отека. В числе заболеваний этого органа, изменяющих эхогенность, также усиленное газообразование, кальцификация железы, опухоли различного происхождения и этиологии. Опухоль поджелудочной железы может появиться из-за изменений в клетках эндокринного, экзокринного отделов. 95 % злокачественных новообразований приходится на последнюю группу указанных клеток, тогда как из эндокринных их встречается гораздо реже.
Эхогенность поджелудочной железы в нормальном состоянии будет однородной. А вот при панкреатитах (остром, хроническом), при гипертензии портальной эхогенность паренхимы железы увеличивается. Если размер данного органа не увеличен, а эхогенность поджелудочной железы повышена, это может свидетельствовать о липоматозе, когда часть ее тканей замещается жиром. Иногда такая болезнь возникает у пожилых пациентов с сахарным диабетом.
При уменьшении размеров железы такие диффузные изменения могут говорить о фиброзе, то есть замещении тканей железы фиброзной (соединительной) тканью. Чаще всего это происходит, когда человек перенес воспаление в поджелудочной железе либо у него нарушен обмен веществ.
Повышенная эхогенность поджелудочной железы вкупе с другими результатами исследований и обследований пациента дают возможность доктору поставить точный диагноз. На основании только одного УЗИ, давшего диагноз «эхогенность поджелудочной железы повышена», лечение не назначается, потому что данный симптом может указывать на целый ряд заболеваний этого органа.
Когда поджелудочная железа здорова, она в сутки вырабатывает более литра сока поджелудочного, который помогает в переваривании пищи. Если же выявляется повышенная эхогенность поджелудочной железы либо другие изменения в деятельности органа, пищеварение нарушается, что приводит к серьезным проблемам со здоровьем. Ведь пищеварительный сок, вырабатываемый поджелудочной железой, помимо переваривания жиров, углеводов, белков, еще производит инсулин, который оказывает помощь тканям в полноценном усваивании глюкозы. Недаром поджелудочную железу еще называют органом секреции (внешней и внутренней). Поэтому так важно вовремя начинать лечение в случае, если вам врач сказал после обследования, что эхогенность поджелудочной железы увеличилась.
Любые изменения в поджелудочной железе, выявленные в ходе ультразвукового исследования, должны быть подтверждены другими диагностическими обследованиями. Только после этого назначают комплексную терапию.
Источник статьи: http://mr-gergebil.ru/jehogennost-podzheludochnoj-zhelezy-narodnymi-sredstvami/