Исключены:
- ползучая ангиома (L81.7)
- пурпура Шенлейна-Геноха (D69.0)
- гиперчувствительный ангиит (M31.0)
- панникулит:
- БДУ (M79.3)
- волчаночный (L93.2)
- шеи и спины (M54.0)
- рецидивирующий (Вебера-Крисчена) (M35.6)
- полиартериит узелковый (M30.0)
- ревматоидный васкулит (M05.2)
- сывороточная болезнь (T80.6)
- крапивница (L50.-)
- гранулематоз Вегенера (M31.3)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
Геморрагический васкулит у взрослых и детей (синонимы — болезнь Шенлейна-Геноха, аллергическая пурпура, капилляротоксикоз, геморрагическая пурпура Геноха) относится к системным заболеваниям с поражением преимущественно микроциркуляторного русла кожи, ЖКТ, суставов, почек. К наиболее поражаемой части сосудистого русла относятся сосуды мелкого калибра — посткапиллярные венулы, капилляры и артериолы с откладыванием иммунных комплексов. Код геморрагического васкулита по МКБ-10 — D69.0. В 2012 г номенклатура васкулитов была пересмотрена и пурпура Шенлейна — Геноха получила наименование IgA-васкулит, то есть, васкулит с отложением в стенке сосудов IgA-доминантных иммунных комплексов, поражающий мелкие сосуды.
Заболевание встречается во всех возрастных группах у взрослых лиц, но пик заболеваемости приходится на детский возраст (3-8 и 7-11 лет), в среднем составляя 13-18 случаев/100 тыс. населения. Дети до 3 лет болеют редко, что очевидно связано с низкой иммунологической реактивностью и еще не состоявшейся сенсибилизацией их организма. Более высокая заболеваемость детей школьного возраста обусловлена повышением уровня сенсибилизации в этом возрастном периоде и интенсивностью протекания аллергических реакций. По мере взросления заболеваемость снижается, а после 60 лет встречается крайне редко. В структуре заболеваемости преобладает мужской пол (2:1). В зимний и весенний периоды заболеваемость выше, что объясняется снижение реактивности организма в этот период, повышенной заболеваемостью ОРВИ и интенсивными контактами в детских организованных коллективах.
Спецификой заболевания является многообразие клинических проявлений (высыпания на коже, боли в животе, суставной синдром, поражение почек и др.), что зачастую в дебюте заболевания приводит к обращению к врачам различной специализации (участковый педиатр, дерматолог, нефролог, хирург, невролог), несвоевременной постановке диагноза и к отсрочке адекватного лечения, способствуя тем самым развитию осложнений и ухудшению прогноза.
В основе механизма развития геморрагического васкулита (ГВ) лежит генерализованное иммунокомплексное некротизирующее поражение кровеносных сосудов микроциркуляторного русла кожи и внутренних органов с формированием/отложением в сосудистой стенке гранулярных IgA-депозитов (комплексы антиген-антитело) и активацией системы комплемента. Как следствие образуется белковый мембраноатакующий комплекс, который лежит в основе осмотического лизис эндотелиальных клеток.
Также, при активации системы комплемента активно высвобождаются хемотаксические факторы. воздействующие на полиморфноядерные лейкоциты, которые в свою очередь выделяют лизосомальные ферменты, усугубляющие повреждение стенки сосудов. В результате повреждения структуры эндотелия сосудов происходит обнажение коллагеновых волокон, что способствует адгезии тромбоцитов к поверхности эндотелия и запуску механизма свертывания крови. В дальнейшем в сосудах образуются фибриновые депозиты, ухудшается реология крови, усиливается агрегация эритроцитов, тромбоцитов, развивается внутрисосудистое диссеминированное свертывание крови.
На фоне повышения проницаемости сосудов и развития тромбозов с последующим истощением антикоагулянтного (антитромбина-III) звена и тромбоцитопении потребления, происходят разрывы кровеносных сосудов микроциркуляторного русла кожи и внутренних органов, которые приводят к развитию клинической симптоматики геморрагического синдрома. Патогенез геморрагического васкулита схематически представлен на рисунке ниже.
Единая общепринятая классификация ГВ отсутствует. Наиболее часто используется клиническая классификация заболевания, в основу которой положен тот или иной клинический синдром. Соответственно выделяют кожную, суставную, почечную, абдоминальную и смешанную формы.
По степени тяжести выделяют:
- легкую: высыпания необильные общее состояние удовлетворительное, возможны артралгии;
- среднетяжелую: обильные высыпания, общее состояние средней тяжести, артрит, артралгии, микрогематурия, периодические боли в животе, незначительная протеинурия;
- тяжелую: высыпания обильные сливные, тяжелое общее состояние, ангионевротические отеки, макрогематурия, упорные боли в животе, нефротический синдром, желудочно-кишечное кровотечение, острая почечная недостаточность.
По характеру течения: острую форму (1-2 мес.), затяжную (до 6 месяцев), хроническую с частыми рецидивами.
Причины геморрагического васкулита у взрослых до настоящего времени окончательно не выяснены, однако, в большинстве случаев, ГВ имеет инфекционно-аллергическую природу. Среди ведущих факторов, способствующих развитию заболевания, выделяют:
- Инфекционный фактор. Статистические данные свидетельствуют, что в 60-80% случаев ГВ предшествует инфекция верхних дыхательных путей. При этом, спектр инфекционных агентов достаточно широкий: иерсинии, стрептококки, микоплазмы, легионеллы, вирусы гепатита, респираторно-синцитиальный вирус, аденовирусы, Эпштейна-Барра, цитомегаловирус и другие.
- Наличие очагов хронической инфекции (тонзиллит, кариес, аденоидит, синусит и др.).
- Прием лекарственных веществ (сульфаниламидных препаратов, пенициллина, ампициллина, эритромицина, антиаритмических и других лекарственных препаратов).
- Прием потенциально аллергенных продуктов (шоколада, яиц, цитрусовых, молочных продуктов, рыбы, клубники, земляники и др.).
- Вакцинация/введение сыворотки.
- Укусы насекомых.
- Избыточная инсоляция/переохлаждение.
Также имеются данные о генетической предрасположенности к ГВ, которая обусловлена дефицитом комплемента С7, а также наличием антигенов А1, А2, А10, С3HLA Bw35, B8. Таким образом, в условиях сенсибилизации организма любой этиологически значимый фактор из перечисленных выше может иметь решающее значение в развитии геморрагического васкулита. Однако в значительном числе случаев причины капилляротоксикоза выяснить не представляется возможным.
Клинические симптомы болезни Шенлейна-Геноха представлены четырьмя типичными клиническими синдромами: кожным, суставным, абдоминальным и почечным. Количество органных проявлений заболевания варьирует чаще всего в пределах от 1 до 2 от всех классических клинических синдромов, которые могут развиваться в различных комбинациях и в любой последовательности на протяжении всего периода заболевания. В редких случаях, могут встречаться и поражение других органов: легких, центральной нервной системы, сердца.
Началу ГВ часто предшествует продромальный период продолжительностью от 4 до 12 дней. В большинстве за 1-4 недели пациент переносит заболевание, чаще — ангину, ОРВИ, обострение хронического заболевания или имеет место в анамнезе аллергическое воздействие (прием медикаментов, прививки, обострение аллергического заболевания). Клинические симптомы этого периода не специфические и зачастую проявляются общим недомоганием, повышением температуры, головной болью, снижением аппетита.
Начало ГВ может быть развиваться исподволь, когда первые симптомы пурпуры возникают постепенно на фоне хорошего самочувствия больного и полного здоровья и общее состояние больных существенно не нарушает. Такой вариант начала заболевания характерен для изолированного поражения кожи. Однако в ряде случаев заболевание начинается остро.
Геморрагическая пурпура может начаться с любого синдрома, но чаще дебют болезни проявляется кожным геморрагическим синдромом, к которому постепенно присоединяются поражения других систем и органов.
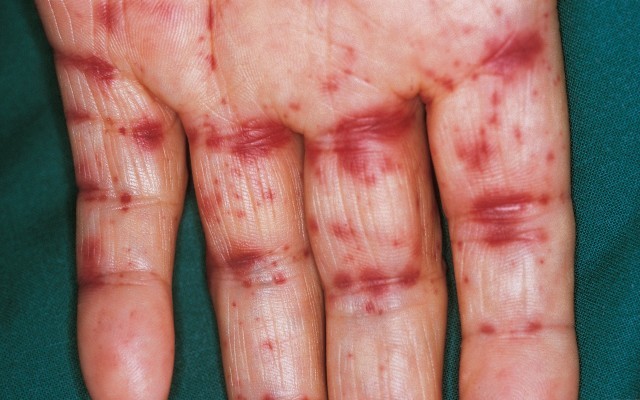
Кожный синдром (форма). Поражение кожи отмечается у всех больных ГВ и является обязательным и важнейшим критерием диагностики. Типичная локализация высыпаний на коже: нижние конечности — преимущественно голени и стопы. Реже сыпь распространяется на бедра, туловище, ягодицы, верхние конечности и крайне редко на лицо. Геморрагическая сыпь в большинстве случаев представлена пурпурой, петехиями или полиморфной сыпью, реже — уртикарными, эритематозно-макулярными элементами или буллезно-некротической формой. Ниже на фото геморрагического васкулита у взрослых представлены различные формы кожного синдрома.
Кожный геморрагический синдром имеет ряд специфических особенностей. Сыпь — симметрична, имеет мелкопятнистый/петехиальный характер, при этом размеры элементов сыпи составляют 2-5 мм, выступает над поверхностью кожи, не исчезает при надавливании, склонна к рецидивированию и слиянию, имеет выраженную пестроту элементов сыпи за счет соседства вновь образованных со старыми, которые находятся на различных стадиях обратного развития, локализуется преимущественную на разгибательных поверхностях конечностей вокруг суставов. Достаточно часто дебют заболевания сопровождается различными вариантами аллергической сыпи — крапивницей (аллергический васкулит).
В ранний период ГВ элементы сыпи имеют красноватый цвет, однако в процессе эволюции быстро приобретают характерный синюшно-багровый цвет, затем бледнеют и в течение 3-5 дней, по мере обратного развития, приобретают желтовато-коричневый оттенок. В тяжелых случаях при высокой активности патологического процесса часть кожных элементов подвергается некрозу, что обусловлено микротромбозами и ишемией ткани. Для кожного синдрома ГВ характерно волнообразное течение, чаще отмечается 2-5 эпизодов. При этом, вновь появляющиеся высыпания могут быть вызваны погрешностями в питании, приемом лекарственных препаратов, нарушением постельного режима. В ряде случаев сыпь сопровождается кожным зудом, а у 30-35% пациентов наблюдается гемосидероз (остаточная длительная пигментация), сопровождаемая шелушением.
Частой формой проявления кожного синдрома могут быть ангионевротические отеки, локализирующиеся на кистях, стопах лице. У мальчиков встречается отек мошонки. Ткани в местах поражения имеют синюшную окраску, пастозны.
Суставная форма (синдром). Вовлечение в патологический процесс суставов по частоте встречаемости является вторым после кожного синдрома. Достаточно часто встречается вместе с кожным синдромом или проявляется через несколько часов/дней после него (кожно-суставная форма). Большие затруднения в постановке диагноза ГВ представляют случаи, при которых суставной синдром появляется первично, протекает по типу мигрирующих полиартралгий/артритов и предшествует кожным проявлениям. В основе его развития — нарушение проницаемости сосудов, что способствует развитию отеков кожи/подкожно-жировой клетчатки в области средних/крупных суставов, преимущественно лучезапястных и голеностопных, реже наблюдаются кровоизлияния. Мелкие суставы кисти, стопы в патологический процесс практически не вовлекаются.
Клинические изменения в суставах проявляются локальной гиперемией, увеличением объема, болевым синдромом и болезненностью при пальпации, ограничением движений, повышением местной температуры. Реже, развиваются болевые контрактуры. Клиническая симптоматика с развивается на фоне повышения температуры тела до фебрильных цифр и сохраняется на протяжении 2-5 дней, после чего бесследно исчезает, не оставляя каких-либо деформаций. Часто суставной синдром протекает на фоне ангионевротического отека.
Абдоминальный синдром. Встречается у 50-60% пациентов и у трети из них предшествует кожному синдрому, что существенно затрудняет диагностику и является частой причиной оперативного вмешательства. Основной клинический признак – сильные, возникающие внезапно схваткообразные боли в животе, без выраженной локализации. Характер болей аналогичен кишечным коликам, чаще в области пупка, реже – в эпигастральной/правой подвздошной области, часто имитируя характерную картину язвы желудка, аппендицита, панкреатита и даже острой кишечной непроходимости. Боли зачастую чрезвычайно интенсивные, из-за чего больные занимают вынужденное положение в постели, мечутся и кричат. Болевой синдром вызывается многочисленными кровоизлияниями в стенку кишечника, геморрагиями в брыжейку, геморрагическим пропитыванием слизистой оболочки и кишечной стенки, что может привести к образованию участков некроза и кровотечениям. На пике боли возможны ложные позывы с частым стулом, рвота с примесью крови и появление в кале свежей крови.
При объективном обследовании — болезненность при пальпации живота, вздутие, однако, признаки раздражения брюшины как правило, отсутствуют. Продолжительность абдоминального синдрома варьирует от нескольких приступов на протяжении 2-3 дней до 8-10 «волн» в течении нескольких месяцев. Синдром непостоянен, а симптоматика нестойкая. Часто рецидив болевого синдрома в животе сочетается с очередной волной кожных проявлений.
На фоне болей в животе у пациентов может отмечаться бледность кожи, осунувшееся лицо, сухой язык, запавшие глаза, лихорадка. При обильных кровотечениях высокий риск развития острой постгеморрагической анемии и коллапса. Грозными осложнениями могут быть непроходимость кишечника, обусловленная закрытием его просвета гематомой, перфорация кишечника, перитонит. Развитие абдоминального синдрома значительно обостряет процесс и усугубляет его течение, требуя проведения интенсивной терапии.
Почечный синдром. Развивается ориентировочно у 30-50% больных. Этот синдром ГВ всегда развивается только после появления геморрагической сыпи, однако присоединяться к симптомокомплексу может в разные временные периоды болезни. Наиболее часто почечный синдром развивается на 1-2 месяцах заболевания. Существует 2 клинических варианта поражения почек:
- Транзиторный мочевой синдром в виде микро/макрогематурии или гематурии с умеренной протеинурией в сочетании с другими проявлениями болезни и с волнообразным течением.
- Нефрит Шенлейна – Геноха: протекает чаще с гематурической формой, реже с формой прогрессирующего гломерулонефрита и переходом в 25-50% случаев в хронический гломерулонефрит, что резко ухудшает прогноз в связи с наличием артериальной гипертензии/нефротического синдрома и повышает риск развития хронической почечной недостаточности. Поэтому необходим тщательный контроль на всем протяжении заболевания за составом мочи и функцией почек.
Выраженность клинических проявлений во многом зависит от активности патологического процесса, в соответствии с чем выделяют несколько степеней тяжести течения ГВ:
- Легкая степень: кожные высыпания необильные, общее состояние удовлетворительное, температура тела субфебрильная/нормальная, признаки поражения органов/систем отсутствуют, СОЭ —до 20 мм/час.
- Средняя степень тяжести: кожный синдром четко выражен, общее состояние средней тяжести, интоксикационный (слабость, головная боль, миалгии) и суставной синдромы выражены, лихорадка (гипертермия свыше 38°С), абдоминальный/почечный синдромы выражены умеренно. В крови – повышение СОЭ до 40 мм/час, повышение эозинофилов, лейкоцитов, нейтрофилов, диспротеинемия, гипоальбуминемия.
- Тяжелая степень: общее состояние тяжелое, симптомы интоксикации сильно выражены (слабость, высокая температура, миалгии. головная боль). Выражены практически все основные синдромы — кожный, суставной, почечный, абдоминальный (боли в животе приступообразные, рвота с примесью крови), может быть поражение периферической нервной системы и ЦНС. В крови анемия, выраженный лейкоцитоз, нейтрофилез, СОЭ более 40 мм/час.
Пурпура Шенлейна-Геноха может протекать и с вовлечением в патологический процесс других систем (сердечно-сосудистой, ЖКТ, ЦНС) и органов (печень, легкие), однако такие варианты заболевания встречается значительно реже.
Диагноз ГВ ставится на выявлении специфических клинических синдромов, прежде всего, наличие в момент осмотра/в анамнезе кожных геморрагических двусторонних высыпаний и установлении связи начала ГВ с инфекционными заболеваниями, аллергическим анамнезом, изменением рациона питания. Специфических лабораторных тесты отсутствуют. Лабораторные исследования:
- ОАК — тромбоцитоз и неспецифические изменения, общие для любого воспалительного процесса, ускоренная СОЭ, лейкоцитоз.
- ОАМ —гематурия/протеинурия.
- Биохимический анализ крови – кровь на СРБ, печеночные пробы, креатинин, мочевина.
- Коагулограмма – отмечается гиперкоагуляция, сопровождаемая снижение активности антитромбина III и плазмина, снижение хлоридов.
- Иммунограмма — увеличение в сыворотке крови концентрации IgA.
- Анализ кала на скрытую кровь (при желудочно — кишечном кровотечении положительный).
В подтверждении клинического диагноза ведущую роль играет биопсия кожи проведением иммуногистохимического исследования, позволяющего выявить фиксацию IgA-содержащих иммунных комплексов в сосудистой стенке. При необходимости назначаются УЗИ почек и органов брюшной полости, ЭКГ.
Дифференциальная диагностика необходима с васкулитами при аутоиммунных заболеваниях (ревматоидном артрите, болезни Крона, системной красной волчанке, язвенном колите), васкулитами инфекционной этиологии инфекциях (гепатит В и С, инфекционный подострый эндокардит, туберкулез), при лекарственной аллергии и злокачественных новообразованиях.
Лечение геморрагического васкулита у взрослых различается в зависимости от формы болезни, фазы, агрессивности течения. Прежде всего реализуются мероприятия, направленные на блокировку образования новых иммунных комплексов, а также удаление (элиминацию) уже образовавшихся. Больным показано ограничение двигательной активности и назначается строгий постельный режим на период высыпаний на коже + 2 недели, далее — полупостельный режим на 2 недели и в дальнейшем, до полного выздоровления — палатный режим.
Медикаментозная терапия предусматривает назначение энтеросорбентов (Полисорб, Силард, Полифепан, Активированный уголь) с целью связывания токсинов и биологически активных веществ в кишечнике на 15-20 дней.
К средствам патогенетической терапии относятся антиагреганты и антикоагулянты. Из антикоагулянтов базовым препаратом является Гепарин, доза, способ и длительность введения которого определяется клиническим вариантом болезни, ответом на проводимую терапию и показателями свертывающей системы крови и проводится под контролем времени свёртывания крови.
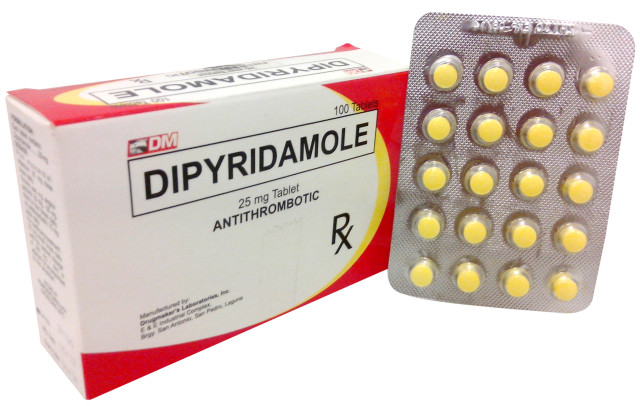
В качестве антиагрегантных средств назначается на 3-4 недели Дипиридамол (Парседил, Курантил, Тромбонил), ацетилсалициловая кислота или Пентоксифиллин, а также активаторы фибринолиза — Никотиновая кислота в/в капельно в переносимых дозах. Эти препараты препятствуют агрегации тромбоцитов, улучшают коллатеральный кровоток, внутритканевую перфузию и микроциркуляцию. При тяжелом течении для нормализации фибринолитической активности целесообразно введение Урокиназы.
Показаниями к назначению глюкокортикостероидов (Преднизолон) является упорный абдоминальный синдром, длительное волнообразное течение кожной пурпуры, нефрит. Раннее назначение преднизолона, особенно у пациентов с абдоминальным синдромом, значительно снижает риск развития почечного синдрома. При активно текущем гломерулонефрите с иммунологическими нарушениями и отклонениями в функции почек назначается пульс-терапия Метилпреднизолоном в течение 3 дней.
При сопутствующей инфекции в зависимости от предполагаемого/выявленного этиологического фактора и упорном волнообразном течении ГВ назначают антибиотики широкого спектра действия — цефалоспорины III поколения (Цефиксим, Цефтриаксон, Цефотаксим), макролиды (Сумамед).
Для улучшения реологических свойств, микроциркуляции, нормализации ОЦК (объема циркулирующей крови) проводится инфузионная терапия (Декстран, Декстроза). При наличии отягощенного аллергоанамнеза (аллергический васкулит) назначаются антигистаминные препараты (Дифенгидрамина гидрохлорид) в возрастных средне-терапевтических дозировках на 1-2 недели. В качестве симптоматической терапии при суставных болях — НПВС (Напроксен, Ибупрофен). При сильно выраженном абдоминальном синдроме назначаются наркотические анальгетики (Морфин).
При обширных поражениях кожи эффективны препараты группы сульфаниламидов: Колхицин, Сульфасалазин. При длительном волнообразном течении ГВ эффективны иммунокорригирующие препараты (Дибазол), а также, препараты, ускоряющие синтез интерферона (Циклоферон, Амиксин) и иммуноглобулин человеческий нормальный в течение 1-5 суток. При торпидной клинике может быть эффективен Плазмаферез (10-14 сеансов). Для укрепления сосудистой стенки показаны витамины Р, С, а также, антиоксидантный комплекс.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Системные васкулиты — гетерогенная группа заболеваний, в основе которых лежат иммунное воспаление и некроз сосудистой стенки, приводящие к вторичному поражению различных органов и систем.
Системные васкулиты — относительно редкая патология человека. Эпидемиологических исследований по заболеваемости ювенильными формами системных васкулитов нет. В научной и научно-практической литературе системные васкулиты рассматривают в группе ревматических заболеваний. Основой рабочих классификаций системных васкулитов, предлагаемых специалистами, служат морфологические признаки: калибр поражённых сосудов, некротизирующий или гранулёматозный характер воспаления, наличие в гранулёмах гигантских многоядерных клеток. В МКБ-10 системные васкулиты вошли в рубрику XII «Системные поражения соединительной ткани» (М30-М36) с подразделами «Узелковый полиартериит и родственные состояния» (МЗ0) и «Другие некротизирующие васкулопатии» (М31).
Универсальной классификации системных васкулитов не существует. На протяжении всей истории изучения этой группы заболеваний предпринимались попытки классифицировать системные васкулиты по клиническим особенностям, основным патогенетическим механизмам и морфологическим данным. Однако в большинстве современных классификаций эти заболевания подразделяют на первичные и вторичные (при ревматических и инфекционных болезнях, опухолях, пересадке органов) и по калибру поражённых сосудов. Достижением последнего времени стала разработка унифицированной номенклатуры системных васкулитов: на Международной согласительной конференции в Чепел-Хилле (США, 1993) была принята система названий и определений наиболее распространённых форм системных васкулитов.
Заболеваемость системными васкулитами в популяции колеблется от 0,4 до 14 и более случаев на 100 000 населения.
Основные варианты поражения сердца при системных васкулитах:
- Кардиомиопатии (специфические миокардиты, ишемическая кардномиопатия). Частота встречаемости по данным аутопсии составляет от 0 до 78%. Чаще всего обнаруживают при синдроме Чардж-Стросса, реже — при гранулематозе Вегенера, узелковом полиартериите и микроскопическом полиартериите.
- Коронарииты. Проявляются аневризмами, тромбозами, расслоением и/или стенозами, при этом каждый из перечисленных факторов может приводить к развитию инфаркта миокарда. В одном из патоморфологических исследований поражение коронарных сосудов у больных узелковым полиартериитом было установлено в 50% случаев. Наибольшая частота встречаемости коронарного васкулита отмечена при болезни Кавасаки, при этом аневризмы развивались у 20% больных.
- Перикардиты.
- Эндокардиты и поражения клапанов. В последние 20 лет стали чаще появляться данные о специфическом поражении клапанов. Возможно, речь идет об ассоциации системных васкулитов с антифосфолипидным синдромом (АФС).
- Поражения проводящей системы и аритмии. Встречаются редко.
- Поражение аорты и ее расслоение. Аорта и ее проксимальные ветви служат конечными точками-мишенями при артериите Такаясу и болезни Кавасаки, а также при гигантоклеточном артериите. В то же время поражение мелких сосудов, а также vasa vasorum аорты, изредка отмечаемое при васкулитах, ассоциированных с антинейтрофильпыми цитоплазматическими антителами (АNСА), может приводить к развитию аортита.
- Легочная гипертензия. Случаи легочной гипертензии при васкулитах бывают редко, единичные случаи отмечены при узелковом полиартериите.
- Основные сердечно-сосудистые проявления и их частота при системных некротизирующих васкулитах.
- Кардномиопатии — до 78% в зависимости от методов выявления (ишемическая кардиомиопатия — у 25-30%).
- Поражение коронарных артерий (со стенозом, тромбозом, образованием аневризм или расслоением) — 9-50%.
- Перикардит — 0-27%.
- Поражение проводя щей системы сердца (синусовый или АВ-узел), а также аритмии (чаще наджелудочковые) — 2-19%.
- Поражение клапанов (вальвулит, асептический эндокардит) в большинстве случаев как исключение (хотя признаки поражения клапанов сердца могут появляться у 88% больных, при этом у большинства из них обусловлены неспецифическими или функциональными причинами).
- Расслоение аорты (проксимальных ветвей аорты) — в исключительных случаях при гранулематозе Вегенера и артериите Такаясу.
- Легочная гипертензия — в исключительных случаях.
В последнее время наряду со степенью активности при системных васкулитах определяют также индекс повреждения органов и систем, что важно для прогноза исхода болезни.
Индекс повреждения сердечно-сосудистой системы при сердечных васкулитах (1997)
Критерии повреждения сердечно-сосудистой системы
Стенокардия или аортокоронарное шунтирование
Стенокардия в анамнезе, подтвержденная по крайней мере данными ЭКГ
Инфаркт миокарда в анамнезе, подтвержденный по крайней мере данными ЭКГ и биохимическими тестами
Повторный инфаркт миокарда
Развитие инфаркта миокарда по крайней мере через 3 мес после первого эпизода
Хроническая дисфункция желудочков, подтвержденная клинической картиной и данными дополнительных методов обследования
Поражение клапанов сердца
Выраженный систолический или диастолический шум, подтвержденный данными дополнительных методов исследования
Перикардит более 3 мес или гтерикардиотомия
Экссудативный или констриктивный перикардит в течение по крайней мере 3 мес
Гипертензия (диастолическое АД более 95 мм рт.ст ) или прием гипотензивных препаратов
Повышение диастолического АД более 95 мм рт.ст. или необходимость приема гипотензивных препаратов
В зависимости от наличия или отсутствия у больного указанных поражений ставят 1 или 0 баллов соответственно. Суммарная система опенки повреждения органов отражает степень нарушения их функции на фоне воспаления сосудов и/или лечения. Признаки поражения органа вследствие васкулита должны сохраняться у больного в течение 3 мес. Повторное появление признаков поражения органов считается вновь возникшим, если после первого его появления прошло более 3 мес. В среднем у больных с васкулитом индекс повреждения составляет 3 балла. При наблюдении за больным индекс может либо сохранят ься на прежнем уровне, либо увеличиваться (максимально до 8).

- МЗ0 Узелковый полиартериит и родственные состояния.
- Ф- М30.0 Узелковый полиартериит.
- М30.1 Полиартериит с поражением лёгких (Чёрджа-Стросс), аллергический и гранулёматозный ангиит.
- М30.2 Ювенильный полиартериит.
- МЗ0.З Слизисто-кожный лимфонодулярный синдром (Кавасаки).
- М30.8 Другие состояния, связанные с узелковым полиартериитом.
- М31 Другие некротизирующие васкулопатии.
- М31.0 Гиперчувствительный ангиит, синдром Гуцпасчера.
- М31.1 Тромботическая микроангиопатия, тромботическая и тромбоцитопеническая пурпура.
- М31.2 Смертельная срединная гранулёма.
- М31.3 Гранулёматоз Вегенера, некротизирующий респираторный гранулёматоз.
- М31.4 Синдром дуги аорты (Такаясу).
- М31.5 Гигантоклеточный артериит с ревматической полимиалгией.
- М 31.6 Другие гигантоклеточные артерииты.
- М31.8 Другие уточнённые некротизирующие васкулопатии.
- М31.9 Некротизирующая васкулопатия неуточнённая.
В детском возрасте (за исключением гигантоклеточного артериита с ревматической полимиалгией) могут развиться различные васкулиты, хотя в целом многими системными васкулитами преимущественно болеют взрослые. Однако в случае развития заболевания из группы системных васкулитов у ребёнка оно отличается остротой начала и течения, яркими манифестными симптомами и в то же время — более оптимистичным прогнозом в условиях ранней и адекватной терапии, чем у взрослых. Три заболевания из перечисленных в классификации начинаются или развиваются преимущественно в детском возрасте и имеют отличные синдромы от системных васкулитов взрослых пациентов, поэтому могут быть обозначены как ювенильные системные васкулиты: узелковый полиартериит, синдром Кавасаки, неспецифический аортоартериит. К ювенильным системным васкулитам безусловно относят и пурпуру Шенлейна-Геноха (геморрагический васкулит), хотя в МКБ-10 заболевание классифицировано в разделе «Болезни крови» как аллергическая пурпура Шенлейна-Геноха.

источник
Болезнь Шенлейна-Геноха (аллергическая пурпура) – это системный геморрагический васкулит, который поражает микроциркуляторное русло кожи и подкожной жировой клетчатки, суставов, пищеварительной системы, почек.
Множественный микротромбоваскулит встречается у людей любого возраста и пола, среди детей до 16 лет примерно 25 особей из 10 000 лечатся от этого заболевания. В первую очередь страдают посткапилярные венулы, потом сами капилляры, на третьем месте за частотой поражения находятся артериолы.
Код по МКБ 10: D69.0 Аллергическая пурпура, анафилактический васкулит, пурпура Шенлейна-Геноха.
Международная классификация болезней 10-го пересмотра делит системные васкулиты в соответствии с местоположением, формой и сложностью заболевания. Гемморагические васкулиты бывают первичными (самостоятельная аутоиммунная патология) и вторичными (вследствие другой болезни).
На теле появляется геморрагическая сыпь, а заболевание официально называется васкулитом
По МКБ 10 в соответствии с локализацией патологического процесса выделяют:
- панваскулит (происходят изменения в целом сосуде);
- эндоваскулит (страдает эндотелий – внутренний шар сосуда);
- периваскулит (воспаляется ткань вокруг сосуда);
- мезоваскулит (поражается мезотелий – средняя оболочка сосуда).
В основе геморрагического васкулита лежит гиперреактивность сосудов, которая подразумевает излишнюю чувствительность к эндогенным и экзогенным факторам. Когда происходит ослабление иммунной защиты организма, инфекционные агенты (стрептококк, стафилококк, патогенные грибы и прочее) оказывают неблагоприятное действие на стенки сосудов. Некоторые ученые считают аллергические реакции (на продукты питания или лекарства) факторами риска возникновения геморрагического васкулита. Хронические заболевания, а также очаги инфекции, например, кариозные зубы, прививки, вирусные заболевания приводят к снижению иммунитета, что в следствие вызывает системные васкулиты.
Геморрагический васкулит считается заболеванием, которое является разновидностью иммунного васкулита малых сосудов и характеризуется повышенным образованием иммунных комплексов
Механизм возникновения геморрагического васкулита основан на сбое в работе иммунной системы. Антиген (аллерген) попадает в ослабленный организм, в ответ на его появление в излишнем количестве вырабатываются антитела, образующие иммунные комплексы на стенках венул, капилляров и артериол. Высокомолекулярные иммунные комплексы негативно влияют непосредственно на сосуды, а низкомолекулярные – разрушают ткани организма, при геморрагическом васкулите (по МКБ 10 D69.0) их гораздо больше.
Если нейтрофилы и макрофаги не способны уничтожить иммунные комплексы, то они продолжают находиться в кровеносном русле. Выброс медиаторов воспаления приводит к расширению сосудов, что способствует истончению сосудистых стенок. Чаще поражается микроциркуляторное русло кожных покровов, крупных суставов, пищеварительного тракта и почек. Стенка сосуда становится проницаемой для эритроцитов, в процесс включается система гемостаза, что приводит к образованию тромбов.
Геморрагический васкулит (МКБ 10 – код D69.0) характеризуется воспалением сосудов, может возникнуть в любом участке человеческого тела. Заболеванию свойственно несколько синдромов, которые разной мерой могут проявляться в каждом индивидуальном случае:
Наиболее часто встречаются причины геморрагического васкулита, связанные с влиянием инфекционных агентов
Характерным признаком кожного синдрома является папулезно-геморрагическая сыпь. Она симметрично поражает нижние конечности, ягодицы, бедра, гораздо реже переходит на туловище. Гемморагические высыпания имеют похожие свойства и структуру, иногда могут сопровождаться появлением волдырей и некрозов кожи. Позже они покрываются корочкой, которая отпадает сама, оставляя после себя некрасивую заметную пигментацию.
С появления типичной сыпи приходит боль ноющего характера в крупных суставах. Боль затихает после исчезновения высыпаний, в тяжелых случаях она может иметь постоянный характер.
К третьему по распространенности признаку относятся умеренные боли в животе, которые могут пройти самостоятельно в течение суток
Треть пациентов жалуются на появление так называемого абдоминального синдрома. Человека неожиданно начитает мучить сильная боль в животе, напоминающая схватки, которая не исчезает после приема спазмолитиков. Начинается кровотечение в стенку кишечника, что сопровождается рвотой с примесью крови, появлением кровавого кала (мелены). Как следствие, падение артериального давления, головокружение, анемия, лейкоцитоз. Абдоминальная боль имеет систематический характер, она самостоятельно проходит через 2-3 дня, что помогает дифференцировать геморрагический васкулит и заболевания органов пищеварительной системы. У взрослых абдоминальный синдром встречается реже, чем у детей, но проходит гораздо тяжелее, вплоть до перитонита.
Почечный синдром скрывается под видом гломерулонефрита с кровавой мочой, он сопровождается болью в пояснице. Редко встречается поражение головного мозга с широким спектром симптомов: от незначительной головной боли к кровоизлиянию в оболочки мозга. Поэтому, заметив слабость, повышение температуры, кровь в моче, рвоте или испражнениях, стоит немедленно посетить врача, чтобы своевременно выявить изменения в стенке сосудов.
Общий анализ крови позволяет обнаружить начало развития воспалений: ускорение скорости оседания эритроцитов (СОЭ) и возрастания численности лейкоцитов
При общем осмотре выявляется папулезно-геморрагическая сыпь, преимущественно на нижних конечностях. Тяжелее поставить диагноз в продромальном периоде, когда преобладают неспецифические признаки заболевания, такие как: недомогание, тошнота, головные боли. При абдоминальном синдроме трудно отличить системный васкулит от патологий органов ЖКТ. С помощью лабораторной диагностики можно выявить лейкоцитоз, незначительную анемию, нейтрофилез, эозинофилию тромбоцитоз, увеличение СОЭ. Появление крови в выделениях пациента является очень серьезным симптомом, требующим дополнительной диагностики.
Во время обострения геморрагической пурпуры необходима госпитализация. Постельный режим в начале способствует нормализации кровообращения, по мере исчезновения сыпи двигательная активность пациента может постепенно повышаться.
Лечение является довольно сложным процессом, который начинают с обязательного исключения антигенных воздействий
Стоит придерживаться гипоаллергенной диеты, которая исключает употребление в пищу цитрусовых, крепкого чая и кофе, шоколада, острых приправ, фастфуда. Если у больного пострадали почки, стоит исключить чересчур соленую еду, при абдоминальных болях рекомендована диета в соответствие со столом №1.
Терапия геморрагического васкулита делится на патогенетическую и симптоматическую. В первую очередь, нужно бороться с причиной (воспалением сосудов), а потом уже воздействовать на каждый симптом. Существует несколько типов препаратов, которые выписывает врач:
- Антиагреганты – снижают способность тромбоцитов приклеиваться к стенкам сосудов, помогают избежать тромбообразования («Дипиридамол», «Тиклопидин»).
- Активаторы фибринолиза – процесса растворения тромбов и сгустков крови (никотиновая кислота, «Ксантинола никотинат»).
- Антикоагулянты – при средней и тяжелой формах геморрагического васкулита (гепарин натрия, надропарин кальция).
- Глюкокортикостероиды – это средства, которые стоит применять в лечении тяжелого кожного, абдоминального, нефротического синдромов («Преднизолон»).
- Антибиотики – при наличии сопутствующих бактериальных или грибковых инфекций.
Симптоматическая терапия гемморагического васкулита направлена на подавление аллергических реакций, удаление токсических продуктов обмена, борьбу с бактериями, которые усугубляют течение болезни. В этих целях используются антигистаминные средства энтеросорбенты, нестероидные противовоспалительные средства и анальгетики.
Originally posted 2017-02-21 08:39:31.
источник
Геморрагическим васкулитом чаще болеют дети, у них он обычно тяжело протекает и грозит осложнениями. У взрослых патология менее выражена, хотя им тоже стоит быть на чеку, и обращаться за лечением, как только появились первые проявления, описанные в статье.
Иммунный васкулит имеет ряд разновидностей, одна из которых называется геморрагической. Данная болезнь наиболее характерна для детей, хотя у взрослых тоже встречается, она появляется из-за сверхнормативного продуцирования иммунных клеток на фоне высокого проницания в стенках сосудов.
Нередко патология появляется у ребенка после того, как он переболел острым тонзиллитом, гриппом, ангиной, или скарлатиной. Если выделить возраст детей и пол, которые наиболее часто заболевают – то это мальчики возрастом 4-11 лет. При лечении очень важно соблюдать режим правильного питания, которое в острый период, нередко требует госпитализации.
Геморрагический васкулит является асептической патологией, то есть он не связан с патологическим действием какой-либо инфекции или вируса. Он образуется так как воспаляются капилляры из-за чрезмерного воздействия на них иммунной системы. Понятно, что такое нестандартное действие иммунитета более характерно для детей, так как у взрослого человека защитные функции уже откалиброваны и не наносят такого заметного вреда самому организму.
Основные признаки геморрагического васкулит у ребенка и взрослого это капиллярные кровоизлияния, нарушенная внутрисосудистая свертываемость из-за расстройства кровотока в небольших артериях.
Все факторы, вызывающие васкулит, относят к:
- Осложнениям после того как человек переболел инфекционным или вирусным заболеванием, а также подвергся паразитарному или бактериальному поражению.
- Последствиям аллергии на еду, что довольно свойственно для детей.
- Последствиям переохлаждения или вакцинации.
- Генетическим, которые обусловлены наследственной предрасположенностью.
Геморрагическому васкулиту предшествует процесс, при котором образуются излишние иммунные комплексы. Данные элементы попадают в кровь и, циркулируя с ней по всему организму, ввиду большого их числа, они постепенно откладываются во внутренних артериях, причем данный процесс наблюдается лишь в мелких сосудах. По мере развития патологии, появляются признаки воспалительной реакции.
Геморрагический васкулит не обходится без визуальных последствий, когда воспаленная сосудистая стенка постепенно истончается и теряет эластичность. В итоге ее проницаемость увеличивается, что ведет к образованию просветов и тромбовым отложениям, которые и являются основными признаками васкулита и имеют вид подкожных кровоподтеков.
Исходя из основных проявлений и имеющихся симптомов у детей и взрослых васкулит принято относить к:
- Кожному
- Суставному
- Абдоминальному, с болями в области брюха
- Почечному
- Комбинированному, когда наблюдаются сумма различных проявлений, описанных выше.
Скорость течения определяет следующий вид классификации, по которому болезнь бывает:
- Молниеносной, длящейся по нескольку дней
- Острой, продолжающейся около месяца
- Затяжной, когда проявления заметны более 60-70 дней
- Рецидивирующей, особенно характерной для детей, когда недуг возникает вновь по прошествии некоторого времени
- Хронической, с сохранением симптомов на срок более года, когда периодически накатывают обострения
По степени активности недуг принято носить к малой, средней и высокой степени. Исходя из его разновидности выбирается соответствующее лечение.
Для начало приведет частоту основных признаков, которыми проявляется геморрагический васкулит:
- Наличие высыпаний и пятен на кожной поверхности наблюдается во всех случаях заболевания
- Суставные боли в голеностопе наблюдаются в ¾ случаев
- Живот болит у 55% заболевших
- Почки поражены у трети пациентов с геморрагическим васкулитом
Особенность недуга состоит в том, что оно способно поразить капиллярные сосуды любого органа или поверхности, поэтому нередко его симптомы и признаки появляются в почках, легких, глазах и даже головном мозгу. Если внутренние органы не задеты и имеются только внешние проявления, то течение болезни считается благоприятным. Большее число осложнений случается у детей.
Симптомы на коже, как основной признаки у ребенка и взрослого, проявляются всегда, при этом нередко, они образуются уже после того, как были задеты внутренние органы. Наиболее характерная поверхностная сыть это мелкопятнистые геморрагии, размером 1-2 мм, называемая пурпурой. Такие высыпания чувствуются при пальпации, они симметричны и изначально поражают ступни и колени. В условиях, когда лечение не проводится, то продвигаются выше. Пурпура часто сочетается с другими видами сыпи, называемой везикулиты, эритемы, а иногда даже образуются некротические зоны.
При заболевании геморрагическим васкулитом в трех четвертях случаев страдает голеностопный и коленный сустав ног, который поражается уже в первую неделю после появления патологии. Симптомы данного поражения разняться, иногда все ограничивается лишь незначительный болевым дискомфортом, в других ситуациях, когда вместе с крупными суставами страдают и мелкие, наблюдается обширное поражение с сильной болью, продолжающейся по нескольку дней. Плюсом является то, что даже у детей после васкулита не остается суставных деформаций, способных повлиять на их функционал.
Наиболее тяжело геморрагический васкулит сказывается при поражении в желудке и кишечнике. Сильный болевой синдром в брюхе возникает из-за кровоизлияний на стенках указанных органов. Боли являются схваткообразными, обычное место их проявления это область пупа, подбедренная зона. Их характер напоминает воспаление аппендикса или непроходимость в кишечнике. Средняя продолжительность болей в ситуации поражения ЖКТ это 2-3 дня, хотя иногда они длятся и до полутора недель. Среди дополнительных признаков позывы к тошноте и следы крови в рвоте и фекальных массах. Одно из осложнений это появление кишечного кровотечения, из-за чего резко падает артериальное давление и требуется срочное лечение в условиях больницы.
Почки и легкие при геморрагическом васкулите страдают нечасто. Если это происходит, то возникают симптомы поражения гломерул и кашля с одышкой.
Детский и взрослый организм немного по-разному реагируют на болезнь, таким образом, наблюдается некоторое отличие в течении и развитии патологии.
- В дебюте заболевание развивается очень остро и также дальше протекает
- В трети случаев повышается температура тела
- При болях в животе они сопровождаются диареей со следами крови
- У ребенка намного выше вероятность почечного поражения
- Болезнь начинается незаметно, так как симптомы стерты и слабо выражены.
- Проблемы с кишечником случаются не часто (один случай из двух), и ограничиваются лишь поносом.
- При поражении почек существует высокая вероятность диффузных изменений, из-за чего нередко развивается почечная недостаточность.
Основные внешние проявления геморрагического васкулита приходятся на ноги, приведет несколько фото, демонстрирующих как внешне выглядит патология.
Фото 1, 2. Геморрагический васкулит на ногах
Фото 3, 4. Красная сыпь на бедрах у ребенка и мужчны
При непринятии мер по лечению болезни, она грозит следующими последствиями:
- Непроходимостью кишечника
- Панкреатитом
- Перфорацией имеющихся кишечных и желудочных изъязвлений
- Перитонитом
- Постегморрагической анемией
- Закупоркой тромбом сосудов, ведущим к различным органом, и как следствие их ишемией
- Различными церебральными расстройствами и невритами
Для того, чтобы избежать подобный серьезных осложнений, лечение следует начинать сразу как появились первые признаки геморрагического васкулита. Не стоит прибегать к самолечению, бесконтрольно принимая не те препараты или ограничиваясь лишь народными методами терапии, так как это если и не усугубит ситуацию, то точно приведет к потере времени.
Если у взрослых или детей появились подозрения на геморрагический васкулит, то следует сразу обратиться к врачу. Он проведет первичный осмотр и направит к узким специалистам. Однозначный ответ на вопрос «Какой врач лечит геморрагический васкулит?» дать невозможно, так как, обычно, лечение заключается в терапии наиболее пострадавших от болезни органов, при этом общая координация всего процесса проводится терапевтом или рематологом. Из узких врачей наиболее часто патология лечится дерматологом, неврологом, гастроэнеторогом. Также не помешает консультация иммунолога до и после лечения для оценки общего состояния иммунной системы.
После опроса и первичного осмотра проводятся различные диагностические исследования, назначают:
- Коагулограмму, как называют проверку крови взрослого или ребенка на сворачиваемость
- Проверку на циркулирующие иммунные комплексы
- Анализ на показатели иммуноглобулина различного класса
- Проверку крови на биохимию
Также не обойти без результатов общего анализа крови, в котором особое внимание уделяется лейкоцитам.
При сравнительное небольших проявлениях геморрагического васкулита у детей и взрослых, лечение предполагает амбулаторную терапию, однако при этом нужно обязательно пребывать в постельном режиме. При этом назначается особая диета, исключающая мясо, рыбу, яйца, продукты, вызывающие аллергию, а также медикаментозная терапия. Если же болезнь находится в острой стадии, то эффективно лечить ее можно только при стационарном наблюдении, так как нередко такая ситуация связана с серьезными патологическими поражениями внутренних органов и требует применения специальных лекарственных препаратов.
Набор тех или иных лечебных мер во многом зависит от стадии, в которой находится васкулит, при этом приняты следующие деления недуга:
- Начало заболевания, ремиссия или рецидив
- Поражение простое кожное, смешанное, задеты ли почки
- Насколько проявлены клинические симптомы – легкой формы, среднетяжелой с множественными высыпаниями, суставными болями (артритом), болезненностью различных органов. Тяжелой, когда имеются некрозные процессы, рецидивы, сильные боли в кишечнике и других местах, следы крови в выделениях.
- Срок протекания патологии – острый (до 60 дней), затяжной (до полугода), хронический.
При медикаментозном лечение ведется:
- Дезагрегантами, которые разжижают кровь и препятствуют образованию тромба
- Гепарином
- Активаторам фибролиноза
- Если заболевание протекает очень тяжело, то применяют кортикостероиды
- В редких ситуацию используются цитостатики
Продолжительность терапии варьируется. Обычно у детей лечение идет дольше, у взрослых оно занимает меньше времени. Однако в среднем легкая форма вылечивается за 2,5-3 месяца, среднетяжелая – за полгода, тяжелая – до года.
Сложность лечения от геморрагического васкулита состоит в отсутствии медикаментозных средств, влияющих на протекание основного патологического процесса, ванне зависимости от того, где он наблюдается.
Во время терапии требуется исключить дополнительное повышение чувствительности организма. Добиваются этого при помощи диеты, которая исключает такие активные продукты как апельсины, мандарины, шоколадные изделия, кофейные напитки, полуфабрикаты, а также все, что больной плохо переносит.
При выраженной почечной недостаточности или брюшных болях назначаются дополнительные ограничения рациона, которые установит гастроэнтеролог.
При подверженности геморрагическому васкулиту процесс лечения как ребенка, так и совершеннолетнего достаточно длительный, но в то же время он отработан и с высокой вероятностью гарантирует положительный результат. Тем не менее, смертельные исходы известны, например, когда при остром течении развивается кровотечение в кишечнике с одновременным его инфарктом, поэтому лечить болезнь нужно обязательно с появлением ее первых признаков. Особенно это касается детей, так как у маленьких пациентов заболевание протекает тяжелее.
Одно из частых осложнений васкулита это хроническая недостаточность почек, которая появляется, если в данный орган подвергся поражения при остром течении. При этом особый осадок в моче нередко сохраняется еще на несколько лет после излечения.
Автор: редактор сайта, дата 18 октября 2017
источник