[см. указанные выше подрубрики]
Включены:
- эрозия (острая) двенадцатиперстной кишки
- язва (пептическая):
- двенадцатиперстной кишки
- постпилорической части
При необходимости идентифицировать лекарственное средство, вызвавшее поражение, используют дополнительный код внешних причин (класс XX)
Исключена: пептическая язва БДУ (K27.-)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)Язвенная болезнь желудка и двенадцатиперстной кишки — хроническое рецидивирующее заболевание, характерным признаком которого в период обострения является воспаление слизистой оболочки желудка и двенадцатиперстной кишки и образование язв.
Протокол «Язва желудка и 12-перстной кишки без кровотечения и прободения»
Коды МКБ-10: К 25; К 26
K 25.7 Язва желудка без кровотечения или прободения
К 26.7 Язва двенадцатиперстной кишки без кровотечения или прободения
— Ведущие специалисты в сфере ВРТ из Казахстана, СНГ, США, Европы, Великобритании, Израиля и Японии
— Симпозиумы, дискуссии, мастер-классы по актуальным проблемамКлассификация (Баранов А.А., с соавт., 1996 г., дополненная)
По локализации:
1. Желудок: медиогастральная; пилороантральная.
2. Двенадцатиперстная кишка: бульбарная; постбульбарная.
3. Сочетанные язвы желудка и двенадцатиперстной кишки.
По этиологии:
1. Ассоциированная с Helicobacter pylori.
2. Не ассоциированная с Helicobacter pylori.
Клиническая фаза и эндоскопическая стадия
Обострение: свежая язва; начало эпителизации.
Стихание обострения: заживление язвы без рубца; рубцовоязвенная деформация.
По тяжести течения:
— легкое;
— средней тяжести;
— тяжелое.Осложнения:
— кровотечение;
— пенетрация;
— перфорация;
— стеноз;
— перивисцерит.Критерии диагностики
Жалобы и анамнез: жгучая, ноющая боль в эпигастрии, пилородуоденальной зоне чаще натощак, или в ночное время в ранние утренние часы (4.00-5.00) проходит после приема пищи или антацидов. Боли носят стойкий и упорный характер. У детей школьного возраста типичным становится мойнигановский ритм болей.
Диспептический синдром (тошнота, рвота, изжога, отрыжка и т.д.). Астено-вегетативные нарушения.
Физикальное обследование: выраженные признаки хронической интоксикации и полигиповитаминоза, астенические вегетативные расстройства, чаще с преобладанием тонуса парасимпатического отдела вегетативной нервной системы. При аускультации сердца нередко выслушивается систолический шум в т. Боткина и на верхушке функциональной природы, тахи- или брадикардия, снижение артериального давления (у ваготоников). При осмотре живота определяется мышечная защита передней брюшной стенки, преимущественно в эпигастральной области, кожная гиперэстезия в зонах Захарьина-Геда. При пальпации живота выраженная болезненность в эпигастрии, пилородуоденальной области. У 30% детей наблюдается сочетанная болезненность в эпигастральной области и в правом подреберье, положительные пузырные симптомы.
Лабораторное обследование: ОАК (анемия, м.б. лейкопения, относительный нейтрофилез, эозинофилия, моноцитоз, при наличии осложнений лейкоцитоз), копрограмма (синдром вторичной мальабсорбции), диагностика H.pylori (дыхательный тест, HpSA в кале, определение IgG к НР, уреазный тест, браш-цитология).
Инструментальное обследование: диагноз язвы желудка и 12-перстной кишки может быть верифицирован только по результатам эзофагогастродуоденоскопии (обнаружение язвенного дефекта), которая должна быть повторена через 6-8 недель после начала лечения для подтверждения рубцевания и исключения малигнизации, гистологическое исследование биоптата (по согласию с родителями).
Показания для консультации специалистов:
Перечень основных диагностических мероприятий:
1. Общий анализ крови (Er, Hb, L, лейкоформула, СОЭ).
5. УЗИ органов брюшной полости.
7. Гистологическое исследование биоптата.
8. Суточная рН-метрия верхних отделов ЖКТ (требует внедрения).
9. Диагностика H. pylori (дыхательный тест, HpSA в кале, определение IgG к НР, уреазный тест, браш-цитология).
Дополнительные диагностические исследования:
4. Исследование желудочного сока.
5. Определение сывороточного Fe.
6. Консультация невропатолога.
7. Рентгенологическое исследование верхних отделов ЖКТ с барием.
Заболевания
Клинические критерии
Лабораторные показатели
Локализация боли в эпигастрии, боли в области пупка и пилородуоденальной зоне; выраженные диспептические проявления (тошнота, отрыжка, изжога, реже — рвота); сочетание ранних и поздних болей;
Эндоскопические изменения на слизистой оболочке желудка и ДК (отек, гиперемия, кровоизлияния, эрозии, атрофия, гипертрофия складок и т.д.)
Наличие H. pylori — цитологическое исследование, ИФА и др.
Локализация боли слева выше пупка с иррадиацией влево, может быть опоясывающая боль
Повышение амилазы в моче и крови, активность трипсина в кале, стеаторея, креаторея. По УЗИ — увеличение размеров железы и изменение ее эхологической плотности
Боли в правом подреберье, болезненность при пальпации в области проекции желчного пузыря, субфебрилитет или периодические подъемы температуры до фебрильных цифр, интоксикация
В крови — лейкоцитоз, нейтрофилез, ускоренное СОЭ. При УЗИ — утолщение стенки желчного пузыря, хлопья слизи в нем, застой желчи, периваскулярная реакция
Локализация боли вокруг пупка или по всему животу, уменьшение их после дефекации, вздутие живота, плохая переносимость молока, овощей фруктов, неустойчивый стул, отхождение газов
В копрограмме — амилорея, стеаторея, креаторея, слизь, возможны лейкоциты, эритроциты, признаки дисбактериоза
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Тактика лечения
Цели лечения: эрадикация Helicobacter pylori, заживление язвенного дефекта, «купирование» (подавление) активного воспаления в слизистой оболочке желудка и двенадцатиперстной кишки. Исчезновение болевого и диспепсического синдромов, предупреждение осложнений и возникновения рецидивов заболевания.
Немедикаментозное лечение: диета №1 (1а, 5) с исключением блюд, вызывающих или усиливающих клинические проявления заболевания (например, острые приправы, маринованные и копченые продукты). Питание дробное, 5
Медикаментозное лечение хеликобактерассоциированной язвенной болезни желудка и/или двенадцатиперстной кишки
В соответствии с Маастрихтским консенсусом (2000 г.) по методам лечения инфекции НР приоритет отдан схемам на основе ингибиторов протонной помпы (ИПП), как наиболее мощным из антисекреторных препаратов. Известно, что они способны поддерживать рН больше 3 в желудке в течение не менее 18 часов в сутки, что обеспечивает заживление дуоденальной язвы в 100% случаев.
ИПП, понижая кислотность желудочного сока, повышают активность антибактериальных препаратов, ухудшают среду для жизнедеятельности H.pylori. Кроме того, сами ИПП обладают антибактериальной активностью. По антихеликобактерной активности рабепразол превосходит другие ИПП и, в отличие от других ИПП, метаболизируется неферментным путем и выводится преимущественно через почки. Такой путь метаболизма менее опасен в отношении возможных побочных реакций при сочетании ИПП с другими препаратами, конкурентно метаболизирующимися системой цитохрома Р450.
Терапия первой линии — трехкомпонентная терапия.
Ингибитор протонного насоса (рабепразол 20 мг, омепразол или лансопразол 30 мг, или эзомепразол 20 мг) + кларитромицин 7,5 мг/кг (max-500 мг) + амоксициллин 20-30 мг/кг (max 1000 мг) или метронидазол 40 мг/кг (max 500 мг); все лекарственные средства принимают 2 раза в день, в течение 7 дней. Сочетание кларитромицина с амоксициллином предпочтительнее чем кларитромицина с метронидазолом, так как может способствовать достижению лучшего результата при назначении терапии второй линии.
В случае неэффективности препаратов первой линии, безуспешной эрадикации, назначается повторный курс комбинированной терапии (квадротерапия) с дополнительным включением коллоидного субцитрата висмута (де-нол и др. аналоги) по 4 мг/кг(max 120 мг) 3 раза в день, за 30 мин. до еды и 4-ый раз спустя 2 часа после еды, перед сном. Включение данного препарата потенцирует антихеликобактерное действие др. антибиотиков.
Правила применения антихеликобактерной терапии:
1. Если использование схемы лечения не приводит к наступлению эрадикации, повторять ее не следует.
2. Если использованная схема не привела к эрадикации, это означает, что бактерия приобрела устойчивость к одному из компонентов схемы лечения (производным нитроимидазола, макролидам).
3. Если использование одной, а затем другой схемы лечения не приводит к эрадикации, то следует определять чувствительность штамма Н. pylori ко всему спектру используемых антибиотиков.
4. При появлении бактерии в организме больного через год после окончания лечения, ситуацию следует расценивать как рецидив инфекции, а не как реинфекцию.
5. При рецидиве инфекции необходимо применение более эффективной схемы лечения.
После окончания комбинированной эрадикационной терапии необходимо продолжить лечение еще в течение 1-2 недель при дуоденальной и в течение 2-3 недель при желудочной локализации язв с использованием одного из антисекреторных препаратов. Предпочтение отдается ИПП, т.к. после отмены последних (в отличие от блокаторов Н2-рецепторов гистамина) не наблюдается так называемого синдрома секреторного «рикошета».
В случае язвенной болезни, не ассоциированной H.pylori, целью лечения считают купирование клинических симптомов болезни и рубцевание язвы. Показано назначение антисекреторных препаратов — ингибиторы протонного насоса (рабепразол или омепразол по 20 мг 1-2 раза в день, лансопразол 30 мг 2 раза в день, эзомепразол 20 мг 2 раза в день).
Для нормализации двигательной функции двенадцатиперстной кишки, желчевыводящих путей показано использование прокинетиков — домперидон по 0,25-1,0 мг/кг 3-4 раза в день, за 20-30 мин. до еды, продолжительностью лечения не менее 2 недель.
С целью снижения тонуса и сократительной активности гладких мышц внутренних органов, уменьшения секреции экзокринных желез назначается гиосцин бутилбромид (бускопан) по 10 мг 2-3 раза в день. При необходимости — антациды (маалокс, алмагель, фосфалюгель), цитопротекторы (сукральфат, де-нол, вентрисол, бисмофальк), синтетические простогландины Е1 (мисопростол), протекторы слизистой оболочки (солкосерил, актовегин) вегетотропные препараты (микстура Павлова, настой корня валерианы). Продолжительность лечения — не менее 4 недель. При экскреторной недостаточности поджелудочной железы, после стихания остроты процесса, назначается панкреатин* по 10 000 по липазе (или креон 10 000, 25 000) х 3 раза во время еды, в течение 2-х недель.
Эффективность лечения при язве желудка контролируют эндоскопическим методом через 8 нед., при дуоденальной язве — через 4 нед.
Профилактические мероприятия:
Дальнейшее ведение
В течение 1 года после выписки из стационара ребенка осматривает участковый педиатр каждые 3 мес., в дальнейшем 2 раза в год (весной, осенью). ЭФГДС желательно сделать через 6 мес. после начала обострения для оценки эффективности проведенной терапии.
Противорецидивное лечение проводится в весенний и осенний периоды. Принцип противорецедивной терапии тот же, что и лечение обострения (психический и физический покой, лечебное питание, медикментозная терапия). Длительность курса 3-4 нед. Занятия физкультурой проводят в специальной группе ЛФК. Школьнику по показаниям организуют 1 дополнительный день в неделю. Санаторно-курортное лечение проводят не ранее чем через 3-6 мес., после исчезновения болевого синдрома и заживления язв в местных санаториях.
Перечень основных медикаментов:
1. Рабепразол 20 мг, 40 мг, табл.
3. Кларитромицин, 250 мг, 500 мг, табл.
5. Амоксициллин, 500 мг, 1000 мг табл., 250 мг, 500 мг капсула; 250 мг/5 мл пероральная суспензия
7. Фамотидин, 40 мг, табл., 20 мг\мл раствор для инъекций
9. Висмута трикалия дицитрат, 120 мг, табл.
10. Метронидазол, 250 мг табл.; 0,5% во флаконе, 100 мл раствор для инфузий
Перечень дополнительных медикаментов:
1. Гиосцинбутилбромид, 10 мг драже, 1 мл амп.; 10 мг свечи
2. Павлова микстура, 200 мл
3. Панкреатин 4500 Ед, капс.
5. Пиридоксина гидрохлорид, 1 амп. по 1 мл 5%
6. Тиамина бромид, 1 амп. по 1 мл 5%
7. Но-шпа, амп. 2 мл 2%, таблетки 0,04
8. Фолиевая кислота, таб. 0,001
9. Алмагель суспензия, флакон 170 мл
10. Маалокс, табл., суспензия, флакон 250 мл, суспензия в пакетиках (1 пак. — 15 мл)
11. Экстракт валерьяны, табл.
Индикаторы эффективности лечения:
1. Эрадикация Helicobacter Pylori.
2. Начало заживления язвенного дефекта.
3. «Купирование» (подавление) активного воспаления в слизистой оболочке желудка и двенадцатиперстной кишки.
4. Исчезновение болевого и диспепсического синдромов.
5. Предупреждение осложнений (перфорация, пенетрация, малигнизация, кровотечение) и возникновение рецидивов заболевания.
Показания к госпитализации (плановая):
1. Обострение язвенной болезни желудка или двенадцатиперстной кишки, осложненной в анамнезе.
2. Язвенная болезнь с резко выраженной клинической картиной обострения: сильный болевой синдром, рвота, диспептические расстройства.
3. Язвенная болезнь тяжелого течения, ассоциированная с H. pylori, не поддающаяся эрадикации.
4. Язвенная болезнь желудка при отягощенном семейном анамнезе с целью исключения малигнизации.
5. Язвенная болезнь с синдромом взаимного отягощения (сопутствующие заболевания).
Необходимый объем исследования перед плановой госпитализацией:
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- Prodigy guidance — Dyspepsia — proven DU, GU, or NSAID-associated ulcer. NICE 2004Management of Helicobacter pylori Infection. MOH Clinical Practice Guidelines 9/2004 New Zealand guidelines group/ Management of dyspepsia and heartburn, June 2004.) Management of Helicobacter pylory infection. Ministry of health clinical practice guidelines 9/2004/ Guidelines for clinical care. University of Michigan health system. May 2005. Practice guidelines. Guidelines for the Management of Helicobacter pylori Infection/ THE AMERICAN JOURNAL OF GASTROENTEROLOGY Vol. 93, No. 12, 1998. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. — 2-е изд., испр. — М.: ГЭОТАР-МЕД, 2002. — 1248 с.: ил. М.Ю.Денисов. Практическая гастроэнтерология для педиатра.-М, 1999. Детская гастроэнтерология / под ред. А.А.Баранова — М.2002, 592с. Болезни детей старшего возраста, руководство для врачей, Р.Р. Шиляев и др., М, 2002 Kawacami Y., Akahane T., Yamaguchi M. et al. In vitro activities of rabeprazole, a novel proton pump inhibitor, and its thiother derivative alone and in combination with other antimicrobials againts recent clinical isolates of H.pylori. Antimicrob Agents Chemother, 2000. vol.44, N2.-P.458-461. H. Holtmann, P. Bytzer, M. Metz, V. Loeffler. A randomized, double-blind, comparative study of standard-dose rabeprazole and high-dose omeprazole in gastro-oesophageal reflux disease/ Aliment Pharmacol Ther 2002; 16: 479-485
Список разработчиков:
1. Заведующая отделением гастроэнтерологии РДКБ «Аксай», Ф.Т. Кипшакбаева.
2. Ассистент кафедры детских болезней КазНМУ им С.Д. Асфендиярова, к.м.н., С.В. Чой.
3. Врач отделения гастроэнтерологии РДКБ «Аксай», В.Н. Сологуб.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
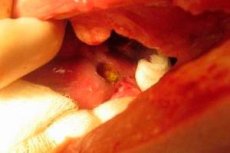
Ощущая боли в области желудка, мы чаще всего относим этот симптом на его счет. Придумывая различные причины (несвежая или неудобоваримая пища, отравление лекарствами или химическими веществами, начинающийся гастрит или даже язва желудка), не задумываемся, что причина болей и дискомфорта в животе может быть связана вовсе не с желудком. Характер болей, а также результаты гастрологического обследования, на которых явно видны эрозии на слизистой начального отдела кишечника, прилегающего к желудку, позволяют врачу с большой точностью поставить диагноз «язва луковицы двенадцатиперстной кишки», и этим окончательно сбить нас с толку.
Давайте разберемся, так что же это за орган такой в пищеварительной системе, каковы его функции и почему на его слизистой образуются язвы, вызывая столь неприятные ощущения, напоминающие симптомы гастрита с повышенной кислотностью. А еще попробуем понять, как выявить и эффективно бороться с язвенной болезнью, поражающей желудок или 12-перстную кишку, а зачастую и оба органа сразу.
Пищеварительная система – одна из самых многофункциональных и наиболее протяженных систем в организме человека. Она включает в себя множество органов, выполняющих функции измельчения, продвижения, переваривания и усвоения пищи. Некоторые органы, такие как кишечник, имеют настолько сложную структуру, что разные его отделы выполняют различные функции, относящиеся к работе ЖКТ. Начальный отдел кишечника называется двенадцатиперстной кишкой (ДПК), получившей свое название в силу своей длины (порядка 12 сложенных вместе пальцев руки).
Верхний (начальный) отдел 12-перстной кишки является неким продолжением привратника желудка, осуществляющего функцию дальнейшей транспортировки пищи по ЖКТ. Из-за необычной формы, напоминающей головку лука, и размера, составляющего порядка 5 см, его называют луковицей двенадцатиперстной кишки. Ее функция – регулирование кислотности содержимого желудка для его безопасного продвижения к нижним отделам кишечника, т.е. защита кишечника от раздражения.
Язва луковицы двенадцатиперстной кишки может не только внести определенный дискомфорт в жизнь пациента с данным диагнозом, но и помешать начальному отделу кишечника выполнять свою функцию, в результате чего будут страдать и остальные органы пищеварительной системы.
Эпидемиологические исследования показывают, что чаще всего язва луковицы ДПК развивается на фоне язвенного поражения желудка, что вполне объяснимо в связи с близостью расположения данных органов и выполняемых ними функций. Поэтому диагноз в большинстве случаев звучит как «язва желудка и двенадцатиперстной кишки».
Язвенные поражения ЖКТ являются довольно распространенным заболеванием, поражающим около 3-5% взрослого населения всего мира. При этом у мужчин данная патология встречается почти в 4 раза чаще, чем у женщин. К тому же течение болезни у молодых женщин характеризуется слабо выраженным болевым синдромом, хотя все остальные симптомы присутствуют в полном объеме.
Язву луковицы двенадцатиперстной кишки можно считать болезнью молодых, в отличие от язвы желудка, зачастую развивающейся в преклонном возрасте.
Кстати, городские жители болеют язвенной болезнью в 2 раза чаще, чем жители сел и поселков. Возможно причина кроется именно в пищевых предпочтениях горожан и повышенной стрессовой обстановке, связанной с трудовой деятельностью и трудностями бытового обустройства, особенно в больших городах.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Как и язва желудка, так и язвенное поражение 12-перстной кишки вызывается именно повышенным уровнем соляной кислоты, которая как бы разъедает слизистую органов. Наиболее подвержены негативному воздействию кислоты в составе желудочного сока сам желудок и луковичная область начального отдела тонкого кишечника, которая и призвана бороться с повышенной кислотностью, обеспечивая щелочную среду химусу (полупереваренной пище) на выходе из желудка.
Значит, именно повышение уровня кислотности в силу ряда причин вызывает появление эрозий на слизистой 12-перстной кишки. Исходя из этого, причинами развития язвы луковицы двенадцатиперстной кишки можно считать те же причины, которые содействуют повышению уровня кислотности желудочного сока, в частности:
- повышенное выделение специального гормона (гастрина), регулирующего пищеварительную функцию желудка,
- неправильное питание с большим количеством горькой, соленой, кислой пищи, бесконтрольное употребление жирных и жареных продуктов, солений, маринадов, консервантов,
- склонность к перекусам всухомятку в ущерб полноценным завтраку и обеду, вечерние переедания,
- длительный прием некоторых лекарственных препаратов, особенно при пероральном применении. Чаще всего это относится к гормональным и противовоспалительным средствам (кортикостероиды и некоторые НПВС),
- психологические травмы (как единичные стрессовые ситуации, так и регулярное нервное перенапряжение),
- вредные привычки, такие как курение и алкоголизм, влияющие на нормальную работу ЖКТ в связи со своим раздражающим рецепторы действием.
Даже незначительное повышение кислотности желудочного сока создает наилучшие условия для размножения и повышения активности бактерии Helicobacter Pylori, вызывающей развитие воспалительных процессов в желудке и двенадцатиперстной кишке. Поэтому такое заболевание желудка как гастрит нередко становится главной причиной развития и язвы луковицы двенадцатиперстной кишки. Впрочем, как и дуоденит, представляющий собой воспаление слизистой 12-перстной кишки.
Что касается сильного стресса, то он является одной из основных причин развития данной патологии, хотя многие пациенты до сих пор склонны отрицать влияние нервных реакций на развитие болезней ЖКТ, не признавая всемирно признанную истину, что все болезни от нервов.
Иногда врачи диагностируют изъязвления на слизистой 12-перстной кишки, появившиеся вследствие развития таких патологий, как повышение содержания кальция в организме (гиперкальцемия), недостаточная функциональность почек и печени, в частности при циррозе печени, ХОБЛ с затрудненным дыханием, хроническое воспаление ЖКТ (болезнь Крона). Присутствие в организме ВИЧ-инфекции и некоторые другие болезни также могут стать реальными, хоть и нечастыми факторами риска развития язвы луковицы ДПК. Не исключают врачи и наследственный фактор в развитии данной патологии, значительно повышающий риск ее развития среди родственников пациента.
[15], [16], [17], [18], [19], [20], [21], [22], [23]
Язва луковицы двенадцатиперстной кишки – заболевание с хроническим течением, которому свойственно чередование периодов обострения и ремиссии. Различаю 3 основные стадии течения болезни:
- стадия обострения (острое течение болезни) с выраженными клиническими симптомами, наличием изъязвлений и воспалительного процесса на слизистой ДПК,
- стадия затухающего (или стихающего) обострения, когда клинические проявления отсутствуют, но воспаление все еще держится, а на месте язвочек образуются свежие рубцы,
- стадия ремиссии, когда воспалительный процесс идет вяло, но рубцовые изменения на слизистой остаются.
В патогенезе язвенного поражения луковицы двенадцатиперстной кишки ученые главную роль отводят нарушению баланса между агентами агрессивного воздействия и защиты слизистой ДПК в сторону усиления первых и снижения активности вторых. У здорового человека такое равновесие поддерживается согласованной работой различных отделов нейроэндокринной системы (в этом кроется ответ на вопрос, почему нервные реакции влияют на работу ЖКТ).
Несоответствие факторов агрессии и защиты внутри организма и приводят к образованию эрозий и язв на слизистой ЖКТ. При этом в случае язвы луковицы 12-перстной кишки решающую роль играет все же усиление активности факторов агрессии, среди которых можно выделить повышение кислотности желудочного сока вследствие усиленной выработки гастрина, деятельности вредной желудочной бактерии Helicobacter Pylori и других факторов, о коих упоминалось выше.
Так язва луковицы двенадцатиперстной кишки характеризуется повышением тонуса мускулатуры желудка и усиленной его перистальтикой, увеличением числа париетальных клеток желудка, которые вырабатывают соляную кислоту (НСl) и нарушением тормозящей функции, ограничивающей деятельность желез желудка по выработке пепсина и НСl. Такое положение дел является причиной усиления секреции желудочного сока даже вне приемов пищи и резкого повышение уровня кислотности желудка, приводящего к разрушению клеток слизистой луковицы 12-перстной кишки.
[24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36], [37], [38], [39]
Случаи, когда язва луковицы двенадцатиперстной кишки протекает без соответствующих данному заболеванию симптомов, настолько редки, что на них не стоит и останавливаться. Обычно этой патологии ЖКТ свойственна симптоматика, отличающаяся заметной интенсивностью. В целом проявления язвы луковицы 12-перстной кишки (дуоденальной язвы) сходны с основными признаками язвы желудка (в частности, его пилорического отдела).
Первыми признаками язвы ДПК считаются сильные боли, локализующиеся в области пупка. Их легко купировать при помощи антацидов, снижающих кислотность желудка. В зависимости от физиологических особенностей организма больного и характера употребляемой пищи боли могут быть как острыми, так и тупыми ноющими. Болевые ощущения (как правило, в районе правой подложечной области, отдающие в поясницу) могут возникать в ночное время или спустя 1-2 часа после приема пищи (поздние боли).
Нередки случаи появления болей, когда желудок полностью освобождается от остатков еды. Прием пищи убирает такие проявления язвы, как «голодные» боли, а также сопровождающие их симптомы в виде отрыжки, тошноты и даже рвоты.
Отрыжка и тошнота могут наблюдаться также и после еды в комплексе с изжогой, кислым привкусом во рту и чувством тяжести под ложечкой и в области глотки.
Часто возникающее на пустом месте чувство голода, спустя небольшой промежуток времени после еды, также может быть симптомом язвы луковицы двенадцатиперстной кишки. Как, впрочем, и появление запоров, случаев вздутия живота и метеоризма, свойственных именно этому типу язвенного поражения ЖКТ.
Симптоматике дуоденальной язвы свойственна периодичность проявления. Симптомы обостряются в весенне-осенний период, а также под влиянием стрессовых ситуаций. В периоды ремиссии язва может никак себя не проявлять, даже в том случае, если больной не придерживается специальной диеты.
Среди язвенных поражений 12-перстной кишки можно выделить такие разновидности, как язва нижнего (нисходящего) отдела, луковичная и зеркальная язва, когда глубокие изъязвления наблюдаются не только на слизистой луковицы, но и на противоположном конце двенадцатиперстной кишки.
Луковичные формы патологии считаются самыми распространенными, а вот язва нисходящего отдела встречается значительно реже.
Зеркальная язва 12-перстной кишки представляет особый интерес. Она не является редким явлением, но ее течение осложнено наличием не одного, а нескольких язвочек, в результате чего наблюдается замедленное рубцевание язв и частые обострения. Вместе с количеством изъязвлений на слизистой 12-перстной кишки растет и вероятность развития различных осложнений.
Этому виду патологии свойственны те же симптомы, что и при язве луковицы двенадцатиперстной кишки, но локализация болей может быть несколько иная. Чаще всего больные с зеркальной язвой жалуются на сильные болевые ощущения в области эпигастрии с левой стороны. А иногда боль локализуется в районе левого подреберья.
[40], [41], [42], [43]
Язва луковицы двенадцатиперстной кишки является довольно опасным заболеванием, игнорировать которое никак нельзя. Последствиями безответственного отношения к своему здоровью на фоне появления симптоматики язвенной болезни могут стать различные осложнения, как хронические, развивающиеся в течение длительного времени (пенетрация, стеноз, перидуоденит), так и возникающие внезапно и представляющие собой угрозу для жизни пациента (кровотечения и перфорации).
Пенетрацией язвы называют ее распространение на область близлежащих органов. В случае с луковичной язвой есть большая вероятность ее расширения на область поджелудочной железы. Болевые ощущения изменяются, появляются опоясывающие боли, которые прием антацидов снять не в силах.
Стенозом называется сужение просвета в начальном отделе тонкого кишечника, где расположена луковица ДПК, негативно влияющее на весь процесс пищеварения, затрудняя продвижение пищи из желудка в кишечник. Теперь симптоматика язвы в зависимости от стадии стеноза осложняется постоянным чувством тяжести в желудке, бледностью кожных покровов, постоянной слабостью, сухостью кожи и слизистых, общим истощением. Отрыжка меняет свой запах с кислого на тухлый, в рвотных массах имеется примесь непереваренной пищи.
Дальнейший прогноз зависит от стадии развития патологии. Компенсированный стеноз, если он вызван функциональными нарушениями (отек или спазм во время обострения язвенной болезни), хорошо поддается лечению. Субкомпенсированная и декомпенсированная форма стеноза уже являются патологиями, трудно поддающимися лечению и опасными для жизни.
Перидуоденит характеризуется воспалительным процессом в серозной оболочке ДПК, который является довольно распространенным осложнением язвы и часто сопровождается образованием спаек и деформацией луковицы двенадцатиперстной кишки. В дальнейшем патологический процесс может распространяться на другие органы (желудок, желчный пузырь и т.д.), вызывая частичную непроходимость ДПК и другие тяжелые заболевания, которые могут стать причиной ограниченной трудоспособности.
Об опасности кровотечений, думаю, лишний раз говорить не стоит. А ведь они являются наиболее частыми осложнениями язвы луковицы ДПК. Практически при каждом обострении наблюдаются скрытые кровотечения, не представляющие особой опасности, чего не скажешь о явных кровотечениях с большой потерей крови. Для них характерны кровавая рвота, жидкий стул, по цвету напоминающий деготь, бледность кожных покровов, слабость и другие симптомы острой потери крови.
Перфорация также является одним из наиболее часто встречающихся осложнений язвенной болезни ДПК, причем у мужского населения это осложнение развивается в пару десятков раз чаще, чем у прекрасного пола.
Перфорацией, или прободением, язвы луковицы двенадцатиперстной кишки называют сквозное нарушение целостности стенки ДПК, при котором частично переваренная пища может попадать за пределы кишечника, вызывая воспалительные процессы в брюшной полости (перитонит). Сопровождается резкими сильными болями в области эпигастрии, повышенным тонусом мышц брюшной стенки, повышением температуры и другими симптомами пневмоперитонеума, а впоследствии и перитонита.
[44], [45], [46], [47]
Когда мы чувствуем боль в районе нижней части желудка, редко задумываемся о том, что болезненное состояние может быть связано с его продолжением, коим является двенадцатиперстная кишка или с поджелудочной железой, расположенной в той же области. Диагностировать язву луковицы двенадцатиперстной кишки или развитие того же самого панкреатита самостоятельно практически невозможно в силу сходных с другими патологиями ЖКТ симптомов и локализации неприятных ощущений. Поэтому постановкой диагноза должен заниматься врач-гастроэнтеролог.
Симптоматика различных видов язвенной болезни желудка и двенадцатиперстной кишки настолько сходна между собой, что отличить одну патологию от другой затруднительно даже для специалиста. Тем не менее важным моментом дифференциальной диагностики является именно изучение субъективных симптомов со слов пациента: периодичность и локализацию боли, реакцию на понижающие кислотность препараты, наличие других диспепсических расстройств (тошнота, рвота, изжога и др.).
Изучение анамнеза должно сопровождаться пальпацией, которая с большой вероятностью поможет определить развитие язвенного процесса. А вот определить его локализацию возможно лишь при помощи совокупности исследований, которые включают в себя инструментальную диагностику, лабораторные анализы (развернутый анализ крови, биохимическое исследование крови, анализы кала: общий и на реакцию Грегерсена, анализы на определение уровня гастрина и тесты на наличие Helicobacter Pylori), гистологические исследования и др. методы диагностики.
Самыми популярными и точными методами инструментальной диагностики, позволяющими определить местоположение язвы и поставить окончательный диагноз, являются эзофагогастродуоденоскопия и рентгенография органов брюшины. Первый метод является не только более точным, но и наиболее информативным, ведь позволяет не только оценить состояние слизистой ЖКТ и определить локализацию язвочек и больших изъязвлений, но и степень развития язвенной болезни, а также провести анализ, позволяющий выявить присутствие болезнетворных бактерий, в частности Helicobacter Pylori.
Использование рентгенографического метода целесообразно, если имеются дистрофические изменения луковицы 12-перстной кишки, снижающие ее проходимость и возможность визуально рассмотреть ее изнутри. Рентгенография также может дать полезную информацию, если в области ЖКТ имеются различные новообразования. Часто параллельно с рентгенологическим обследованием назначают УЗИ органов брюшной полости.
Дополнительными, достаточно информативными методами, позволяющими оценить нарушения функциональности органов ЖКТ, считаются электрогастрография, фоно- и баллонография. При помощи этих методов врач контролирует изменения в моторной функции кишечника и других органов, участвующих в процессе пищеварения.
Такой комплексный подход позволяет с большой точностью поставить диагноз, не допуская ошибок и путаницы в необходимости отличить язву луковицы двенадцатиперстной кишки и других патологий начального участка тонкого кишечника.
[48], [49], [50], [51], [52], [53], [54], [55], [56], [57]
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Язвенная болезнь — хроническое рецидивирующее заболевание, характеризующееся образованием язвы в желудке или 12-перстной кишке вследствие нарушения трофики и развития протеолиза слизистой оболочки.
Заболеваемость во всем мире очень высокая — 2-3% взрослого населения, причем у городских жителей язвенная болезнь в 2 раза выше, чем у сельских, мужчины заболевают в 4 раза чаще, чем женщины, возраст больных может быть различный, но язвы 12-перстной кишки развиваются преимущественно в возрасте 30-40 лет, язвы желудка в 50-60 лет. В 25-30% случаев язвенная болезнь осложняется состояниями, которые требуют оперативного лечения.
Общепринятой международной классификации нет, за исключением статистической ВОЗ, но она не соответствует клиническим требованиям.
По локализации выделяется язвенная болезнь:
- желудка (малой кривизны, большой кривизны, передней и задней стенки, пилорическую, препилорическую, субкардиальную, фундальную);
- 12-перстной кишки (луковицы, внелуковичную);
- язвы, расположенные в желудке и 12-перстной кишке.
По количеству язвы могут быть единичными и множественными.
По течению выделяется язвенная болезнь острого и хронического (с частыми или редкими рецидивами) характера; при этом выделяют стадии хронического течения — обострения, ремиссии, неполной ремиссии.
По состоянию секреторной функции выделяют гиперхлоргидрию, нормохлоргидрию, ахлоргидрию, ахилию.
Нарушения моторной функции желудка и 12-перстной кишки могут не отмечаться или быть в виде пилороспазма, кардиоспазма, гипотонии или атонии желудка, гастроптоза, бульбостаза, дуоденостаза.
По наличию осложнений язвенная болезнь может быть не осложненной и осложненной. К осложнениям относят:
По морфологическим особенностям и состоянию репаративных процессов выделяется язвенная болезнь в стадии рубцевания (в случае уменьшения ее размеров), медленного рубцевания (при длительности заболевания более 30 дней). Выделяют также гигантскую (при размере 30 мм и более), каллезную (с плотными краями), мигрирующую язву (при появлении ее в разных отделах желудка и 12-перстной кишки).
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Неосложненная язвенная болезнь желудка и 12-перстной кишки протекает по-разному. Ее течение зависит от локализации патологического процесса, его размеров, состояния секреторной функции и моторики желудка и 12-перстной кишки, наличия сопутствующей патологии гепатобилиарной зоны, эмоционального состояния больного. Клиническая картина может отличаться полиморфизмом или в большинстве случаев проявляется так называемым ульцеральным симптомокомплексом:
Характерные боли, изжога, отрыжка, тошнота и рвота, типична периодичность обострений весной и осенью. Бессимптомная «немая» язвенная болезнь встречается редко, но при них часто имеет место кровотечение и прободение.
Боли могут быть различной интенсивности и характера — ноющие, сосущие, жгучие, режущие — локализуются в эпигастрии, реже в правом или левом подреберьях, разлитые, обычно связаны с приемом пищи, чем выше расположен патологический процесс, тем быстрее возникает боль в желудке, например, при кардиальном расположении она появляется через 15-20 минут, после еды, по малой кривизне — в течение часа. Язвенная болезнь 12-перстной кишки характеризуется ночными «голодными» болями, которые проходят после приема пищи или соды. При кардиальном расположении боли могут иррадиировать в левую руку и лопатку, формируя гастро-кардиальный синдром. Длительные постоянные боли свойственны для каллезных дефектов или перипроцессов (перигастрит, перидуоденит), как правило, при пенетрации. На высоте болевого синдрома у половины больных появляется тошнота, а затем рвота, которая приносит облегчение и купирование боли.
Изжога наблюдается почти у 80% больных, у которых есть язвенная болезнь, возникает сразу после еды (обычно после приема острой и кислой пищи) или через 1-2 часа, может предшествовать болям или развиваться одновременно, часто сочетается с рефлюкс-эзофагитом.
Аппетит у больных не нарушен, но может быть похудание за счет длительной диеты или диспепсических расстройств. Может развиваться вегето-сосудистая дистония и свойственные ей невротические расстройства.
источник
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…Одним из распространенных заболеваний ЖКТ является гастродуоденит симптомы лечение диета которого требует особого внимания, так как развивающаяся патология может перерасти в неизлечимую язву. При лечении недуга применяется комплекс мер: соблюдаются правила питания, принимаются препараты («Фосфалюгел», «Омез», «Урсофальк», «Омепразол», «Де-Нол»), поливитамины, ферментные таблетки, средства народной медицины.
При гастродуодените воспалению подвергается слизистая оболочка двух органов: желудка и 12-перстного отростка кишечника. Патологический процесс вызывает дисфункцию ЖКТ, а из-за стабильно высокой или низкой кислотности желудочного сока постепенно разрушаются стенки и образуются эрозии с язвами. При диагностировании патологии методом фиброгастроскопии визуализируется эрозивный очаговый гастрит с мелкими трещинами и ранами.
Так как 12-перстный отросток связан с желчным пузырем и поджелудочной железой через протоки, по которым в кишечник поставляются необходимые для переваривания пищи кислоты и энзимы, при недуге полностью нарушается пищеварение. Объясняется это сдавливанием протоковых каналов из-за отечности, вызванной воспалением. В результате учащаются застои содержимого с нарушением функций соседних органов. Существует:
Катаральный гастродуоденит возникает мгновенно из-за отравления, инфицирования организма, переедания. Острый гастродуоденит длится до 3 месяцев, а при правильном лечении бесследно исчезает. Хронический гастродуоденит протекает в двух стадиях: обострение и ремиссия. Хронический гастродуоденит обострение возникает в весенний и осенний период. Симптоматика болезни переменчива и зависит от степени разрушения слизистой, силы воспалительного процесса.
По МКБ патологии присвоен код К29.9, то есть неуточненный тип. По характеру течения патологического процесса в слизистой желудка и 12-перстного отростка существуют такие виды гастродуоденита МКБ 10 неуточненный код К29.9, как:
- Поверхностный или эритематозный гастродуоденит, сопровождающийся сильной отечностью обоих органов с утолщением складок слизистой.
- Гипертрофический недуг, при котором наблюдается полнокровие (гиперемия) защитной оболочки органов с мелкими очагами кровоизлияний. Также визуализируется отечность, фибринозно-слизистый налет.
- Смешанная форма, отличающаяся гипертрофированной слизистой с атрофированными очагами.
- Эрозивный недуг, сопровождающийся отечностью, полнокровием защитной оболочки с множеством эрозий и фибринозно-слизистым налетом.
- Атрофический гастродуоденит, характеризуемый деструкцией желез, вырабатывающих желудочный сок.
По величине секреторной функции неуточненный тип различают как:
- патологию с пониженной кислотностью;
- воспаление с содержанием кислоты в нормальном диапазоне;
- болезнь с высоким содержанием желудочной кислоты.
По характеру течения и симптоматике классифицируется неуточненная по МКБ патология, как:
Сбои в имунной системе могут спровоцировать гастродуоденит.
Эндогенные причины возникновения гастродуоденита:
- Сбои в работе иммунной системы, когда синтезируются аутоантитела, атакующие собственные ткани, в частности, слизистую желудка и 12-перстного отростка.
- Гормональная дисфункция, когда нарушается выработка гормонов надпочечников, чем снижается защитная функция оболочки ЖКТ.
- Сбои ЦНС, стрессы, которые провоцируют спазмы сосудов в тканях пищеварительных органов с развитием воспаления.
- Наследственность.
Первичный гастродуоденит вызывают экзогенные причины:
- Инфицирование хеликобактериями, размножающимися в кислой среде желудка и выделяющими токсины, чем провоцируется воспаление.
- Регулярное переедание из-за поспешного приема пищи.
- Несоблюдение режима питания: без завтрака, с поздними ужинами перед сном, длинными промежутками между трапезами. Происходит повышение физической нагрузки на ЖКТ. В отсутствие еды желудочный сок начинает самопереваривание, разъедая слизистую желудка.
- Неправильный состав блюд и некорректная обработка ингредиентов. Злоупотребление жареными, острыми, копчеными блюдами приводит к повышению секреции желудочного сока.
- Курение и алкоголь.
У взрослых чаще появляется язвенный и гастритический недуг. Первая форма проявляется симптомами, характерными атрофической язве:
- разные по силе, чаще тупые, боли вверху живота слева и у пупка, усиливающиеся на голодный желудок и после обильной еды с четкой локализацией;
- изжога, возникающая из-за повышения моторики желудка и содержания кислоты в его соке;
- тошнота с облегчающей состояние рвотой, но провоцирующей боли;
- сниженный аппетит, метеоризм;
- слабость, головокружение, повышенная температура (37,5°С).
Отрыжка, вздутие, метеоризм — частые симптомы болезни.
При гастритической форме проявления подобны гастриту:
- слабовыраженные ноющие боли вверху живота и у пупка, возникающие после еды без точной локализации, проходящие через час;
- чувство тяжести с распиранием после еды;
- снижение аппетита, резкое похудение;
- отрыжка, вздутие, метеоризм;
- рвота с облегчением;
- общие признаки воспаления.
Наиболее выраженный гастродуоденит по симптоматике — хроническая очаговая патология с образованием эрозий. Характеризуется длительным, исчисляемым десятками лет, протеканием, с обострениями и ремиссиями. При рецидиве болезни возникает боль без четкой локализации, снижается аппетит, появляется сильная изжога, запор. В ремиссионной фазе симптомы отсутствуют.
При появлении первых симптомов недуга пациент направляется на обследование. При помощи специальных методов ставится точный диагноз, назначается курс лечения. Для оценки состояния больного гастродуоденитом проводится дифференциальная диагностика с применением таких методов:
- Опрос и клинический осмотр пациента.
- Взятие крови на клинический анализ и биохимию с целью определения воспаления и степени его развития по уровню СОЭ и лейкоцитов.
- Определение кислоты в пищеварительном соке с целью дальнейшего выбора терапевтической тактики.
- Обследование слизистой фиброэзофагогастродуоденоскопическим методом. Для этого вводится трубка с камерой, визуализирующая стенки желудка с имеющимися повреждениями. Во время процедуры берется биоптат на гистологический и цитологический анализ.
- Проводится УЗИ с целью изучения моторной функции ЖКТ и диагностирования язвы.
- Рентген с контрастом (смесь с барием) для изучения эвакуаторного свойства.
- Взятие кала и мочи на общий анализ для обнаружения скрытого течения патологии.
Терапевтический способ подбирается по провоцирующим факторам и степени развития недуга:
- Медикаментозное лечение. Антибиотики нужны, чтобы лечить от хеликобактериальной патологии. Назначение антацидных лекарств, помогающих снять боль («Фосфалюгель»), необходимо при повышенной кислотности. Дополнительно могут назначаться лекарства для регуляции моторики органов. При возникновении гастродуоденита из-за нарушений ЦНС назначается курс фитопрепаратов. При аутоиммунных причинах принимаются иммуномодулирующие таблетки и антибиотики. Хронический гастродуоденит с язвенным течением нужно лечить препаратами висмута, создающими защитную пленку в воспаленном месте и наделенными вяжущими свойствами, например, «Де-нол», «Фосфалюгел». Эффективны также ингибиторы протонной помпы, такие как «Омепразол», «Омез». Снимаем симптомы рефлюкс-гастрита, часто сопутствующего гастродуодениту, препаратом «Урсофальк».
- Диетотерапия. Питание должно быть дробным, малыми порциями, а продукты нужно тщательно пережевывать. На стадии обострения следует придерживаться постельного режима в течение недели. При недуге полезны слизистые супы с крупами и овощами, нежирные сорта мяса и рыбы. При отсутствии диареи в диету можно включить молочные и молочнокислые продукты. Расширяем меню кашами, яичным омлетом, фруктами.
- Фитотерапия. Помощь в лечении недуга оказывают целебные травяные настойки, отвары, смеси. Действенные рецепты:
- 150 г ягод калины, 500 г измельченной чаги, 100 мл сока алоэ, 3 л воды. Состав доводится до кипения и выдерживается 3 суток. В процеженный раствор добавляется 50 г меда. Средство принимается по 50 г утром, в обед и вечером до еды.
- По 50 г ромашки, зверобоя с тысячелистником, 25 г чистотела, 500 мл воды. Состав доводится до кипения и выдерживается 3 часа. После процеживания нужно принимать по 50 г 4 раза в сутки.
- Равные объемы розы, подорожника, лапчатки, тмина, иссопа, 1 л кипятка. После настаивания чай принимать в течение дня небольшими порциями.
- 25 г мяты в 300 мл кипятка после выдержки в термосе 10 часов принимается по 100 г каждого утро на голодный желудок. Средство хорошее как профилактика гастродуоденита.
- 50 г чистотела в 500 мл спирта после выдержки в течение 14 дней. Схема лечения: принимать 3 капли в 50 мл воды в первый день с последующим ежедневным увеличением дозы на 1 каплю, вплоть до 50. Потом постепенно прием снижается до исходного количества.
Чтобы не допустить возникновения или рецидива недуга, рекомендуется регулярная профилактика гастродуоденита:
- соблюдение пищевого режима;
- корректные физические нагрузки;
- диетотерапия;
- избавление от вредных привычек.
Правильно лечащийся хронический гастродуоденит позволит снизить риск развития язвы.
источник



 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
 Сбои в имунной системе могут спровоцировать гастродуоденит.
Сбои в имунной системе могут спровоцировать гастродуоденит. Отрыжка, вздутие, метеоризм — частые симптомы болезни.
Отрыжка, вздутие, метеоризм — частые симптомы болезни.